Введение. Лечение мочекаменной болезни (МКБ) – одно из приоритетных направлений урологической науки. Широкое распространение малоинвазивных хирургических технологий позволяет оказывать помощь тяжелым коморбидным пациентам со значительно повышенным риском как самого оперативного вмешательства, так и анестезиологического пособия.
Важнейшей клинической характеристикой МКБ является химический состав уролитов; прикладное значение полной минералогической классификации почечных конкрементов, с нашей точки зрения, имеет малую ценность, поскольку такие камни, как цистиновые, струвитные, белковые и др., встречаются крайне редко. В связи с изложенным состав камней оценивают по доминирующему (более 70%) компоненту.
Общеизвестно, что реакция мочи может варьировать от 4,5 до 8,0 единиц и может зависеть как от состава питания, так и от принимаемых лекарственных препаратов [1, 2].
С. А. Голованов и соавт. (2018) продемонстрировали, что кислотность мочи (рН) не только определяет насыщение мочи солями, но и влияет на образование фосфатных и мочекислых конкрементов [3]. В другом своем крупномасштабном популяционном исследовании те же авторы показали, что в общей популяции РФ (без учета наличия у респондентов любых сопутствующих заболеваний) преобладают оксалаты – в 64% случаев, а доли уратов и фосфатов составляют 15 и 21% соответственно [4].
Согласно результатам многочисленных экспериментальных исследований, при низких (менее 5,5) значениях рН («закисление мочи») чаще образуются мочекислые конкременты; при pH, равном 5,5–6,0, – оксалатные, «защелачивание» мочи (рН более 7,0) способствует образованию фосфатных камней [5–8].
В генезе нефролитиаза важное значение имеет и концентрация солей в моче, что в клинической практике отчасти эквивалентно понятию «относительная плотность мочи» – величина, очень лабильная, колеблющаяся в широком интервале. Согласно современным представлениям о патогенезе МКБ, на вероятность рецидива камнеобразования оказывает влияние максимальная (пиковая) плотность мочи на протяжении суток [1, 2, 5].
Пациентов, страдающих одновременно и нефролитиазом, и хроническими заболеваниями сердечно-сосудистой системы, очень много. Проведенное нами в 2020 г. исследование показало, что доля пациентов, впервые обратившихся за экстренной урологической помощью по поводу МКБ, сочетающейся с хроническими сердечно-сосудистыми заболеваниями (ССЗ), за 10-летний период выросла с 16,7 до 31,6% [9]. Особенности патогенеза и клинического течения МКБ у пациентов с хроническими ССЗ практически не изучены, несмотря на множество публикаций, доказывающих общность как факторов риска развития (ожирение, дислипидемия, сахарный диабет, метаболический синдром и др.), так и звеньев патогенеза (состояние сосудистых стенок; образование кальциевых бляшек в коронарных сосудах; свободные радикалы, формирующиеся при окислительном стрессе и др.) [10–17].
Ранее проведенные исследования в основном были посвящены частным прикладным вопросам ведения пациентов этой группы. Например, в диссертации С. С. Давыдовой (2012) подробно рассмотрены подходы к функциональной диагностике состояния миокарда у пациентов с нефролитиазом и аритмиями, а также особенности их предоперационной подготовки и послеоперационного ведения с позиций кардиологов [18]. В работе В. А. Серова и соавт. (2010) выявлена прямая корреляционная связь между хронической болезнью почек и хронической сердечной недостаточностью [19]. В публикации Д. А. Гусаковой и соавт. (2013) продемонстрирована ярко выраженная склонность к уратному камнеобразованию у пациентов с метаболическим синдромом, для которого характерны артериальная гипертензия (АГ) и ишемическая болезнь сердца (ИБС) [14]. В уже упомянутом ранее исследовании у 40,2% из 732 пациентов были зафиксированы гипертоническая болезнь (ГБ) и АГ; в 39,6% случаев ГБ и АГ сочетались с ИБС – «классическое» сочетание нозологий у пожилого пациента урологического стационара. Хроническая сердечная недостаточность (ХСН) различной степени выраженности –наиболее часто встречающееся осложнение у больных этой когорты, имела место у 102 (35,2%) респондентов [9].
Практически все пациенты с ССЗ принимают препараты, влияющие как на объем диуреза, так и на кислотность и относительную плотность мочи (мочегонные, антиагреганты, антикоагулянты и др.) [20–22].
Еще одна из ключевых характеристик клинического течения МКБ – частота рецидивирования нефролитиаза. Достоверно оценить этот показатель в общей популяции технически очень сложно и реально только в рамках крупного многоцентрового исследования. Вместе с тем сходные по качеству возможности при существенно меньших трудозатратах дает проведение такого исследования на приписном контингенте военного госпиталя. В госпитале лечат лиц, не только проходящих действительную службу, но и вышедших в отставку, а также членов их семей. Эту когорту нельзя назвать полным аналогом общей популяции, но в выборке будут присутствовать пациенты обоих полов и разных возрастов. А самое главное – объем выборки, превышающий 180 пациентов, с нашей точки зрения, вполне достаточен, чтобы уловить общую тенденцию.
Работа с приписным контингентом госпиталя открывает еще одну возможность, существенно облегчающую проведение исследования: пациенты обращаются за медицинской помощью, особенно за экстренной, только в одно лечебно-профилактическое учреждение – то, к которому приписаны. В связи с этим появляется возможность оценить и частоту, и причины обращений пациентов за урологической помощью (первичная почечная колика, рецидив нефролитиаза, обострение хронического пиелонефрита, оперативные вмешательства), необходимостью удаления/разрушения конкремента.
Все изложенное доказывает актуальность исследования, цель которого – изучить патогенетические и клинические особенности нефролитиаза у пациентов с сопутствующими хроническими ССЗ. Задачи исследования: изучить особенности химического состава почечных конкрементов у пациентов с сопутствующими хроническими ССЗ; исследовать частоту рецидивов МКБ у этих пациентов, а также суточную динамику относительной плотности мочи и уровня ее кислотности как основных факторов литогенеза.
Материалы и методы. В исследование были включены 270 пациентов, лечившихся в урологическом отделении филиала № 1 Федерального государственного бюджетного учреждения (ФГБУ) «Главный военный клинический госпиталь им. Н. Н. Бурденко» Министерства обороны РФ с 2008 по 2018 г.
Критерий включения: МКБ, сочетающаяся с хроническими ССЗ (ГБ, ИБС, осложненная и неосложненная ХСН).
Критерии исключения:
- симптоматический нефролитиаз (гиперпаратиреоз, дисфункции почечных канальцев любого генеза, стриктуры мочеточников и др.);
- иммунодефицитные состояния (декомпенсированный сахарный диабет, злокачественные новообразования и др.);
- хроническая болезнь почек V стадии (скорость клубочковой фильтрации менее 15 мл/мин);
- печеночная недостаточность;
- возраст <18 лет.
Основную группу (n=184) составили пациенты, страдавшие МКБ в сочетании с ССЗ. В подгруппе респондентов с ГБ в сочетании с неосложненной ИБС было 72 человека, с ГБ+ИБС, осложненной ХСН, – 112 (I, IIА и IIБ стадий – 55, 37 и 20 пациентов соответственно). Данные о кардиологическом диагнозе получены из медицинской документации; при необходимости пациентов консультировали терапевт и/или кардиолог.
Стадии ХСН представлены в соответствии с классификацией Стражеско–Василенко (1935).
Контрольная группа была сформирована из 86 пациентов, страдавших МКБ, без каких-либо заболеваний сердечно-сосудистой системы.
Исследование распределения состава конкрементов по химическому составу и частоты рецидивирования нефролитиаза носило ретроспективный характер. Состав камней оценивали по доминирующему компоненту (>70%).
Исследование суточных колебаний плотности и реакции мочи было проспективным.
Анализ мочевых камней проводили методом спектрального анализа на анализаторе NICOLET iS10 (Thermo scientific, США).
Определение относительной плотности и кислотности мочи проводили на полуавтоматическом анализаторе CLINITEK Status Plus (Siemens Diagnostics, Германия) 3 раза в сутки (утро, вечер и утро следующего дня) в том числе с использованием одноразовых индикаторных тест-полосок не только во время пребывания в стационаре, но и в домашних условиях (в течение до 3 мес. после выписки на амбулаторное лечение).
Статистическая обработка результатов выполнена с использованием программы SPSS.19. Вычисляли абсолютные (М±m; Min., ME, Мо, Max.) и относительные показатели. Достоверным признавали уровень значимости p<0,05. Сравнение между группами по качественным признакам проводили с использованием точного критерия Фишера [R. Fischer] с учетом поправки Бонферрони [C. E. Bonferroni]; в этом случае достоверными считали различия при p<0,013.
Результаты. Все группы, включенные в исследование, были сопоставимыми по возрасту (32; 64; 83) и полу – во всех группах преобладали мужчины (~75–78%).
Распределение конкрементов по химическому составу представлено в таблице.
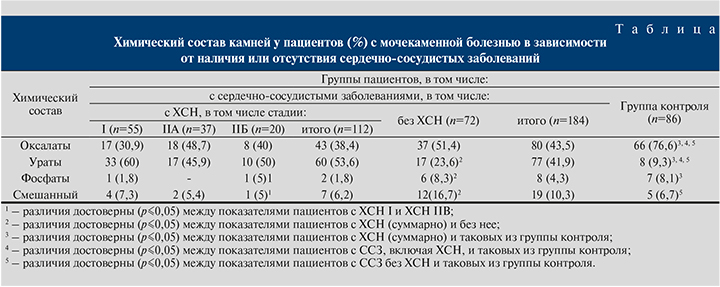
Как видно из таблицы, распределение камней по химическому составу достоверно (р≤0,05) различается в зависимости от наличия у пациентов ССЗ и ХСН.
Частота рецидивирования нефролитиаза. Пациенты, страдавшие нефролитиазом и сопутствовавшими ССЗ (n=184), обращались за экстренной урологической помощью по поводу рецидивов МКБ в среднем через 20 мес. – в 1,65 раза чаще, чем пациенты группы контроля (n=89), попадавшие в госпиталь в среднем через 33 мес.
 Более показательно ту же тенденцию можно отразить, если оценивать не периодичность обращений, а их частоту. На протяжении 5 лет пациенты с изолированной МКБ обращались за урологической помощью по поводу рецидива своего заболевания в среднем 1,8, а больные с сопутствовавшими ССЗ – 3 раза. Присоединение ХСН увеличивает среднее число обращений по поводу рецидивов МКБ до 3,8 раза за 5 лет; различия достоверны по сравнению с аналогичным показателем в контрольной группе.
Более показательно ту же тенденцию можно отразить, если оценивать не периодичность обращений, а их частоту. На протяжении 5 лет пациенты с изолированной МКБ обращались за урологической помощью по поводу рецидива своего заболевания в среднем 1,8, а больные с сопутствовавшими ССЗ – 3 раза. Присоединение ХСН увеличивает среднее число обращений по поводу рецидивов МКБ до 3,8 раза за 5 лет; различия достоверны по сравнению с аналогичным показателем в контрольной группе.
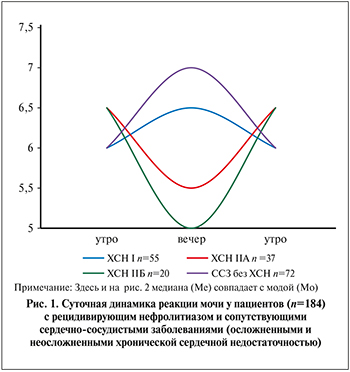
Суточные колебания реакции мочи представлены на рис. 1.
Как видно из рис. 1, у пациентов с неосложненными ССЗ и с ХСН I наибольшее закисление мочи мы наблюдали в утренние часы (pH=6); вечером реакция мочи стремится к нейтральной (pH=7).
При ХСН IIА и особенно IIБ стадий реакция мочи у пациентов постоянно кислая: pH практически не превышает 6,5; максимум закисления зафиксирован вечером (pH 5,5 и 5 соответственно).
Суточные колебания относительной плотности мочи представлены на рис. 2.
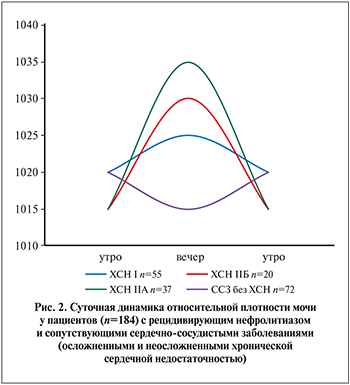 Как видно из рис. 2, при I стадии ХСН имеет место высокая средняя пиковая плотность мочи со сравнительно малой амплитудой колебаний на протяжении суток – в среднем от 1020 до 1025; в ряде случаев возможен выраженный максимум в вечерние часы (до 1030). При IIА стадии суточные колебания показателя имеют более широкие пределы, чем у пациентов предыдущей подгруппы (за счет многократного увеличения значения максимума в вечернее время – до 1030, при сниженном исходном уровне утром – до 1015).
Как видно из рис. 2, при I стадии ХСН имеет место высокая средняя пиковая плотность мочи со сравнительно малой амплитудой колебаний на протяжении суток – в среднем от 1020 до 1025; в ряде случаев возможен выраженный максимум в вечерние часы (до 1030). При IIА стадии суточные колебания показателя имеют более широкие пределы, чем у пациентов предыдущей подгруппы (за счет многократного увеличения значения максимума в вечернее время – до 1030, при сниженном исходном уровне утром – до 1015).
При ХСН IIБ стадии «размах» увеличивается: вечером относительная плотность мочи достигает 1035 (а у отдельных пациентов и превышая этот уровень) на фоне сильно сниженного диуреза. Наоборот, в ночное время и утром значения показателя резко уменьшаются (до 1010) на фоне преходящей полиурии.
Обсуждение. Распределение конкрементов по химическому составу у пациентов с изолированной МКБ несколько напоминает таковое в общей популяции. Если у больного нефролитиазом химическая структура камня неизвестна, то при наличии ИБС, осложненной ХСН, в первую очередь стоит думать об уратном характере камня; у пациентов с сочетанием МКБ и неосложненными ССЗ камни a priori следует считать оксалатными.
Складывается впечатление, согласно которому повышенная частота встречаемости МКБ у пациентов с сопутствующими ССЗ реализуется главным образом за счет уратного нефролитиаза.
Вторую, несколько менее очевидную закономерность можно выразить следующей формулировкой: «…чем сохранней пациент, тем больше вероятность оксалата и меньше – урата». Закономерность становится более очевидной, если сравнить полученные результаты с аналогичным распределением у пациентов, страдающих нефролитиазом на фоне сахарного диабета 2-го типа. В исследовании, проведенном М. Ю. Просянниковым и соавт. (2019), у пациентов с МКБ, сочетающейся с сахарным диабетом 2-го типа, склонность к формированию уратных камней проявилась еще сильнее [17].
Частота рецидивирования нефролитиаза. Связь между увеличенным риском уратного камнеобразования и наличием хронических ССЗ отмечали Д. А. Гусакова и соавт. еще в 2013 г. [14]. Оба эти состояния характерны для мужчин среднего и пожилого возраста, гиперстенического телосложения, клиническую картину заболевания которых иногда определяют как «метаболический синдром».
Вместе с тем столь яркая корреляция между частыми рецидивами камнеобразования (в среднем 3,8 раза за 5 лет) и наличием ХСН заслуживает самого пристального рассмотрения.
С нашей точки зрения, эти явления во многом определяют неблагоприятные динамические изменения уровней кислотности и концентрации мочи.
Суточные колебания реакции мочи. Наиболее концентрированную и наиболее кислую мочу у пациентов с ХСН мы наблюдали вечером, что и является клинически значимой особенностью нефролитиаза в исследуемой когорте.
Чтобы компенсировать эти неблагоприятные суточные колебания, мочу необходимо разбавлять (назначать диуретики, которые пациенты с ХСН, как правило, получают в обязательном порядке) или активно «защелачивать».
«Защелачивать» мочу – значит, рекомендовать цитрат или щелочное питье, что широко практикуется в урологии, но в изучаемой ситуации не столь однозначно.
Щелочное питье предполагает введение в организм бикарбоната натрия. Цитрат в лекарственных препаратах (Блемарен) также содержится в виде калийных и натриевых солей. Дополнительное введение в организм натрия крайне нежелательно, так как задержка натрия – один из основных механизмов декомпенсации АГ и недостаточности кровообращения.
Получается, что компенсация ХСН в данной ситуации выступает едва ли не самым действенным компонентом метафилактики нефролитиаза и, наоборот, в условиях декомпенсации этого осложнения все классические подходы к метафилактике МКБ практически обречены на неудачу.
Суточные колебания относительной плотности мочи. Смещение пиковой плотности мочи на послеобеденные и вечерние часы, рост показателя одновременно с увеличением стадии ХСН служат яркой особенностью изучаемой клинической ситуации. Этот факт неминуемо должен влиять на тактику лечения пациентов этой группы.
Основой метафилактики всех форм нефролитиаза можно считать высокий диурез с низкой плотностью мочи, для чего пациенту назначают обильное питье. Причем с учетом важности снижения пиковой плотности мочи часть жидкости рекомендуют употреблять перед ночным сном. Присоединение ХСН полностью обесценивает этот подход. Обильное питье на ночь в этой ситуации действительно может снизить плотность мочи, точнее, ее минимальную, существенно не определяющую вероятность рецидива нефролитиаза, и одновременно с большой вероятностью усугубит нарушения ночного сна вследствие частых позывов к мочеиспусканию. Медикаментозно повлиять на эту проблему затруднительно, так как при никтурии акт мочеиспускания не нарушен.
Если и стоит рекомендовать пациенту с сочетанием рецидивирующей МКБ и ХСН повышать потребление жидкости, то только в дневное время и в очень ограниченном объеме. С нашей точки зрения, основным критерием адекватности питьевого режима является клиническая компенсация сердечной недостаточности – не должны появляться/усугубляться отеки, одышка, АГ.
Заключение. Хронические ССЗ оказывают существенное влияние на клиническую картину МКБ, причем наиболее выраженные изменения коррелируют с ХСН.
Конспективно перечислим наиболее принципиальные особенности нефролитиаза у пациентов кардиологического профиля:
- преобладание конкрементов, состоящих из мочевой кислоты и ее солей;
- более частые рецидивы нефролитиаза;
- сдвиг пика кислотности и относительной плотности мочи с утренних на вечерние часы.



