Введение. Согласно отчетам Всемирной организации здравоохранения, в 2018 г. в мире туберкулезом заболели 10,0 млн человек; умерли от туберкулеза 1,2 млн человек [1]. Урогенитальный туберкулез (УГТ) в настоящее время находится на втором месте в структуре заболеваемости внелегочными формами, уступив в 2008 г. лидирующие позиции туберкулезу костей и суставов [2]. Роль УГТ недооценена как медициной и официальной статистикой, так и населением. Низкий уровень настороженности, отсутствие патогномоничных симптомов, протекание под масками других урологических заболеваний приводят к поздней диагностике, когда терапевтические возможности исчерпаны и хирургическое вмешательство неизбежно [3–5]. Запоздалая диагностика приводит к развитию серьезных осложнений, неустранимых терапевтическим воздействием.
Клиническое наблюдение. Пациент Ч. 1976 г.р., житель Архангельской области, 17.02.2020 поступил в ФГБУ «Новосибирский научно-исследовательский институт туберкулеза» Минздрава России (ФГБУ ННИИТ МЗ РФ) с жалобами на общую слабость, потливость, периодическую тупую боль в проекции правой почки.
В июне 2018 г. впервые отметил частое болезненное мочеиспускание, примесь крови в моче. Пациент связал это с предшествовашим переохлаждением. Обратился в поликлинику, где получил несколько курсов антимикробной терапии по поводу инфекции мочевыводящих путей. На фоне лечения гематурия прекратилась, но дизурия сохранялись.
В августе 2018 г. резко поднялась температура тела до 39 градусов, возникла интенсивная боль в правом боку, частое болезненное затрудненное мочеиспускание. В экстренном порядке с диагнозом «острый правосторонний пиелонефрит» был госпитализирован в урологический стационар. Диагностирован гидронефроз справа, по поводу чего установлен нефростомический дренаж. Выписан с рекомендацией консультации фтизиатра.
В ГБУЗ «Архангельский противотуберкулезный диспансер» 20.09.2018 установлен диагноз «диссеминированный туберкулез легких МБТ-, туберкулез мочеполовой системы, МБТ+». Начата стандартная полихимиотерапия, на фоне которой наступила положительная динамика со стороны туберкулеза легких. Решением врачебной комиссии результат лечения признан как эффективный, больной переведен в III группу диспансерного учета с диагнозом «клиническое излечение диссеминированного туберкулеза легких с исходом в остаточные изменения в виде осумкованных очагов и фокусов на фоне пневмофиброза в С1–С2 обоих легких МБТ (-)».
Поскольку микобактериурия прекратилась, УГТ также сочли излеченным. Фтизиоуролога в диспансере нет, поэтому детальная характеристика УГТ отсутствует.
 У пациента сохранялась дизурия, и он самостоятельно обратился к урологу в поликлинику по месту жительства, который провел детальное обследование. Результаты представлены ниже.
У пациента сохранялась дизурия, и он самостоятельно обратился к урологу в поликлинику по месту жительства, который провел детальное обследование. Результаты представлены ниже.
По данным сцинтиграфии почек и мочевыделительной системы от 27.11.2019: признаки выраженного нарушения выделительной функции правой почки и умеренное нарушение накопительной и выделительной функций левой почки. Креатинин сыворотки крови – 134 мкмоль/л, мочевина крови – 9,2 ммоль/л, т.е. биохимические показатели суммарной функции почек были снижены незначительно, несмотря на обширность поражения паренхимы. Это является характерной особенностью туберкулеза почек.
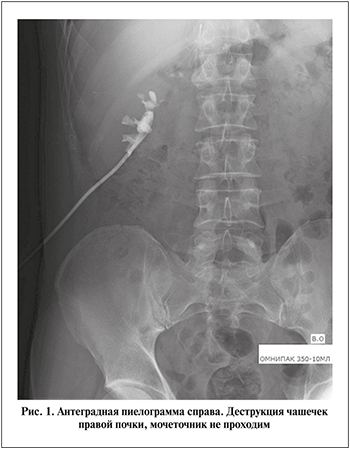
По данным антеградной уретеропиелографии 23.01.2020: получено контрастирование чашечно-лоханочной системы справа, чашечки деструктивно изменены, мочеточник не визуализируется, для контраста непроходим (рис. 1).
На основании проведенного обследования больному установлен диагноз «стриктура нижней трети правого мочеточника. Уретерогидронефроз справа, нефростома справа». Повторно был направлен в противотуберкулезный диспансер на консультацию. Поскольку в диспансере ставка фтизиоуролога вакантна, пациента направили в ФГБУ ННИИТ МЗ РФ.
Анамнез жизни. Двоюродный брат умер от туберкулеза 15 лет назад. Пациент находился в местах лишения свободы в 1999–2002 гг. Перенес гонорею в 24 года. Страдает хроническим вирусным гепатитом С. В прошлом героиновый наркоман, в настоящее время не курит, наркотические вещества и алкоголь не употребляет. Окончил строительное училище по специальности «электрик».
В ФГБУ ННИИТ МЗ РФ был установлен диагноз: «кавернозный туберкулез правой почки. Туберкулез правого мочеточника МБТ(-). Стриктура (облитерация) правого мочеточника, осложненная гидронефрозом ипсилатеральной почки. Состояние после нефростомии справа (2018). Клиническое излечение диссеминированного туберкулеза легких с исходом в остаточные изменения в виде осумкованных очагов и фокусов на фоне пневмофиброза в S1, S2 обоих легких, МБТ (-). Гипертоническая болезнь 3-й ст. риск 4. Ишемическая болезнь сердца. Хронический вирусный гепатит С минимальной активности. Латентная инфекция мочевыводящих путей».
10.03.2020 выполнено плановое оперативное лечение в объеме лапароскопической кишечной пластики правого мочеточника. Ход операции: под эндотрахеальным наркозом в положении пациента на левом боку разрезом латеральнее пупка введен оптический троакар, затем установлено три дополнительных троакара. При обзорной лапароскопии какие-либо патологические изменения не визуализируются. Мобилизована правая половина ободочной кишки. В области пиелоуретерального сегмента и верхней трети правого мочеточника – выраженный спаечный процесс. Мочеточник выделен из рубцов, надсечен. При оценке проходимости мочеточниковым катетером обнаружена тотальная облитерация правого мочеточника, что стало показанием к кишечной пластике мочеточника. Иссечен мочеточник, выделена лоханка, мочевой пузырь. Мобилизирована правая почка. Нефростомический дренаж удален. Выделен сегмент подвздошной кишки длиной 25 см, целостность кишечника восстановлена аппаратным швом бок-в-бок. Наложены мочепузырно-кишечный анастомоз и пиело-кишечный анастомоз. Проведен контроль гемостаза. Установлен дренаж в малый таз и под забрюшинное пространство справа. Наложены швы на рану, асептическая повязка.
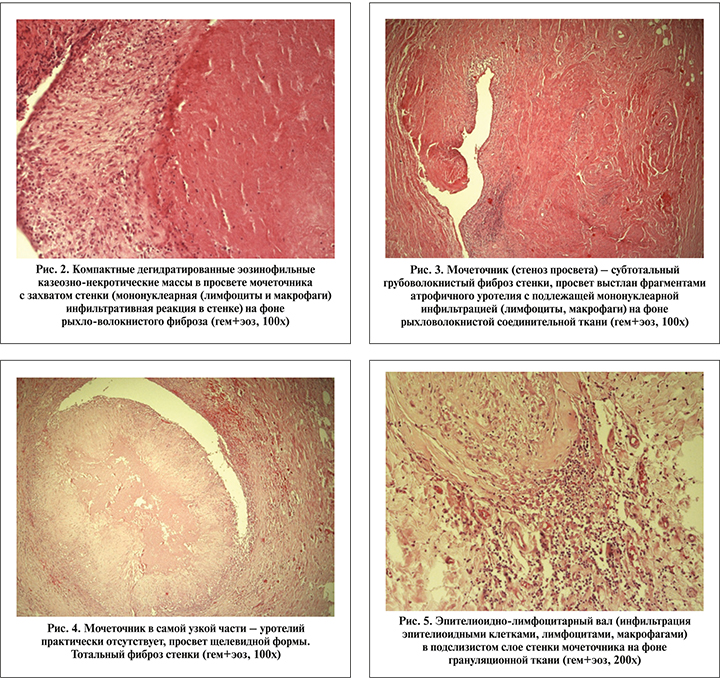
Исследование операционного материала. Макропрепарат: стенка мочеточника утолщена, склерозирована, в одном из фрагментов в просвете казеозные массы, в другом – полная фиброзная облитерация. Фото микропрепаратов представлено на рис. 2–5.
В раннем послеоперационном периоде на фоне цефтриаксона отмечалось повышение температуры тела до 38о, выявлена бактериурия Kl. oxytoca 107, Proteus vulgaris104; чувствительность патогенов сохранена. Произведена смена антибактериальной терапии на цефоперазон/сульбактам и метронидазол, после чего состояние пациента стабилизировалось. Был выписан на 12-й день после операции в удовлетворительном состоянии с рекомендацией продолжать этиопатогенетическую терапию по месту жительства.
Обсуждение. Современная противотуберкулезная полихимиотерапия позволяет выявленный на ранней стадии УГТ излечить консервативно. Туберкулез мочевыводящих путей, как правило, не может быть излечен без последствий в силу формирования на месте воспаления рубцов, как правило, грубых и деформирующих [6]. По образному выражению В. Д. Грунда [7], при нефротуберкулезе мы получаем желательное рубцевание в нежелательном месте, ибо любой рубец суть стриктура, нарушающая уродинамику, и возможна гибель уже излеченной от туберкулеза почки из-за облитерации мочеточника.
При туберкулезе мочеточника на любой стадии (инфильтрация, изъязвление, рубцевание) неизбежно нарушение мочевыведения на стороне поражения. Необходимо как можно скорее восстановить отток мочи, например путем установки мочеточникового стента. Однако, если через 4–6 недель после стентирования не наступает положительной динамики, дальнейшее его стояние теряет смысл, поскольку развились необратимые рубцовые изменения. В таком случае необходимо прибегнуть к хирургическому вмешательству [8]. При множественных стриктурах мочеточника, а также сужении шейки чашечки стентирование может оказаться неэффективным. В такой ситуации показано выполнение чрескожной нефростомии под ультразвуковым наведением [9]. Однако и стент, и нефростома – вспомогательные методики, позволяющие сохранить почку на время проведения подготовки к выполнению реконструктивной операции, что убедительно показало описанное клиническое наблюдение. Конечно, велик соблазн как можно скорее провести пластическую операцию и избавить пациента от нефростомы, которая существенно понижает качество жизни и создает предпосылки к инфицированию мочевыводящих путей. В случае, например, травмы да, такое решение будет однозначно правильным. Но при туберкулезе поспешность в хирургическом вмешательстве чревата избыточным фиброзированием тканей и рецидивом стриктуры.
Заключение. В настоящем наблюдении присутствует правильная тактика урологов общей лечебной сети по месту жительства пациента. Диагностировав гидронефроз, они установили нефростомический дренаж, тем самым сохранив почку, и немедленно направили пациента к фтизиатру для исключения УГТ, т.е. присутствовала похвально высокая настороженность в отношении специфичности природы заболевания. К сожалению, в местном противотуберкулезном диспансере не было возможности оказать пациенту фтизиоурологическую помощь в полном объеме и его перевели в ФГБУ ННИИТ МЗ РФ, где была выполнена реконструктивная лапароскопическая операция.



