Введение. Первичный обструктивный мегауретер – результат затрудненного движения мочи вследствие стриктуры дистальной части мочеточника, является тяжелой врожденной аномалией верхних мочевыводящих путей у детей. При мегауретере отмечается увеличение диаметра, расширение просвета и удлинение мочеточника с формированием складчатости [1]. Встречаемость первичного обструктивного мегауретера у детей составляет 0,3 на 1000 живых новорожденных и 0,29 на 1000 аутопсий [2]. Мегауретер – наиболее часто встречающаяся аномалия верхних мочевыводящих путей у детей, которая может приводить к почечной недостаточности и ранней инвалидизации, имеет высокую актуальность и значимость в детском возрасте [3, 4].
Современной парадигмой при мегауретере является снижение степени инвазии лечения. При врожденных пороках развития органов мочевыделительного тракта, в первую очередь обструкции, лапароскопические методы стали занимать главенствующую позицию [4, 5]. Эти виды лечения можно считать «золотым» стандартом при лечении врожденной обструкции мочевыводящих путей [3, 5]. Первое сообщение об успешной баллонной дилатации стриктуры дистального отдела мочеточника у мужчины 60 лет, выполненной ангиопластическим катетером калибра 12 F, опубликовано в 1980 г. E. Pingoud et al. [6]. В 2007 г. O. Angerri et al. [7] описали результаты баллонной дилатации при первичном обструктивном мегауретере у 7 детей в период с 2000 по 2004 г., делая осторожный вывод о высокой результативности и безопасности процедуры, предвидя расширение ее применения в детской урологической практике. Метод основан на разрушении стриктуры мочеточника высоким давлением с последующим стентированием на период восстановления поврежденных структур [8]. Проведя анализ исходов баллонной дилатации стриктуры дистальной части мочеточника, ряд исследователей делает вывод о том, что эффективность этого вмешательства лишь незначительно ниже эффективности хирургических методов, но по малой травматичности и комплаентности превосходит их и может стать дефинитивной процедурой при первичном обструктивном мегауретере у детей [9]. Ряд авторов, основываясь на данных ультразвукового исследования (УЗИ) и ренографии после баллонной дилатации, сообщают о достижении успеха во всех случаях [10]. Вместе с тем небольшое число наблюдений не позволяет сделать однозначных выводов о баллонной дилатации стриктуры мочеточника как о методе первой линии в лечении обструктивного мегауретера у детей: требуется проведение двойного слепого исследования [11, 12]. Первая публикация по применению метода баллонной дилатации стриктуры терминального отдела мочеточника у детей в нашей стране относится к 2013 г. [8]. Недостаточная освещенность данного способа лечения стриктур мочеточника в отечественной литературе замедляет широкое внедрение методики в урологическую практику [9].
Цель: изучить результаты однократной баллонной дилатации стриктуры мочеточника у детей с первичным обструктивным мегауретером.
Материалы и методы. Исследование проведено с 2012 по 2021 г. на базе отделения детской урологии ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России.
Условия проведения и продолжительность исследования. Анализировали истории болезни и электронные записи больных, получавших лечение в детском урологическом отделении. Учитывали данные пациентов, подходящих по критериям включения в исследование в период с 2012 по 2021 г. Максимальный период наблюдения составил 10 лет.
Критерии включения: дети в возрасте от 0 мес. до 18 лет с диагностированным первичным обструктивным мегауретером; проведение процедуры баллонной дилатации стриктуры мочеточника.
Критерии невключения: отсутствие сведений о проведении контрольного обследования после баллонной дилатации, информация о включении пациента в мультицентровое клиническое исследование Д-2018-50-11.
Характеристика выборки. Проанализированы данные 192 больных с диагнозом «первичный обструктивный мегауретер», находившихся в урологическом отделении с 2012 по 2021 г. В исследование были включены 79 (41,1%) пациентов. Тридцать три (17,2%) ребенка с мегауретером входили в клиническое исследование Д-2018-50-11, данные которого временно не подлежат публикации, у 80 (41,7%) детей операция выполнена традиционным методом.
Характеристика исследования. Проведено открытое нерандомизированное проспективное одноцентровое пилотное исследование. Ведение пациентов осуществлялось по единому протоколу с фиксацией необходимого для последующего анализа комплекса показателей, которые в дальнейшем были использованы в исследовании. Учитывались записи из первичной медицинской документации, протоколы дилатации стриктуры мочеточника, результаты лабораторных и лучевых исследований.
Пациентам проведено комплексное обследование, включившее УЗИ мочевыводящих путей, цистографию, внутривенную урографию или компьютерную томографию с контрастированием, радионуклидное исследование почек. Для определения стадии поражения почек и степени уретерогидронефроза использовали классификацию Н. А. Лопаткина (1973) [1]. Протяженность стриктуры мочеточника определяли ультразвуковым методом, уточняя результат при ретроградном контрастировании мочеточника во время баллонной дилатации. Показанием к малоинвазивному вмешательству являлся мегауретер 2-й и 3-й степеней при функционирующей почке.
Процедуру выполняли в рентгенхирургической операционной. Проводили цистоскопию, катетеризацию мочеточника и ретроградное контрастирование для оценки степени мегуаретера, уточнения длины стриктуры и облегчения последующего стентирования. В устье мочеточника по струне устанавливали катетер с баллонным наконечником, нагнетали в него контрастное вещество до давления 0,5 атм. Ткань стриктуры собиралась в центре баллона, формируя перетяжку по типу песочных часов или талии (рис. 1А). Дальнейшее нагнетание жидкости в баллонный наконечник приводило к дилатации зоны сужения (рис. 1Б).

После исчезновения перешейка на баллоне проводили экспозицию его в раздутом состоянии в течение короткого времени, после чего контраст из баллона эвакуировали и удаляли катетер из мочевыводящих путей. Устанавливали стент для дренирования и протекции зоны дилатации. В трех случаях вмешательство выполнено антеградно через нефростомический дренаж.
Всего проведено 92 баллонные дилатации 79 пациентам. Постоянный мочевой катетер устанавливали во всех случаях. После операции проводили курс антибактериальной терапии. На период стентирования назначали нитрофурановые производные для санации мочи. После выписки из стационара до следующего обследования пациенты сдавали анализы мочи, в том числе на бактериологическое исследование, для оценки активности инфекции. Контрольное обследование для оценки результата дилатации проводили через 12 мес. после процедуры.
Этическая экспертиза. Были получены письменные разрешения родителей (опекунов) или самих пациентов в возрасте старше 15 лет о разрешении проведения лечебных и диагностических процедур во время нахождения в отделении.
Статистический анализ. Размер выборки предварительно не рассчитывался. Анализ данных проведен с использованием пакета статистических программ STATISTICA v. 10.0 (StatSoft Inc., США). Распределение данных оценивали путем расчета критерия Пирсона2. Для показателей, не соответствовавших нормальному распределению, использовали описательную статистику (медиана, 25-й и 75-й процентили (Me [Q1; Q3])). Для оценки различий количественных параметров в двух независимых выборках, не имевших нормального распределения, применяли критерий Манна–Уитни (MWU), для выявления качественных признаков использовали критерий Хи-квадрат с поправкой Йейтса (Yates corrected Chi-square), в малых группах – точный критерий Фишера (Fisher exact, p). Справедливость проверяемой гипотезы оценивали по величине «р value», за критическое значение принимали p<0,05.
Результаты. Среди 79 детей было 14 (17,7%) девочек и 65 (82,3%) мальчиков (соотношение 1:4,6). Возраст девочек составил 15,09 [4,18; 26,47] мес., мальчиков – 11,28 [5,92; 23,01] мес. (MWU=453,00; p=0,9846). Длительность дооперационного обследования составила 8,0 [5,0; 15,0] дней. У 17 (21,5%) детей диагностированы сопутствующие пороки мочевой системы, у 3 (3,8%) – множественные пороки развития. Протяженность стриктуры мочеточника, определенная при УЗИ и последующей рентгеноскопической оценке, составила 7,0 [6,0; 9,0] мм.
Мегауретер 2-й степени при экскреторном исследовании или КТ-урографии был диагностирован в 63 мочеточниках, 3-й степени – в 29, преобладала левосторонняя патология (1:1,5), при этом степень мегауретера не зависела от стороны поражения (Yates corrected Chi-square – 0,28; p=0,5963). Пренатальная диагностика патологии была успешной у 42 (53,16%) детей вне зависимости от пола – у 34 (52,3%) мальчиков и 8 (57,1%) девочек (Fisher exact; p=0,4883).
Активность мочевой инфекции была изначально высокой у 29 детей, проявляясь частыми атаками пиелонефрита, у 50 больных нарушение уродинамики протекало бессимптомно или в виде периодической лейкоцитурии. У детей с мегауретером 3-й степени активность инфекции была статистически значимо выше (Fisher exact; p=0,0303). Частота атак пиелонефрита не зависела от пола пациента (Fisher exact; p=0,5936). Степень поражения почек определяли по радиоизотопному исследованию, в сомнительных случаях применяли нагрузочную пробу с лазиксом для исключения функционально-обструктивных состояний.
Длительность баллонной дилатации составила у мальчиков 45,0 [30; 60] мин, у девочек 42,5 [25; 50] мин (MWU=392,50; p=0,4260). Диаметр баллонного наконечника варьировал от 12 до 21 Fr, составив в среднем 15 [12; 15] Fr. Разрыва стриктуры достигали при давлении 5–30 атм. (в среднем 20 [15; 20] атм.), без различий по стороне поражения (MWU=746,50; p=0,3479). Давление разрыва при мегауретере 2-й степени составило 18,00 [12,00; 20,00] атм., при 3-й степени – 20,00 [16,00; 20,00] атм. (MWU=499,00; p=0,0480). У 50 (63,29%) пациентов стриктура разрывалась быстро, расправление баллонного наконечника с собранной на нем стриктурой происходило «взрывообразно». Для усиления эффекта дилатации проводили экспозицию баллона в расправленном состоянии в течение 0,1–15,0 мин, в среднем 2,0 [1,0; 4,0] мин. У 29 детей дилатирование стриктуры проходило с техническими трудностями. У 17 пациентов расправление баллонного наконечника проходило медленно, не полностью, с длительным сохранением талии, требовалось значительное увеличение давления в баллоне. У 12 детей разрыв стриктуры не был достигнут, в связи с чем увеличен диаметр баллонного наконечника или применен режущий баллонный катетер, на котором не формируется талия (по 6 случаев). Всем детям после окончания дилатации в лоханку устанавливали стент диаметром 4,8–7 Fr, в мочевой пузырь – постоянный катетер Фолея. Интраоперационных осложнений не было. Послеоперационный период осложнился пиелонефритом у 15 (18,98%) детей. Возраст больных с осложненным послеоперационным периодом составил 9,00 [4,17; 23,01] мес., с неосложненным – 12,31 [5,98; 25,61] мес. (MWU=403,00; p=0,3389).
Выписку пациентов после баллонной дилатации осуществляли в сроки от 1 до 63 дней, в среднем через 11,0 [7,5; 14,5] сут.
Длительность стентирования составила 68 [48; 91] дней, катетеризации мочевого пузыря – 15 [5; 61] сут. Активность пиелонефрита во время стентирования не зависела от того, продолжалась катетеризация весь период стентирования или была прекращена в ранние сроки после баллонной дилатации (Fisher exact; p=0,3175). После удаления стента мочеточника активность мочевой инфекции оценивали по клиническим проявлениям, посевам и анализам мочи.
Контрольное обследование позволило определить эффективность баллонной дилатации и активность мочевой инфекции в послеоперационном периоде. Хорошие результаты в виде нормализации пассажа мочи, отчетливой констрикции верхних мочевыводящих путей после однократного лечения диагностированы у 63 (79,74%) пациентов (рис. 2А, Б).
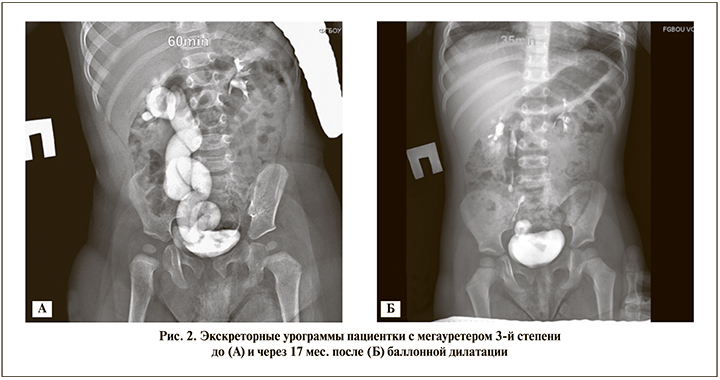
В 16 (20,25%) случаях уретерогидронефроз сохранялся без динамики, этим пациентам в дальнейшем выполнены хирургические вмешательства.
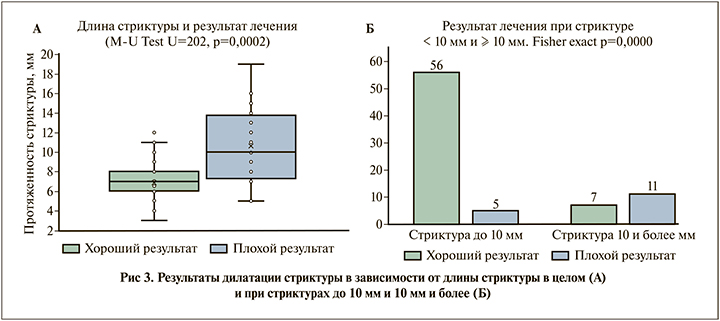
Обсуждение. Для выявления предикторов, влияющих на результат дилатации, были оценены доступные количественные и качественные критерии, полученные в результате сбора клинических, лабораторных, лучевых и паспортных данных. Статистический анализ показал, что на окончательный результат лечения достоверно влияли только два фактора: протяженность стриктуры мочеточника и характер расправления стриктуры при дилатации. Остальные показатели значимого влияния не имели. На рис. 3А представлен график, отражающий преобладание неудовлетворительных результатов баллонной дилатации при длине стриктуры мочеточника протяженностью 10 мм и более (MWU=202,50; p=0,0002). При кластеризации пациентов по этому признаку в группе стриктуры до 10 мм (61 пациент) хороший результат получен у 56 (91,8%) детей, при стриктуре протяженностью 10 мм и более (18 детей) хороший результат достигнут у 7 (38,8%) пациентов (Fisher exact; p=0,0000) (рис. 3Б). Результаты исследования S. F. Chiarenza et al. [13] подтверждают полученные нами выводы: положительный результат баллонирования достигнут всеми детьми со стриктурой менее 5 мм; при стриктуре от 5 до 10 мм результат был удовлетворительным и предполагал возможность успешной повторной баллонной дилатации; при стриктуре протяженностью более 10 мм исследователями получены только негативные результаты и все пациенты в дальнейшем оперированы открыто.
Анализ характера процедуры дилатации показал, что при быстром, успешном разрушении стриктуры положительный исход достигнут в 46 (92%) случаях из 50, при затрудненном или отсутствующем разрыве у 29 детей хороший результат получен в 17 (58,6%) наблюдениях (Fisher exact; p=0,0006; рис. 4А). Таким образом, этот показатель можно считать предиктором, влияющим на окончательный результат баллонной дилатации.
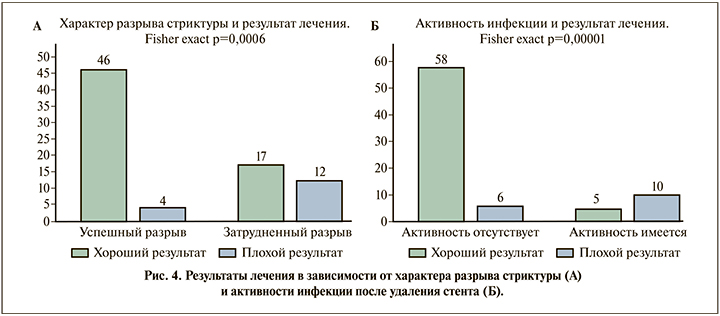
Активность мочевой инфекции после удаления стента позволила прогнозировать результат лечения: при высокой активности воспалительного процесса рецидивирование стеноза выявлено у 10 (66,7%) из 15 детей, при отсутствии или низкой активности инфекции рецидив подтвержден у 6 (9,4%) из 64 детей (Fisher exact p=0,00001) (рис. 4Б).
В посевах мочи пациентов этой группы наиболее часто присутствовали P. aeruginosa, K. pneumoniae и E. coli, практически всегда в виде микробной ассоциации. Д. П. Гладин и соавт. [14] отмечают, что наибольшую воспалительную активность при хирургической патологии органов мочевой системы у детей имеют именно эти виды микроорганизмов. С. Н. Зоркин и соавт. [15, 16] выявили предикторы успеха баллонной дилатации стриктуры мочеточника у детей 12 месяцев: протяженность стриктуры и площадь стеноза мочеточника. Наиболее достоверными прогностическими значениями успешного лечения оказались протяженность стенозированного участка менее 1,8 мм и площадь стеноза менее 96,8%. Условием неудачи указаны стеноз диаметром менее 0,7 мм и площадью более 99%. В качестве положительных интраоперационных признаков, которые позволяют прогнозировать успех вмешательства у детей 8 месяцев, были определены коэффициент стеноза менее 20% и площадь стеноза менее 30% на расправленном баллоне. Прогностические признаки неэффективности для детей этой возрастной группы включали участок обструкции более 1,5 см, коэффициент стеноза выше 40% и площадь стеноза выше 50% на расправленном баллоне. Авторы справедливо отмечают, что оценка зоны обструкции при выполнении дилатации является необходимым диагностическим этапом, который служит достоверным методом прогнозирования успеха лечения.
Частота положительных результатов однократной баллонной дилатации в нашей работе составила 79,7%, что позволяет поставить метод в один ряд по эффективности с традиционными хирургическими вмешательствами на мочеточнике, используемыми при лечении мегауретера, что особенно важно с учетом раннего возраста большинства пациентов [17]. О. Н. Зубань и соавт. [18], проведя баллонную дилатацию стриктуры верхней части мочеточника 30 взрослым пациентам, получили схожие результаты – эффективность составила 73,3% [18]. Пациентов с сохраняющимся уретерогидронефрозом без технических трудностей в дальнейшем успешно оперируют открыто [19]. Режущий баллон применен в 6 случаях при первичной дилатации. Более широкое использование этого метода наиболее вероятно при повторной процедуре у пациентов с затрудненным разрывом стриктуры. Так, ряд авторов [10, 20] считают что использование режущего баллонного катетера позволит существенно повысить эффективность баллонной дилатации, особенно в группе пациентов с сохраняющейся более 15 мин талией на обычном баллонном наконечнике. Некоторые исследователи описывают появление пузырно-мочеточникового рефлюкса после процедуры дилатации. Так, R. M. Romero et al. [21] выявили пузырно-мочеточниковый рефлюкс в 5 (17%) мочеточниках из 29 после баллонной дилатации. L. García-Aparicio et al. [22] доказывают, что риск появления рефлюкса выше у пациентов с диагностированным до дилатации парауретеральным дивертикулом и у детей с двусторонним мегауретером. Вместе с тем N. Capozza et al. [10] считают риск формирования рефлюкса даже после дилатации режущим баллоном был незначительным и не требующим обязательного выполнения микционной цистографии в отдаленные сроки. В нашем исследовании пузырно-мочеточниковый рефлюкс после баллонной дилатации констатирован в 4 (4,35%) из 92 мочеточников. Цистография при контрольном обследовании была выполнена всем пациентам.
Заключение. Эффективность однократной баллонной дилатации у детей с первичным обструктивным мегауретером составила 79,7%. Продемонстрирован высокий профиль безопасности и эффективности малоинвазивного вмешательства. Прогнозировать результат баллонной дилатации можно, имея данные о длине стриктуры мочеточника и характере проведения дилатации. Успех баллонной дилатации при короткой (до 10 мм) стриктуре мочеточника достигнут у 91,8% детей, неудачный результат при стриктуре длиной более 10 мм констатирован у 61,2% пациентов. Быстрое расправление баллонного наконечника явилось предиктором хорошего результата у 92% детей, при устойчивости стриктуры мочеточника к дилатации положительная динамика отсутствовала в 41,4% случаев.
При высокой активности мочевой инфекции после удаления стента неудовлетворительный результат дилатации получен в 66,7% случаев.
Цистография позволила диагностировать пузырно-мочеточниковый рефлюкс, развившийся de novo, в 4,75% мочеточников. Длительность катетеризации во время стентирования не влияла на активность мочевой инфекции, поэтому безкатетерное ведение пациентов следует рассматривать как предпочтительную тактику. Недостатком исследования следует признать небольшое число пациентов, выполнение операций разными хирургами. В слепых рандомизированных исследованиях можно точнее оценить эффективность и безопасность баллонной дилатации стриктуры мочеточника. Эти данные позволят закрепить балонную дилатацию как метод первой линии в лечении обструктивного мегауретера у детей.



