Заболеваемость почечно-клеточным раком (ПКР) за последние годы устойчиво возрастает. Наибольший прирост заболеваемости отмечается за счет улучшения методов диагностики [1], что несомненно приводит к увеличению показателей выживаемости у данной группы пациентов. За последние два десятилетия произошло постепенное изменение основного хирургического метода лечения в этой группе больных. По данным мировой литературы, радикальную нефрэктомию, считавшуюся ранее «золотым» стандартом лечения локализованного ПКР Т1–2-стадий, сменила органосохраняющая резекция почки. Традиционными доступами для выполнения резекции почки являются открытый, лапароскопический и робот-ассистированный. Лапароскопическая резекция почки (ЛРП) в настоящее время является стандартом лечения во многих клиниках.
К основным недостаткам ЛРП относятся трудности в обеспечении надежного интраоперационного гемостаза и необходимость создания ишемии почечной ткани [2–4].
В последнее время все чаще стали появляться работы об использовании индоцианина зеленого (ICG) с флуоресцентной визуализацией в онкоурологии. Интраоперационная визуализация с использованием индоцианина зеленого с ближней инфракрасной флуоресценцией является безопасным и эффективным методом для точной идентификации почечной сосудистой сети и определения зоны бескровной резекции [5].
Клиническое наблюдение
У пациентки П. 63 лет в сентябре 2022 г. при ультразвуковом исследовании (УЗИ) почек по поводу мочекаменной болезни выявлена опухоль правой почки. Диагноз подтвержден мультиспиральной компьютерной томографией (МСКТ) почек, по данным которой в переднем верхнем сегменте правой почки имеет место объемное образование неправильной полициклической формы с бугристыми контурами наибольшим размером 33х38х30 мм, активно накапливающее контрастное вещество. В обеих почках камни чашечек, не нарушающие уродинамику: слева в верхней и нижней чашечках – 5 и 6 мм; справа в средней чашечке – 3 мм, в нижней – 7 мм.
При эзофагогастродуоденоскопии (ЭГДС) выявлены множественные простые эрозии желудка 1–3 мм в диаметре, что потребовало проведения предоперационного лечения в объеме консервативной терапии (пациентка получала омепразол 20 мг 1 раз в день 14 дней). По данным колоноскопии выявлен единичный простой полип сигмовидной кишки 0,8 см. По данным МСКТ органов грудной клетки (ОГК) и ультразвуковой допплерографии (УЗДГ) вен нижних конечностей, патологических изменений не выявлено.
В октябре 2022 г. пациентка госпитализирована в клинику. При осмотре: общее состояние удовлетворительное, нормотермия, телосложение – нормостеническое, кожные покровы и видимые слизистые нормальной окраски и влажности, отеков нет. Доступные пальпации л/у не увеличены. Артериальное давление – 140/90 мм рт.ст., пульс – 68 уд/мин, ритмичный. Дыхание проводится во все отделы. Язык влажный, живот при пальпации мягкий, безболезненный. Физиологические отправления в норме. Постменопауза. Рост – 160 см, вес – 80 кг (ИМТ – 31,25 кг/м2).
ОАК: гемоглобин – 131 г/л, гематокрит – 38,3 L/L, лейкоциты – 7,03 10/л, тромбоциты – 378 г/л. Биохимический анализ крови: АЛТ – 31 ЕД/л, АСТ – 23 ЕД/л, глюкоза – 5,65 ммоль/л, креатинин – 78 мкмоль/л, мочевина – 6,4 ммоль/л, общий белок – 83 г/л, билирубин общий – 9,2 мкмоль/л. ОАМ: ph – 5,39, УВ – 1,020, эпителий единичный в п.зр., лейкоциты единичные в п.зр., эритроциты до 15–20 в п.зр. По данным бактериологического исследования мочи: кишечная палочка 5х104 с чувствительностью к широкому спектру антибактериальных препаратов.
Выполнена контрольная ЭГДС, по данным которой выявлены грыжа скользящая 1-й степени (н/3 пищевода), диффузный поверхностный гастрит; патологических изменений двенадцатиперстной кишки не выявлено.
По данным электрокардиографии: синусовый ритм, ЧСС – 68 уд/мин, горизонтальная электрическая ось сердца (ЭОС). Выявлены нарушение внутрижелудочковой проводимости по правой ножке пучка Гиса, умеренные изменения миокарда.
По данным цистоскопии: воспалительных изменений слизистой шейки мочевого пузыря, опухолей и конкрементов не выявлено, картина хронического шеечного цистита.
По данным проведенного обследования установлен диагноз: «опухоль правой почки сT1aN0M0 RENAL 9X».
Сопутствовавшие заболевания: камни почек, хронический цистит, гипертоническая болезнь 2-й степени, 3-й стадии, уровень риска – 3, хронический гастрит.
Согласно оценке опухоли и почечных сосудов по МСКТ (рис. 1), опухолевый узел локализован в верхнем переднем сегменте, более 50% объема опухоли располагаются эндофитно и интимно прилежат к полостной системе почки; магистральные почечные сосуды представлены одной веной и одной артерией, при этом почечная артерия имеет раннее деление; оценка архитектоники почечной артерии в ангиорежиме МСКТ позволила предположить наличие кровоснобжающего опухоль сосуда и возможность выполнения резекции почки в условиях селективной ишемии.
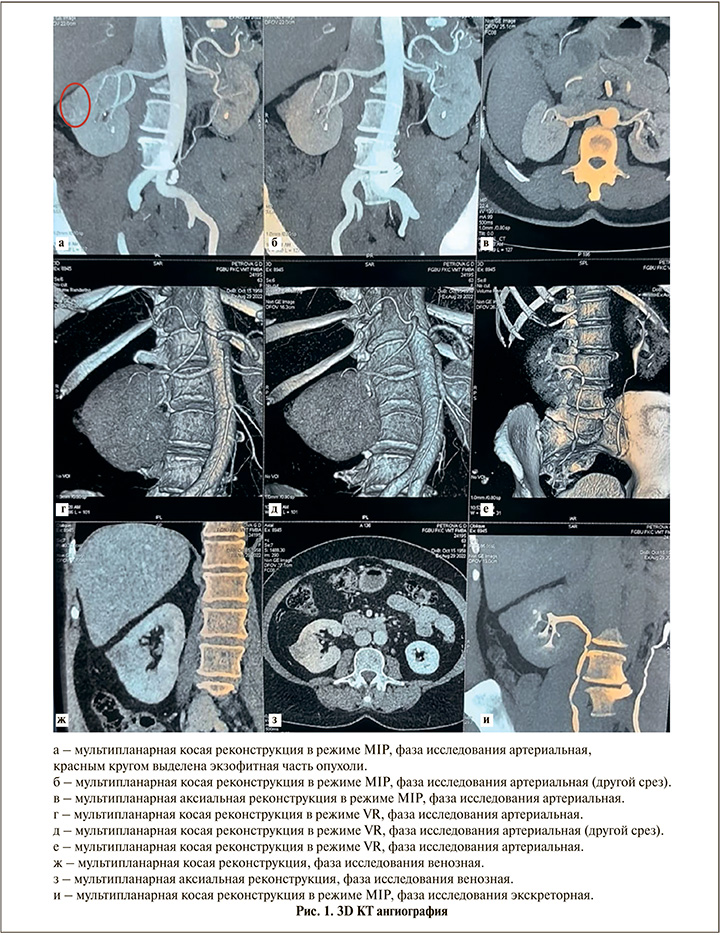
Метод. В условиях операционной под эндотрахеальным наркозом (ЭТН) в положении пациентки на левом боку под контролем зрения в области пупка установлен 10-мм троакар и сформирован пневмоперитонеум. Дополнительно установлено два (10 и 5 мм) троакары в правом подреберье и правой подвздошной области по средне-ключичной линии. При ревизии петли кишки без особенностей. Свободной жидкости в брюшной полости нет. После мобилизации почки из собственной жировой капсулы (рис. 2) и выделения почечной ножки на кровоснобжающую опухоль ветку почечной артерии наложен сосудистый зажим. Препарат индоцианин зеленый 25 мг разведен в 10 мл воды для инъекций с концентрацией 2,5 мг/мл с последующим болюсным введением 5 мл разведенного индоцианина зеленого для оценки зоны ишемии.
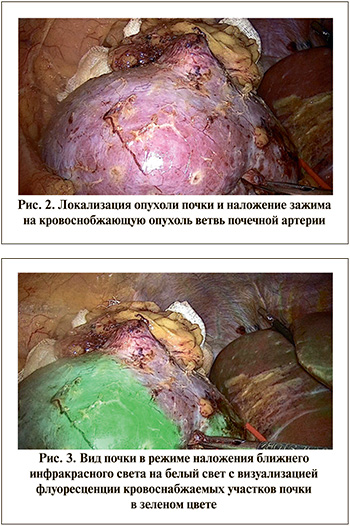
Визуализация выполнена в условиях освещения в режиме наложения ближнего инфракрасного на белый свет. Зафиксирована флуоресценция индоцианина зеленого в кровоснабжаемых участках почечной артерии, ишемизированный сегмент почки остался без изменений, что свидетельствовало о выключении кровотока в сегменте почки с опухолью (рис. 3–5).

На артерию наложена пластиковая сосудистая клипса, произведена резекция почки, в процессе которой отмечена незначительная контролируемая кровоточивость.
По окончании этапа резекции дефект почки ушит непрерывным швом монофиламентной синтетической нитью.
Произведено повторное болюсное введение 5 мл раствора индоцианина зеленого, в условиях освещения в ближнем инфракрасном свете подтверждено равномерное распределение препарата, что подтверждает сохранение удовлетворительного кровоснабжения почки.
Время операции заняло 140 мин, кровопотеря составила 50 мл. Гистологическое заключение подтвердило наличие почечноклеточного рака и резекцию в пределах здоровых тканей.
Макроскопическое описание: фрагмент почки – 36х27х23 мм с разрезом оператора и выбухающим узловым образованием 32х21х27 мм на разрезе пестрого вида с кровоизлияниями в капсуле (опухоль). Отдельно фрагменты жировой клетчатки общим размером 84х53х11 мм на разрезе с очаговыми уплотнениями.
Заключение: опухоль почки – почечноклеточная светлоклеточная карцинома, Grade2, с очагами кровоизлияний и отека; по периферии на всем протяжении имеет фиброзную псевдокапсулу без признаков экстракапсулярной опухолевой инвазии. В жировой клетчатке очаговые свежие кровоизлияния, дополнительных образований не определяется.
Заключительный диагноз: «рак правой почки pT1aN0M0».
Послеоперационный период без осложнений. Пациентка выписана из стационара на 4-е сутки после операции.
Использование флуоресцентной визуализации в ближнем инфракрасном спектре с контрастированием индоцианином зеленым позволило интраоперационно выполнить селективную ангиографию и визуализировать зону ишемии с максимальной точностью, тем самым способствовало выполнению резекции почки в условиях сохраненного трункулярного кровотока.



