Травмы органов мочевыделительной системы в последние десятилетия занимают одно из ведущих мест среди острых урологических заболеваний, требующих оказания неотложной медицинской помощи. Повреждение почек встречается среди 1—5% всех пострадавших с травмой живота и забрюшинного пространства, а иногда доходит до 15% и занимает третье место по частоте после повреждения печени и селезенки у детей [1—8]. При этом падение с высоты составляет около 30% случаев, противоправная и спортивная травмы служат причиной повреждения почки, но встречаются гораздо реже, хотя очевидно, что в рекреационных зонах спортивная травма отмечается наиболее часто [9—11].
Анатомическое высокое расположение почек в забрюшинное пространстве (между органами брюшной полости спереди, позвоночником и мышцами в задней поясничной области) обеспечивают им хорошую защиту, поэтому повреждение почек чаще возникает при приложении большой силы (автодорожное происшествие, падение с большой высоты), что приводит к сочетанной травме. Кроме того, почка фиксирована только своими сосудами и мочеточником, что также служит предпосылкой к их повреждению. Сила сдвига, возникающая при травме, приводит к разрывам паренхимы вдоль сегментарных сосудов, не повреждая их. Этот факт, а также наличие плотной фасции Герота способствуют спонтанной остановке кровотечения из травмированной почки и служат анатомической предпосылкой к успешному консервативному лечению. Пациентам с тяжелой травмой живота и шоковым состоянием показано проведение внутривенной урографии с целью определения функционирования почек, при этом наличие гематурии служит показанием к проведению контрастной компьютерной томографии. У детей корреляция между степенью гематурии и тяжестью травмы в большинстве случаев отсутствует, менее 10% больных с подтвержденной почечной паренхимой нуждаются в оперативном лечении.
Приводим клинический пример посттравматического разрыва почки.
Больной Э.Д. 12 лет поступил в клинику с жалобами на боль в животе и в правой поясничной области, слабость, беспокойство. Из анамнеза — за 1,5 часа до поступления в стационар мальчик при падении ударился о край бетона, после чего стал беспокойным, появилась общая слабость, отмечались боль в животе и рвота, что послужило основанием для обращения в клинику Ташкентского педиатрического медицинского института.
Общее состояние при поступлении тяжелое, АД — 90/60 мм рт.ст., частота сердечных сокращений (ЧСС) - 100 уд/ мин. Живот овальной формы, не участвует в акте дыхания, при пальпации отмечается болезненность и напряжение мышц правой подвздошной и поясничной областей, печень и селезенка не пальпируются, симптом Куленкампфа сомнительный. При перкуссии отмечается притупление в правой половине живота, перистальтика кишечника выслушивается, симптом раздражения брюшины отрицательный. При поколачивании поясничной области выявляется болезненность в проекции правой почки.
В клинике ребенок обследован, по результатам общеклинического и биохимического анализов крови патологических изменений не выявлено. По данным общего анализа мочи: цвет - красный цвета крови; лейкоциты - 0-1 в поле зрения; белок - 3,3 (промилле); эритроциты не измененные, полностью покрывают все поля зрения.
Выполнено ультразвуковое исследование (УЗИ) брюшной полости и забрюшинного пространства (рис. 1), при этом установлен факт увеличения размера правой почки, резкого ограничения ее подвижности, контуры почки нечеткие, в области верхнего полюса правой почки определяется наличие подкапсулярной гематомы (рис. 1А). В брюшной полости выявлено наличие анэхогенной прослойки жидкости в правом боковом канале (рис. 1Б), что свидетельствовало о закрытой травме живота и забрюшинного пространства, травматическом повреждении паренхимы почки.
Больному выполнена ретроградная пиелография, при которой отмечается затек контрастного вещества в проекции правой почки (рис. 2).
На основании проведенных исследований больному установлен диагноз «закрытая травма живота, ушиб мягких тканей поясничной области. Травматический разрыв правой почки IV типа». Осложнения: макрогематурия, забрюшинная урогематома, гемоперитониум.
После проведения предоперационной подготовки ребенку в экстренном порядке выполнена операция: диагностическая лапароскопия. Лапаротомия, ревизия органов брюшной полости. Ревизия забрюшинного пространства справа, восстановление целостности правой почки, нефростомия. Санация и дренирование брюшной полости и забрюшинного пространства.
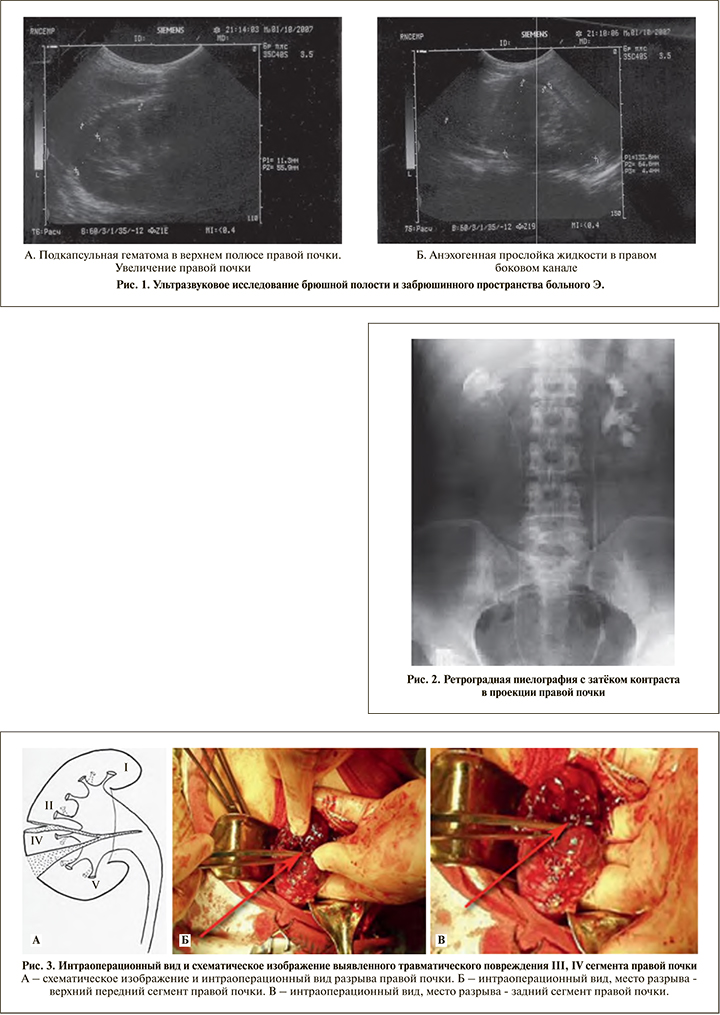
Интраоперационный вид и схематическое изображение выявленного травматического повреждения III, IV сегментов правой почки представлены на рис. 3.
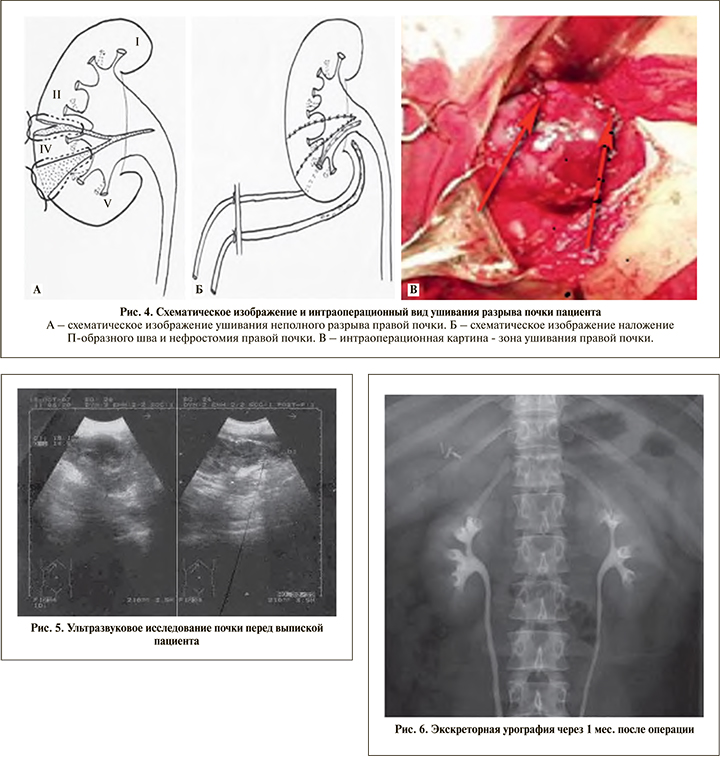
Интраоперационно установлен неполный разрыв правой почки, что послужило основанием для выполнения органосохраняющего вмешательства с восстановлением поврежденных структур почки, наложены П-образные швы атравматической нитью Викрил 3,0 (рис. 4).
Послеоперационный период протекал гладко, отмечено полное восстановление функции поврежденной почки, ребенок на 16-е сутки после операции выписан домой в удовлетворительном состоянии. Перед выпиской пациенту выполнено УЗИ почек, при котором правая почка находится в обычном месте, ее дыхательная подвижность сохранена, контуры почки ровные, нечеткие. Эхоструктура паренхимы почки: эхонеоднородная зона в проекции нижнего полюса, чашечно-лоханочная система не расширена (рис. 5). Изучение отдаленного результата после операции свидетельствует о полной сохранности функции оперированной почки (рис. 6).
Данное наблюдение из практики свидетельствует о том, что детям целесообразно проведение органосохраняющих вмешательств при повреждениях почки. Исключение составляю ситуации полного разрушения структур почки без возможности их восстановления, а также состояния, угрожающие жизни ребенка: в этих случаях возникают показания к проведению операции отчаяния — нефрэктомии.



