Проблема мочекаменной болезни и острого деструктивного пиелонефрита остается актуальной в современной практической урологии. У подавляющего большинства пациентов нефролитиаз выявляется в наиболее трудоспособном возрасте – от 20 до 55 лет. В среднем у половины больных камни располагаются в мочеточнике, что, как правило, сопровождается нарушением уродинамики верхних мочевыводящих путей (ВМП), почечной коликой, в крайних ситуациях – острым обструктивным пиелонефритом [1–5].
С внедрением в клиническую практику чрескожной рентгенэндоскопической нефролитотрипсии (ЧНЛТ), дистанционной ударно-волновой литотрипсии (ДУВЛ) и контактной уретеролитотрипсии (КУЛТ) отмечено снижение частоты выполнения открытых операций при уретеролитиазе до 3–5% [1–4].
На сегодняшний день КУЛТ является одним из наиболее эффективных методов лечения уретеролитиаза. Однако, как и другие методы лечения, она не лишена осложнений и может cлужить причиной как ятрогенного повреждения мочеточника, так и гнойно-деструктивных изменений паренхимы почки [1–4].
Инфекционно-воспалительные осложнения после КУЛТ в подавляющем большинстве случаев представлены острым пиелонефритом. По мнению ведущих отечественных и зарубежных урологов, частота острого гнойно-деструктивного пиелонефрита варьируется в пределах 0,1–0,2% [4–9].
Среди возможных причин острого пиелонефрита выделяют следующие: высокий титр инфекционного агента в моче; неадекватное дренирование ВМП как в предоперационном периоде, так и на послеоперационном этапе; холодный воздух в операционной; применение холодных ирригационных и инфузионных растворов [4–9].
Приводим клиническое наблюдение развития двустороннего пиелонефрита после выполнения КУЛТ.
Пациент П. 76 лет поступил с жалобами на периодические умеренные боли в правой поясничной области.
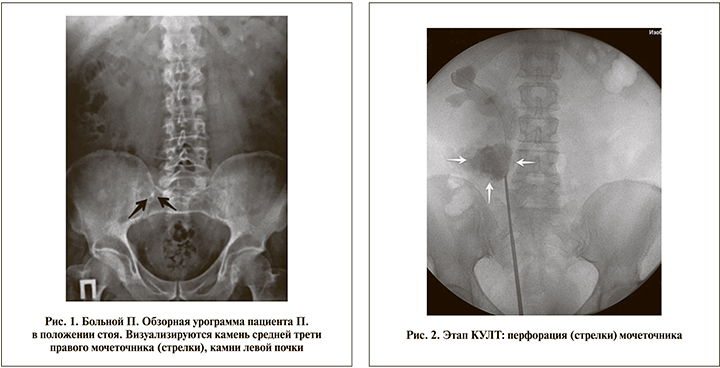
Anamnesis morbi: при амбулаторном обследовании по месту жительства выявлены камни обеих почек. Проводилась симптоматическая терапия. За 1 мес. до госпитализации перенес приступ почечной колики справа. Выявлены миграция камня из лоханки правой почки в среднюю треть мочеточника, а также камни всех групп чашечек левой почки размером 8–10 мм (рис. 1).
Объективно: состояние удовлетворительное, пациент нормостенического телосложения. Сознание ясное. Положение активное. Видимые кожные покровы и слизистые обычной окраски. Температура тела – 36,6оС, АД – 120/80 мм рт.ст., ЧСС – 80 в 1 мин. Умеренная болезненность при пальпации и поколачивании поясничной области справа. Диурез адекватный, нарушений мочеиспускания нет.
Общий анализ крови: Hb –143 г/л, эр. – 4,80∙1012/л, л. – 6,0 ∙109/л, СОЭ – 5 мм/ч.
Общий анализ мочи: относительная плотность – 1020, реакция кислая (pH 5,0), белок – 0,03 г/л, эпителий плоский – небольшое количество, лейкоциты – 2–6 в поле зрения, эритроциты неизмененные – 2–8 в поле зрения.
Биохимический анализ крови: билирубин – 13 мкмоль/л, общий белок – 75 г/л, мочевина – 5,3 ммоль/л, креатинин – 92 мкмоль/л, глюкоза крови – 5,3 ммоль/л, калий – 4,3 ммоль/л, натрий –146 ммоль/л, кальций – 2,24 ммоль/л, фосфор неорганический – 1,15 ммоль/л. Посев мочи: Escherichia coli в титре 103 КОЕ/мл.
Данные УЗИ: почки расположены типично, подвижны при дыхании, паренхима сохранна, контуры ровные и четкие. Слева: чашечно-лоханочная система не расширена, во всех чашечках определяются единичные конкременты размером до 10–12 мм. Справа: пиелоэктазия, мочеточник расширен до уровня средней трети. Мочевой пузырь с ровными и четкими контурами, без включений. Объем предстательной железы – 45 см3.
Диагноз: двусторонний нефролитаз. Камень средней трети правого мочеточника. Камни левой почки.
Лечение. Выполнена КУЛТ, осложненная перфорацией стенки мочеточника в средней трети. При ретроградной уретерографии выявлен обширный затек контрастного препарата в забрюшинное пространство (рис. 2). Учтя отсутствие адекватной эндоскопической визуализации просвета мочеточника, решено операцию завершить. Попытки установки мочеточникового катетера-стента не увенчались успехом из-за выраженного отека устья мочеточника. Выполнено дренирование почки посредством чрескожной пункционной нефростомии (ЧПНС). Избрана консервативная тактика ведения на фоне дренирования ВМП в течение 3 мес.
На 7-е сутки после КУЛТ отмечено отхождение нефростомического дренажа справа, что сопровождалось повышением температуры тела до 39оС. В тот же день выполнена МСКТ: выявлен инфильтрат вокруг мочеточника в средней его трети, вне просвета мочеточника определялись резидуальные осколки конкремента. Сам мочеточник на этом уровне достоверно не прослеживался. Визуализировалось геморрагическое содержимое в нижней трети мочеточника и в просвете мочевого пузыря. Правосторонний уретерогидронефроз до средней трети, камни левой почки (рис. 3).
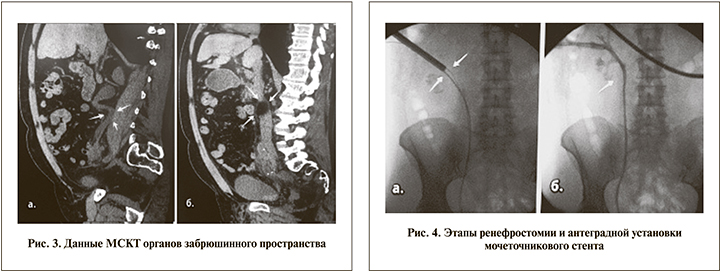
Все вышесказанное послужило основанием для выполнения пациенту в экстренном порядке чрескожной пункционной ренефростомии и антеградной установки антирефлюсного стента (рис. 4).
Несмотря на проведенную массивную антибактериальную терапию, согласно антибиотикограмме (офлоксацин 500 мг 2 раза в сутки; меронем 1000 мг 3 раза в сутки; метрогил 100 мг 2 раза в сутки), течение раннего послеоперационного периода осложнилось клиникой острого двустороннего гнойно-деструктивного пиелонефрита, который проявлялся нарастанием лейкоцитоза в крови (26,0×109/л), повышением температуры тела до 39,5оС и выраженным болевым синдромом в поясничной области с обеих сторон.
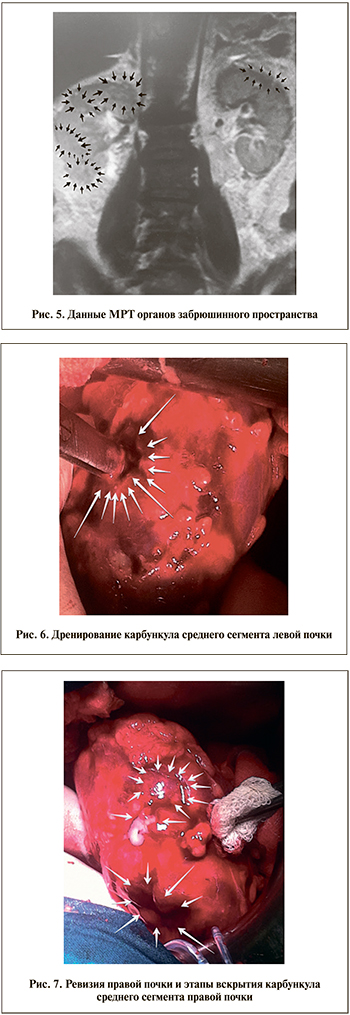 На 15-е сутки после КУЛТ при выполнении МРТ органов забрюшинного пространства выявлено двустороннее поражение почек: карбункул среднего сегмента левой почки, а также множественные карбункулы среднего и нижнего сегментов правой почки (рис. 5).
На 15-е сутки после КУЛТ при выполнении МРТ органов забрюшинного пространства выявлено двустороннее поражение почек: карбункул среднего сегмента левой почки, а также множественные карбункулы среднего и нижнего сегментов правой почки (рис. 5).
Переход острого пиелонефрита в фазу нагноения определил показания к выполнению экстренной ревизии забрюшинного пространства с обеих сторон с интраоперационным решением вопроса о характере и объеме вмешательства. Необходимость ревизии левой почки изначально объяснялась ее большей сохранностью и меньшей степенью поражения. Ревизия правого забрюшинного пространства ассоциировалась с высокой вероятностью нефрэктомии с учетом наличия множественных карбункулов в ее паренхиме.
Операция № 1: левосторонняя субкостальная люмботомия и пиелолитотомия слева. Вскрытие и иссечение карбункула левой почки. Левосторонняя нефростомия.
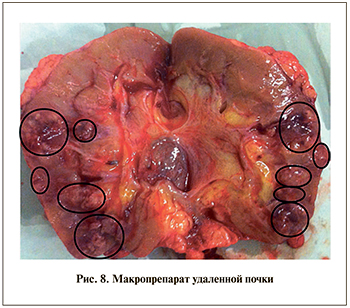
Под эндотрахеальным наркозом выполнена левосторонняя субкостальная люмботомия. Паранефральная клетчатка слева отечна, сероватого цвета. Мочеточник в верхней трети выделен и взят на держалку. Полностью мобилизована внутрипочечная лоханка, рассеченная между двумя держалками. Удалены 3 конкремента желтого цвета размером 10–12 мм каждый. С техническими сложностями почка мобилизована из инфильтрированной паранефральной клетчатки. В среднем ее сегменте по наружной поверхности имелся участок черного цвета с флюктуацией в центре диаметром 3 см (рис. 6). При вскрытии выделился густой гной и тканевой детрит. Через среднюю группу чашечек вне проекции карбункула в лоханку установлена силиконовая нефростомическая дренажная трубка 16 Ch. Наложены швы на края разреза лоханки, установлен отводящий дренаж к лоханке, выведенный через контрапертуру. Рана послойно ушита.
Операция № 2: субкостальная люмботомия справа. Нефрэктомия справа.
Произведена правосторонняя субкостальная люмботомия: паранефральная клетчатка резко инфильтрирована, хрящевидной плотности и слегка кровоточит. Мочеточник выделен и взят на держалку; стенка его резко утолщена и инфильтрирована, в просвете пальпируется мочеточниковый стент. Почка выделена из инфильтрированной клетчатки, она отечна, синюшно-черного цвета, с участками размягчения и уплотнения. В нижнем полюсе и среднем сегменте определяются множественные сливные апостемы и карбункулы до 3 см в диаметре (рис. 7, 8). Поскольку первичным очагом диссеминации гнойного процесса оказалась правая почка, а все гнойники не было возможности вскрыть и санировать, решено выполнить нефрэктомию. Мочеточник в верхней трети пересечен и перевязан, стент удален. Выполнена нефрэктомия справа. Установлен отводящий дренаж в ложе удаленной почки. Рана послойно ушита.
Гистологическое заключение: в ткани правой почки в корковом и мозговом веществах определяются множественные, сливающиеся между собой очаги гнойного расплавления с распространением на паранефральную клетчатку и с развитием гнойного воспаления. В отечной слизистой чашечек, лоханки и мочеточника определяются признаки хронического воспаления в стадии обострения. Во всех фрагментах ткань почки с выраженной распространенной лейкоцитарной инфильтрацией, очагами гнойного расплавления. Морфологические изменения не противоречат клиническому диагнозу двусторонних карбункулов почек, гнойного паранефрита.
Ранний послеоперационный период протекал гладко. Показаний к проведению заместительной почечной терапии не возникло: суточный диурез – 1,5–2,0 л светлой мочи; креатинин крови – 97 мкмоль/л. Температура тела нормализовалась на 2-е сутки. Послеоперационная рана зажила первичным натяжением. Нефростомический дренаж удален на 12-е сутки после проведения антеградной пиелоуретрографии, при которой нарушений уродинамики ВМП слева не отмечено. Пациент в удовлетворительном состоянии выписан под наблюдение уролога.
 К настоящему времени в крупных зарубежных и российских урологических клиниках накоплен значительный опыт применения КУЛТ, который показывает, что рентгенэндоскопические операции являются эффективным методом лечения пациентов с уретеролитиазом. Однако, как и другие методы оперативного лечения, КУЛТ не лишена осложнений и может стать причиной ятрогенного повреждения мочеточника с развитием угрожающих жизни состояний, для ликвидации которых требуются экстренные и/или многоэтапные реконструктивно-пластические операции [1–4].
К настоящему времени в крупных зарубежных и российских урологических клиниках накоплен значительный опыт применения КУЛТ, который показывает, что рентгенэндоскопические операции являются эффективным методом лечения пациентов с уретеролитиазом. Однако, как и другие методы оперативного лечения, КУЛТ не лишена осложнений и может стать причиной ятрогенного повреждения мочеточника с развитием угрожающих жизни состояний, для ликвидации которых требуются экстренные и/или многоэтапные реконструктивно-пластические операции [1–4].
Инфекционно-воспалительные осложнения КУЛТ нередко требуют принятия неотложных мер. Острый пиелонефрит может прогрессировать до гнойно-деструктивных изменений в паренхиме почек, причем, как показано в клиническом наблюдении, с гематогенным поражением контралатеральной почки. При неэффективности консервативных мер или их недостаточности данное состояние может трансформироваться в септическое с развитием полиорганной недостаточности [2–5].
При развитии инфекционно-воспалительных осложнений необходимо начать комбинированную антибактериальную, противовоспалительную и дезинтоксикационную терапию, при наличии показаний – осуществить адекватное дренирование ВМП. В случае прогрессирования острого пиелонефрита до стадии гнойно-деструктивных изменений и при формировании карбункула или абсцесса почки показано выполнение открытого оперативного вмешательства.
В обобщенном виде к мерам профилактики инфекционно-воспалительных осложнений относятся [2–8]:
- превентивная предоперационная антибиотикопрофилактика (назначение антибиотиков за 24 ч и непосредственно в начале оперативного пособия);
- создание условий для адекватного интраоперационного оттока ирригационной жидкости для профилактики пиеловенозных рефлюксов;
- адекватное дренирование ВМП на стороне операции;
- предотвращение и коррекция интраоперационной гипотермии;
- своевременная замена мочеточникового стента при его неадекватной работе.
Несмотря на малую инвазивность, КУЛТ может приводить к довольно грозным осложнениям, требующим выполнения открытого оперативного вмешательства.
В ряде случаев тяжесть состояния пациента может требовать удаления органа, что было проиллюстрировано в приведенном клиническом наблюдении.



