Почечно-клеточный рак (ПКР) – одно из распространенных онкологических заболеваний. В структуре злокачественных новообразований ПКР составляет 3% всех опухолей и 90% всех злокачественных новообразований почки [1, 2]. В России частота ПКР у мужчин составляет 4,6%, у женщин – 3,2% [2]. Наибольшее число случаев ПКР в мире регистрируется у людей старше 40 лет, пик приходится на возраст 50–70 лет [3]. У молодых пациентов реже, чем у пожилых, выявляются светлоклеточные опухоли, чаще – хромофобные. При этом среди молодых больных чаще встречаются опухоли в ранней стадии – кистозно-солидные новообразования. Раково-специфическая выживаемость среди молодых пациентов выше, и прогноз более благоприятный [4, 5], однако при наличии микроваскулярной инвазии в сочетании с молодым возрастом повышается риск раннего метастазирования [6].
В настоящее время в 25–40% случаев опухоли почек выявляют случайно во время выполнения УЗИ внутренних органов, МСКТ брюшной полости и грудной клетки, которые назначаются по другому поводу. В связи со скудными клиническими проявлениями у 25–30% больных раком почки при первичном обследовании уже выявляют метастазы [2].
Представляем собственное клиническое наблюдение молодой пациентки со спонтанным разрывом опухоли почки, ранее никак себя не проявлявшей клинически.
Пациентка П. 1984 г.р. 22.09.2020 поступила в отделение урологии ЧУЗ «Клиническая больница "РЖД-Медицина"», Барнаул, с жалобами на выраженную тупую ноющую боль в зоне проекции левой почки, периодически приобретающую интенсивный характер, купируемую наркотическими анальгетиками.
05.09.2020 внезапно на фоне полного здоровья после интенсивной физической нагрузки (подъем тяжести около 15 кг) возникли вышеуказанные жалобы. Ранее у других врачей, в том числе у уролога, не наблюдалась, УЗИ почек не выполнялось. Общий анализ мочи был всегда в пределах нормы.
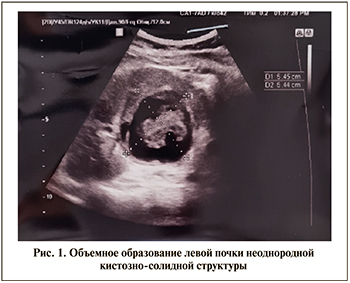
Данные УЗИ почек от 16.09.2020. Размеры левой почки – 124×64 мм, размеры правой почки – 111×48 мм. По переднемедиальной поверхности левой почки в средней/нижней трети на всю ширину среза почки лоцируется округлое анэхогенное образование размером 54×54 мм, в структуре которого определяются участки неоднородного эхопозитивного содержимого, тяжистые гиперэхогенные включения. По латеральной поверхности почки в средней трети на уровне данного образования отмечается участок локального истончения паренхимы до 8 мм без четких контуров, повышенной эхогенности. При цветном допплеровском картировании данное образование аваскулярное (рис. 1).
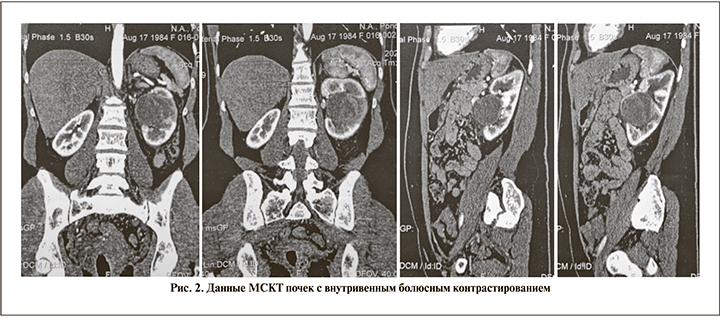
Данные МСКТ почек с болюсным контрастированием от 10.09.2020. Почки расположены обычно. Размер правой почки – 80×45×62 мм, левой – 92×63×68 мм. Контуры левой почки неровные за счет наличия преимущественно в средней трети, по передненаружному контуру образования с включениями мягкотканного компонента с неравномерно выраженными контурами размером до 67×49×51 мм, с выраженным истончением прилежащей паренхимы почки, компрессией синуса почки, с неравномерным накоплением контрастного вещества. В области указанного образования отмечается зона снижения перфузии контрастного вещества с нечеткими контурами (рис. 2).
В общем анализе крови в динамике регистрировалась анемия средней степени тяжести, что было расценено как признак кровоизлияния.
Выставлен предварительный клинический диагноз. Гематома левой почки? Suspicio neo левой почки?
В связи с локализацией образования в области ворот левой почки, его большим размером, наличием анемии и интенсивной боли принято решение о выполнении оперативного вмешательства в срочном порядке в соответствии с техническими возможностями лечебного учреждения.
Объем оперативного вмешательства: лапаротомия, ревизия левой почки с возможной нефрэктомией слева. В ходе ревизии в области ворот левой почки выявлено округлое плотное напряженное образование с четкими контурами размером около 6 см (рис. 3). Признаков инвазии в окружающие ткани нет. В связи с высокой вероятностью злокачественного происхождения данного образования выполнена нефрэктомия слева.
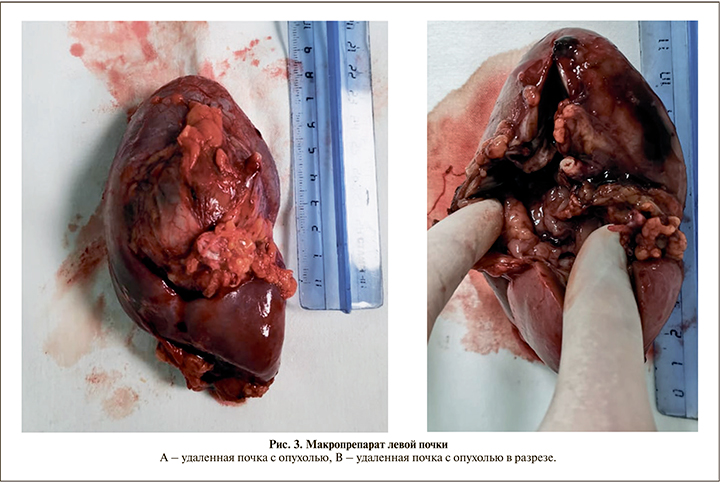
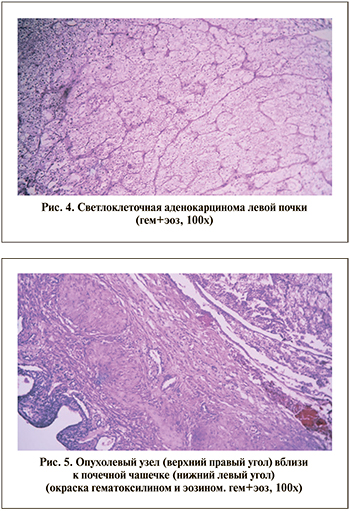
На разрезе образование представляло собой кистозно-солидную опухоль, заполненную «старой» кровью, которая под большим давлением опорожнилась (рис. 3 А, В). Патологоанатомическое исследование (рис. 4, 5).
Послеоперационный период протекал без особенностей. Пациентка выписана из отделения урологии в удовлетворительном состоянии на 12-е сутки. Заключительный клинический диагноз: C-r левой почки I T1bN0M0.
Развитие симптомов рака почки обусловлено локальным опухолевым ростом, системными проявлениями, паранеопластическим синдромом и метастатическим поражением. Классическая триада симптомов (макрогематурия, боль в боку и пальпируемое объемное образование), описываемая ранее в 15–20% случаев, в настоящее время встречается редко: не более чем в 10% наблюдений [7]. Большинство опухолей, ограниченных почкой, остаются бессимптомными и непальпируемыми до тех пор, пока новообразование не достигнет больших размеров и не распространится на соседние анатомические структуры. В связи с длительным отсутствием жалоб пациенты поздно обращаются за медицинской помощью, что плохо сказывается на результатах лечения. С началом активного использования в 1980-х гг. таких малоинвазивных методов диагностики, как УЗИ и КТ, около 50% опухолей почки выявляются случайно в бессимптомной стадии, в связи с чем их называют radiologists tumor [8]. Среди случайно выявленных опухолей 85% составляют локализованные формы, тогда как при наличии клинических симптомов ограниченными почкой оказываются только 40–45% новообразований [7].
Боль в пояснице и животе возникает при инвазии или компрессии опухолью соседних анатомических структур. Боль встречается в 40–45% случаев опухолей почек [9].
Острая боль может быть следствием кровоизлияния в ткань опухоли или паренхиму, что ведет к быстрому увеличению размеров пораженной почки и резкому росту давления на окружающие анатомические структуры, что и произошло в представленном клиническом наблюдениие [10, 11]. Спонтанный разрыв почки был описан и ранее, но нами не было найдено описаний спонтанных разрывов опухоли почки у молодой пациентки после физической нагрузки [10, 11]. Важно отметить, что боль возникла на фоне интенсивной физической нагрузки.
Клиническая картина, наблюдаемая нами у пациентки, была неоднозначной. Молодой возраст, остро возникшая интенсивная боль после физической нагрузки вместе с результатами проведенного обследования, выполненными обследованиями больше склоняли в пользу гематомы левой почки. Однако неравномерное накопление образованием контрастного вещества не исключало наличия злокачественного процесса. Можно с уверенностью сказать, что возникновение острой боли в связи с кровоизлиянием в опухоль позволило своевременно выявить светлоклеточную аденокарциному левой почки и принять меры до наступления необратимых последствий.



