Введение. Мочекаменная болезнь (МКБ) остается распространенной урологической патологией, и, по данным литературы, в динамике наблюдается рост заболеваемости [1, 2]. Последние несколько десятилетий ознаменовались активным внедрением малоинвазивных модификаций перкутанной и трансуретральной контактной литотрипсии [3–7]. Использование подобных операций стало возможным благодаря разработке более тонких жестких нефроскопов, гибких одноили многоразовых уретероскопов и лазерных литотриптеров. Медицинский рынок постоянно обновляется все более современными инструментами и расходными материалами для малоинвазивных вмешательств, что требует периодического их мониторинга урологическим сообществом. Наряду с внедрением новых технологий происходят изменения в технике проведения контактной литотрипсии при МКБ.
Одним из важных аспектов эволюции лечения МКБ наряду с технологическим прогрессом было изменение в интраоперационном положении пациента. Перкутанная нефролитотрипсия (ПНЛ) в течение длительного времени выполнялась на животе, пока не была предложена позиция на спине, которая предоставляет определенные анестезиологические и хирургические преимущества. Поэтому ее в последующем стали активно применять и модифицировать для перкутанного лечения нефролитиаза. Для симультанных антеи ретроградных эндоурологических вмешательств на ВМП было внедрено Galdakao-модифицированное положение, которое стало более популярным с активным внедрением РИРХ [8, 9]. Согласно рекомендациям Европейской ассоциации урологии, РИРХ показана при почечных камнях < 2 см, а ПНЛ ≥2 см [10]. При этом РИРХ может быть опцией к ПНЛ при камнях более 2 см с высоким риском повторных процедур и необходимостью стентирования.
Активное внедрение одноразовых гибких уретероскопов, мочеточниковых кожухов и лазерных литотриптеров привело к увеличению частоты выполнения ретроградных интраренальных вмешательств. Популяризация этого метода также связана с возможностью максимально быстрого удаления камня, минимальным сроком госпитализации и количеством осложнений [6, 7, 11, 12]. К РИРХ также прибегают при лечении больных с конкрементом дивертикулов чашечек, небольшими солитарными образованиями полостной системы, инкрустированными стентами и МС после резекции опухоли почки [9, 13–16]. Мы приводим наши результаты ретроградных эндоскопических вмешательств при различных ренальных патологиях.

Материалы и методы. В данное исследование были включены результаты РИРХ у 106 больных различными заболеваниями почки, которым операция выполнялась в качестве единственного метода лечения или в комбинации с перкутанными вмешательствами на ВМП. Мужчин было 66 (63,4%), женщин – 40 (36,6%). Средний возраст больных составил 46,8±15,6 (от 28 до 74) года. Среди показаний к РИРХ превалировали камни полостной системы почки, диагностированные у 84 (79,2%) пациентов. У 10 (9,4%) из них был выявлен солитарный камень подковообразной почки. Другие показания к РИРХ представлены в таблице. Всем больным предоперационно выполнялись стандартные лабораторные анализы, ультразвуковое исследование почек и спиральная компьютерная томография (КТ). Последний метод позволяет уточнять размеры и плотность камня, его стереометрическое расположение, морфофункциональное состояние почек и ВМП. На основании данных спиральной КТ создавали 3D-модели чашечно-лоханочной системы (ЧЛС), с помощью которых планировали ход предстоящей операции и интраоперационной навигации, обсуждали с пациентом возможные осложнения операции. При наличии инфекции ВМП до операции проводилась антибактериальная терапия. Предварительное стентирование мочеточника проводилось 80 (75,5%) больным.
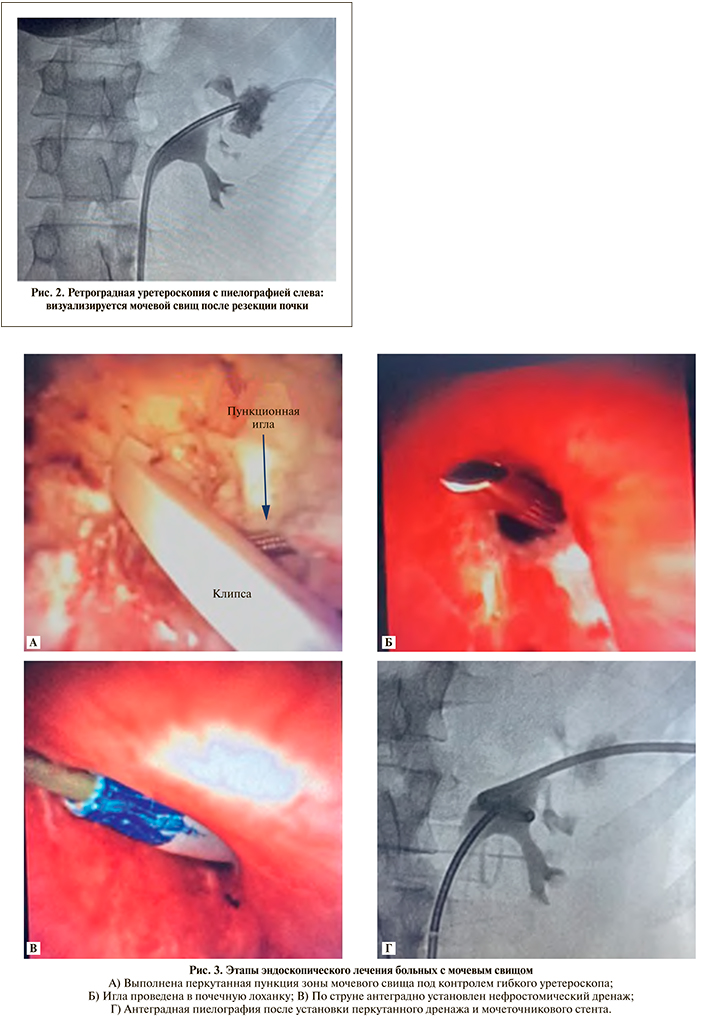
Все вмешательства выполнялись в эндоурологической операционной. Пациентов укладывали в Galdakaoмодифицированное положение Valdivia на спине для выполнения симультанных ретрои антеградных вмешательств на ВМП (рис. 1). Вначале выполнялась диагностическая цистоскопия, оценивалось состояние стенок мочевого пузыря и устьев обоих мочеточников. При наличии стента его извлекали и в мочеточник устанавливали гидрофильный проводник. Далее выполнялась уретеропиелоскопия ригидным эндоскопом 8,5 Ch и при обнаружении небольшого камня лоханки смещали его в верхнюю чашечку, где и проводилась лазерная контактная литотрипсия без установки мочеточникового кожуха. Подобное вмешательство выполнено у 12 (11,3%) из 106 больных. Пункция ЧЛС почки под ультразвуковым наведением и бужирование перкутанного доступа под контролем ригидного уретероскопа проводились в 4 (3,8%) случаях. В отношении остальных 90 (84,9%) пациентов использовались гибкий уретероскоп Storz или одноразовые эндоскопы Boston Scientific. После удаления стента по проводнику до почки устанавливался мочеточниковый кожух 12 Fr, через который в полостную систему почки заводился гибкий уретероскоп. При наличии солитарного камня лоханки или нижней чашечки выполнялось контактное лазерное дробление, фрагменты извлекались с помощью петли Дормиа 2,4 Fr или путем техники «попкорна» измельчались до пыли. У 18 (17,0%) больных с множественными камнями формировался ретроградно эндоскопически контролируемый перкутанный доступ, через который удалялась основная часть камня. Далее гибким уретероскопом выполнялась ревизия всех чашечек почки, обнаруженные камни смещались в лоханку и извлекались наружу по кожуху Amplatz. При дивертикулах чашечки вначале лазером рассекали и расширяли их шейку, далее выполняли литотрипсию и фульгурацию слизистой. К симультанному перкутанному доступу в отношении них не прибегали. При наличии солитарной опухоли почечной лоханки после уретеропиелоскопии выполнялась резекция образования и фульгурация его основания. Пяти пациентам с МС после резекции почки по поводу опухоли проведено его закрытие по предложенной нами методике [16]. Вначале выполняли уретеропиелоскопию с ретроградной пиелографией, обнаруживали поврежденную чашечку (рис. 2). Далее под комбинированным ультразвуковым и рентгенологическим контролем производили прицельную пункцию травмированной чашечки, ориентиром при этом служил дистальный конец гибкого эндоскопа. После появления в свищевом ходе вне почки кончика пункционной иглы под визуальным контролем проводили ее дальше через поврежденную чашечку в лоханку. Далее устанавливали струну, бужировали пункционный ход, устанавливали нефростомический дренаж и мочеточниковый стент. Этапы операции приведены на рис. 3. В дальнейшем вокруг нефростомического дренажа формировался прямой устойчивый свищевой ход. Стент извлекали через 4–6 нед,, выполняли антеградную пиелографию, при адекватной проходимости ВМП нефростомический дренаж удаляли.
Результаты. Результаты РИРХ при МКБ оценивали у 84 (79,2%) больных. Среднее время операции с момента позиционирования пациента до конца процедуры составило 70,8±10,2 мин. Операция была эффективной для 72 (85,7%) из них. Резидуальные фрагменты были выявлены у 12 (14,3%) пациентов, которые имели множественные камни. Дистанционная литотрипсия проводилась семи, повторная РИРХ – пяти больным. Эффективность РИРХ после двух сеансов составила 91,7% (77 из 84 вмешательств). Послеоперационные осложнения наблюдались в 11 (10,4%) случаях: лихорадка была у 5, боли в пояснице на стороне операции, требующих использования анальгетиков, – у 4, подтекание мочи через перкутанный ход при симультанной РИРХ с ПНЛ – у 1 пациента. Последнему был установлен стент, и подтекание мочи прекратилось. Только одному больному с симультанной ПНЛ потребовалось интраоперационное переливание крови, других случаев интенсивного кровотечения или послеоперационного снижения гемоглобина не было. Среднее пребывание пациентов при РИРХ в качестве единственного метода лечения составило 2,3±0,8 дня, при сочетании с ПНЛ – 3,4±1,2. При инкрустированных стентах с камнем лоханочного конца операции были длительнее по сравнению с стандартной РИРХ. Вначале проводилось лазерное дробление камней на нижнем конце стента, его фрагментация на небольшие кусочки и их извлечение. Далее выполнялась пункция полостной системы почки с перкутанной литотрипсией и антеградным удалением верхней части стента. Результаты этих вмешательств были успешными для всех пациентов. Среднее время операций составило 95,0±16,5 мин, осложнений не было.
Дивертикул средней чашечки был диагностирован у четырех, верхней – у двоих больных. Время операции у них составило 60,0±8,5 мин. Средний размер камня у них был 8 мм (от 6 до 10 мм). Во всех случаях ретроградным доступом удалось фрагментировать камень и выполнить фульгурацию слизистой дивертикулы. Послеоперационной лихорадки у них не наблюдали, гематурия отмечалась в одном случае.
Операции по поводу МС после резекции почки также были успешными. Осложнений мы не наблюдали. Время операции в среднем составило 45,0±20,5 мин (40–65 мин). После удаления нефростомического дренажа только у двоих больных в течение одного дня наблюдалось отделяемое по свищу, которое самостоятельно прекратилось. У трех пациентов свищ зажил сразу. Эффективность лечения за период наблюдения 24±8 (12–30) мес. составила 100%.
Дискуссия. В настоящее время РИРХ заняла определенную нишу в лечении больных нефролитиазом и другими патологиями почек. Она может использоваться в качестве единственного метода лечения или симультанно в сочетании с перкутанными вмешательствами. Эти операции чаще выполняются в Galdakao-модифицированном положении Valdivia, которое дает возможность одновременной работы двух урологов как ретроградным, так и чрескожным доступом [8, 9, 17]. Обычно после укладки пациента хирург начинает с ретроградной уретеропиелоскопии и ревизии полостной системы почки. При МКБ после обнаружения одиночного камня лоханки или нижней чашечки проводится его лазерное дробление с извлечением оскольков или фрагментация до пыли. В этих случаях достигается высокая эффективность операции. Крупные или множественные камни почек могут требовать симультанного выполнения ПНЛ, когда под контролем уретероскопа производится пункция ЧЛС через оптимально выбранную чашечку. Дальнейшее бужирование пункционного хода и установку кожуха Амплатс можно также выполнять под контролем эндоскопа. После перкутанного удаления основной части камня можно выполнять ревизию всех групп чашечек, гибким уретероскопом смещать локализованные в них камни в лоханку для удобного антеградного извлечения. Подобная методика также увеличивает эффективность оперативного лечения больных нефролитиазом, исключает использование дополнительных перкутанных доступов и снижение осложнений, связанных с ПНЛ [8, 9, 17].
Основной целью существующих способов лечения МКБ является максимальное удаление камня. Эффективность РИРХ, по данным литературы, колеблется от 54 до 96% при камнях почек менее 2,0 см после 1 сеанса и 86–92% при камнях более 2,0 см через от 1 до 4 сеансов РИРХ [6–8, 11, 18]. Этот широкий диапазон связан с использованием различных методов визуализации резидуальных камней (эндоскопия, УЗИ, обзорная рентгенограмма мочевых путей или КТ). Кроме того, их размеры не всегда являются одинаковыми. Одни авторы указывают на их диаметр менее 4 мм, другие – 2 мм [19, 20]. K. Parikh et al. [21] выполнили РИРХ 131 пациенту, из которых 21% имели камни 1,6–2,0 см, 23% – более 2 см. Эффективность РИРХ после двух ретроградных операций составила 90%, после трех – 98,5%. У пациентов с камнями менее 1,5 см операция была успешной в 84 и 95% случаев после 1-го и 2-го сеансов. При камнях более 1,5 см эффективность составила 62, 82 и 96% после одного, двух и трех вмешательств. G. Guisti et al. [7] выполнили РИРХ 316 пациентам со средним размером камней 16,5±7,9 мм. Эффективность РИРХ после 1-й операции была 79,1%, второго и дальнейшего вмешательств – 89,5 и 91,5%. Они указывают, что РИРХ остается эффективным и безопасным методом даже при поэтапном лечении больших почечных камней.
Определение факторов, влияющих на эффективность РИРХ, проводилось различными авторами [18, 22, 23]. Диаметр или объем камня, его плотность и локализация в полостной системе почки часто оцениваемы среди них. Размер камня несомненно остается достоверным предиктором эффективности РИРХ. Одни авторы указывают на ее снижение при камнях более 15 мм, другие отмечают достаточную результативность РИРХ при >2,5 см. Опытный эндоуролог с помощью РИРХ может безопасно и эффективно удалить крупный камень почки отобранным пациентам. Однако широкое использование в отношении них этой операции, постепенное увеличение размера удаляемых камней вызывают определенную настороженность Это связано с необходимостью проведения нескольких сеансов РИРХ для полного избавления от камня почки, что ассоциируется с более высоким процентом осложнений, увеличением стоимости лечения и длительными сроками госпитализации. В связи с этим в качестве единственного и основного метода лечения РИРХ при крупных и множественных камнях должна выполняться лимитированно, чтобы не повторять связанные с дистанционной литотрипсией тактические ошибки. А ведь этот метод с накоплением опыта активно предлагали и выполняли при крупных и коралловидных камнях почек: в литературе периодически можно было встретить публикации о ее безопасности и высокой эффективности. Но с активным внедрением альтернативных методов контактного лечения МКБ различные урологические сообщества установили определенные размеры камней для выбора оптимального метода лечения нефролитиаза.
Локализация камня также может влиять на эффективность РИРХ. Технические трудности могут возникать при камнях нижней чашечки, доступ к которому иногда затруднен из-за анатомических особенностей ЧЛС: острого пиело-калицеального угла, длинной и узкой шейки нижней чашечки [24, 25]. Однако некоторые авторы указывают на отсутствие влияния локализации камня на результаты РИРХ [26, 27]. По данным F. Martin et al. [26], эффективность РИРХ для этих больных составила 74,1, а при другой локализации – 78,1% (р=0,224). Их оппоненты установили влияние локализации камня в нижней чашечке на эффективность РИРХ [18, 22, 23]. По данным S.H. Lim et al. [22], она составила 73.3% по сравнению с 94,4% при РИРХ камней других локализаций. Согласно результатам S. Tonyali et al. [18], размер и количество камней, наличие их в нижней чашечке значимо различались между группами пациентов с и без резидуальных камней. Использование мочеточниковых кожухов, престентирование и использование нитиноловых корзинок для активного удаления камней также могут влиять на результаты РИРХ. Однако сложно прийти к единому заключению из-за различного дизайна опубликованных работ, гетерогеннности пациентов и камней.
Дивертикул чашечки в 9,5–50% случаев ассоциируется с камнями, которые, по-видимому, вызваны анатомической непроходимостью и застоем мочи [13, 28] До внедрения ретроградных эндоскопических вмешательств на ВМП при данной патологии выполняли ПНЛ. В настоящее время РИРХ активно используется при камнях чашечковых дивертикулов с хорошими результатами лечения. По данным литературы, эффективность РИРХ колеблется от 76,0 до 94,7% [13, 28, 29] и она снижается при дивертикулах нижней чашечки. По данным O. Bas et al. [28], РИРХ была успешной для 76% больных, в 20% случаев диагностирован дивертикул нижней чашечки. С. Boonyapalanant et al. [29] выполнили РИРХ 43 больным с камнем дивертикула, который у 18,8% из них был локализован в нижней чашечке. Эффективность операции составила 75%. Однако РИРХ была успешной в 94,7% случаев при камнях менее 1,5 см и 89,5% для камней, расположенных в дивертикуле с длиной шейки менее 4 мм, независимо от расположения чашечки. Длина шейки дивертикула считалась фактором, влияющим на эффективность операции, поскольку из-за протяженности не удается адекватно ее рассекать от ЧЛС до полости дивертикула. Однако диаметр камня менее 1,5 см был единственным существенным фактором, влияющим на результаты операции при многофакторном анализе.
Наиболее частым методом лечения больных МС является стентирование мочеточника или перкутанное дренирование ЧЛС почки. В большинстве случаев оно приводит к ликвидации МС. Однако у определенной группы больных МС не закрывались и лечение больного затягивалось на несколько месяцев. При неэффективности лечения МС стентированием мочеточника в литературе описаны единичные клинические наблюдения симультанного использования двух стентов, ретроградное или перкутанное введение в ЧЛС фибринового клея [30, 31], чрескожная криоабляция свищего хода [32] вплоть до нефрэктомии. Предложенный нами метод считается высокоэффективным способом лечения МС после резекции почки [16]. Данная методика подробно описана нами и при достаточном оснащении она может быть использована в других урологических клиниках.
Заключение. В настоящее время РИРХ стала малоинвазивным и высокоэффективным методом лечения больных с камнями почек и другими ренальными заболеваниями. Современные гибких уретероскопы и лазерные литотриптеры позволяют выполнять контактную литотрипсию даже в труднодоступных чашечках, быстро и с меньшим процентом осложнений избавлять больного не только от камня почки, но и от солитарных уротелиальных образований, камней дивертикулов чашечки и мочевых свищей после резекции почки.



