Введение. Синдром болезненного мочевого пузыря/ интерстициальный цистит (СБМП/ ИЦ) – тяжелое изнуряющее заболевание, встречающееся преимущественно у женщин [1, 2]. Рекомендациями Европейского общества урологов 2023 г. (European Association of Urology/EAU) рассматриваемая нозология обсуждается в рамках синдрома хронической тазовой боли и представляет собой хроническую или рецидивирующую эпизодическую боль, локализованную в области мочевого пузыря с дополнительными проявлениями: усиление боли при наполнении мочевого пузыря, учащенное мочеиспускание, часто малыми порциями, в дневное и/или ночное время [3].
Об интерстициальном цистите известно с XIX в., но до сих пор продолжается обсуждение вопросов дефиниции, диагностики, возможностей подходов к лечению в острый и межприступный периоды. Так, согласно рекомендациям Американской ассоциации урологов от 2022 г. (American Urological Association/AUA), выделяется ступенчатый подход к лечению пациентов с СБМП. Описываемые инструменты действительно обеспечивают лечение пациентов, но лишь в небольших временных интервалах и только в аспекте улучшения качества жизни. Более того, современные рекомендации имеют ряд неразрешенных вопросов. Согласно рекомендациям AUA, дефиниция ИЦ предполагает отсутствие роста бактерий при бактериологическом исследовании мочи, а цистоскопия является допустимой опцией в случае сомнений в диагнозе СБМП или подозрения на наличие Гуннеровских поражений [3]. Тем не менее четкие клинические признаки наличия Гуннеровских поражений не описаны, а эпизоды инфекций нижних мочевыводящих путей описаны при ИЦ [4]. Более того, до сих пор не сформулированы оптимальные режимы и варианты внутрипузырной фармакотерапии, что затрудняет оказание помощи пациентам на амбулаторном этапе лечения. Наличие некоторых противоречий в совокупности с отсутствием ряда консенсусов в отношении диагностики и лечения ИЦ безусловно оказывает эффект на качество жизни пациентов.
Целью нашего исследования является оценка качества жизни пациентов с ИЦ и изучение эффективных опций, используемых для контроля симптомов заболевания, на этапе амбулаторного лечения.
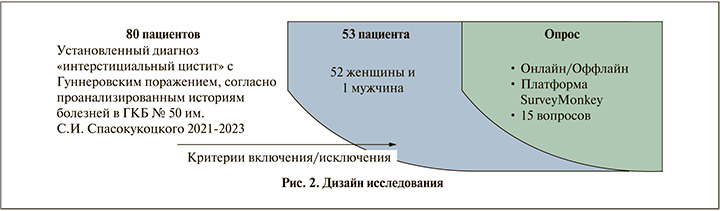
Материалы и методы. На кафедре урологии МГМСУ им. А.И. Евдокимова проведено описательное проспективное кросс-секционное когортное исследование. Проанализированы истории болезни пациентов, обратившихся в ГКБ № 50 С. И. Спасокукоцкого с 2021 по 2023 г. Было обнаружено 80 медицинских стационарных карт пациентов с заключительным диагнозом «интерстициальный цистит с Гуннеровским поражением». Во время пребывания в стационаре всем пациентам выполнялись цистоскопия под наркозом, фульгурация Гуннеровских поражений, гидродистензия мочевого пузыря. Только 53 пациента соответствовали критериям включения и исключения (рис. 1).

Пациентам было предложено пройти опрос, состоявший из 15 пунктов. Для респондентов, симптомы которых не требовали оперативного лечения на момент проведения исследования, возможность прохождения опроса была обеспечена онлайн (с использованием платформы SurveyMonkey). Для респондентов, поступивших на повторное оперативное лечение во время исследования, опрос проводился офлайн (в рамках очных консультаций) (рис. 2).
Статистический анализ: c целью проведения статистической обработки данных использовались методы описательной статистики. Для изучаемых признаков, имевших нормальное распределение, использовались среднее и стандартное отклонения. Для изучаемых признаков, имевших ненормальное распределение, использовались медиана и показатели 1-го и 3-го квартилей (25–75%). Критерий Шапиро–Уилка использовался с целью оценки изучаемого признака на предмет нормальности распределения.
Результаты. В опросе приняли участие 53 пациента, среди которых 1 мужчина, 52 женщины. Средний возраст респондентов составил 59,0±11,1 года.
Медианное количество дневных мочеиспусканий среди респондентов – 17 (13,0–20,0), медианное количество ночных мочеиспусканий – 6 (4–8). Функциональный объем мочевого пузыря среди респондентов составил 140 мл (100–200 мл).
92% (49) респондентов отмечали усиление боли в области мочевого пузыря при его наполнении, 81% (43) респондентов отмечали снижение интенсивности боли после опорожнения мочевого пузыря.
Медиана выраженности боли в баллах, согласно визуально-аналоговой шкале (ВАШ), составила 4,9 (2,3–5,6) балла. Более высокие показатели медианы ВАШ отмечены у 47% (25) пациентов, поступивших для выполнения оперативного лечения, – 6,24 (5,8–9,0) балла (рис. 3).
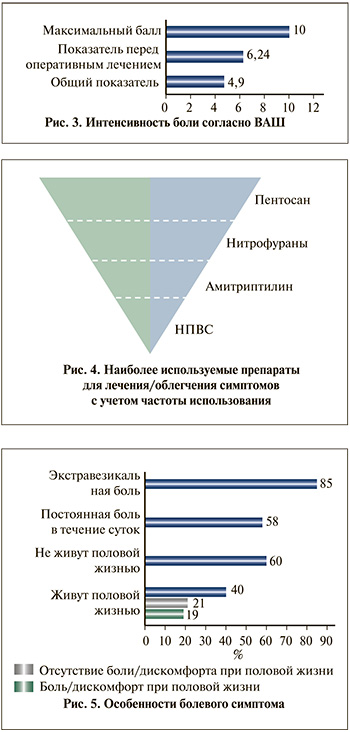
62% (33) пациентов с момента постановки диагноза хотя бы раз отмечали наличие бактерий при бактериологическом исследовании мочи в титре более 104, а использование антибактериальных препаратов в 51% (27) наблюдений принесло облегчение клинических проявлений заболевания (рис. 4).
C целью лечения или облегчения симптомов для перорального приема использовались пентосана полисульфат натрия (ППС) – 26% (14) пациентов, антибактериальные препараты нитрофурановой группы – 25% (13) пациентов, амитриптилин – 15% (8) пациентов, нестероидные противовоспалительные препараты (НПВС) – 11% (6) пациентов. 23% (12) респондентов использовали внутрипузырную фармакотерапию (рис. 4). Опционально использовали растительные препараты, PRP (плазма, обогащенная тромбоцитами/Platelet Rich Plasma)-терапию.
Описывая боль, 58% (31) опрашиваемых отметили наличие постоянной боли в области малого таза в течение суток. 85% (45) респондентов также отмечали боль в обла-стях малого таза, отличных от проекции мочевого пузыря. Наиболее часто боль отмечалась в уретре, промежности и паховой области.
При проведении исследования нами выявлено, что 60% (32) респондентов на момент обследования не жили половой жизнью, лишь 40% (21) пациентов являлись сексуально активными пациентами. В общей структуре респондентов 19% (10) пациентов испытывали боль/дискомфорт в области малого таза во время полового акта, но в структуре сексуально активных пациентов это составило 48% (10) (рис. 5).
55% (29) респонденток имели в анамнезе оперативные гинекологические вмешательства. Наиболее часто отмечены удаление миомы матки, пластика стенок влагалища (в том числе с использованием синтетических протезов), гистерэктомия.
Медианное время от начала симптомов до установки окончательного диагноза у респондентов составило 48 (24–96) мес., или 4 года.
Обсуждение. Интерстициальный цистит продолжает оставаться сложной проблемой для мирового сообщества. Среди наиболее частых жалоб отмечаются боль в области мочевого пузыря при наполнении, снижение боли после опорожнения, учащенное мочеиспускание малыми порциями, боль в других отделах малого таза. Несмотря на, казалось бы, специфические клинические проявления СБМП, диагностика и подход к ведению пациентов с ИЦ до сих пор остаются несовершенными.
Эти факты отражаются в результатах проведенной работы в рамках сроков установления диагноза – 4 года (48 мес.). Небольшая распространенность заболевания, низкая осведомленность специалистов о нозологии, отсутствие четких показаний для выполнения цистоскопии могут быть причинными факторами поздней выявляемости. Тем не менее нетипичная манифестация заболевания является наиболее важным компонентом этой проблемы. Согласно С. L. Parsons, около 81% пациентов с ИЦ уже к 30 годам имели симптомы дизурии. Наиболее распространенным ошибочным диагнозом 74% случаев описывалась инфекция мочевыводящих путей, в 42% кандидозный вагинит. Практически одномоментно появление жалоб после сексуальной активности в 82% делало дополнительный вклад в предполагаемую инфекционную этиологию возникшего состояния. Особенность манифестации симптомов, а именно появление на ранних этапах учащенного мочеиспускания, а позже – присоединение боли, может вводить в заблуждение при постановке диагноза [5].
Постоянный болевой симптом практически у 2 (58%) из 3 пациентов со средним показателем интенсивности боли, согласно ВАШ – 4,9, убедительно показывает, что полный контроль над течением и клиническим проявлением СБМП отсутствует. Вышеописанные особенности болевого симптома и наличие экстравезикальной боли у 81% пациентов приносят им не только физический, но и психологический дискомфорт. Работе с внепузырными симптомам (тревога, депрессия, усталость) уделяется недостаточное внимание. Важность работы с экстравезикальными проявлениями прослеживается в рекомендациях AUA, которые предлагают использовать поведенческую терапию, терапию управления стрессом в качестве начальных ступеней терапии ИЦ. Описывается, что комплексный подход к лечению ИЦ с участием клинического психолога более эффективен, чем стандартное лечение в монорежиме. Когнитивно поведенческая терапия, терапия управления стрессом не изменяют объективных клинических данных, но обеспечивают субъективное улучшение тяжести тревоги у пациента, рефрактерной к традиционной терапии [6].
Согласно AUA, для постановки диагноза СБМП важно отсутствие инфекции мочевыводящих путей. Это вызывает определенное противоречие полученным результатам. Наличие бактерии при бактериологическом исследовании мочи у пациентов с ИЦ в 62% может быть обусловлено дефектом сбора биологического материала. Тем не менее активное использование антибактериальных препаратов каждым вторым (51%) пациентом для облегчения симптомов СБМП убедительно показывает, что ИВМП не должна являться критерием исключения диагноза ИЦ.
Отдельно на себя обращает внимание активное использование нестероидных противовоспалительных препаратов (НПВС). Представители данной группы не рекомендуются для активного использования при лечении синдрома хронической тазовой боли, но они не теряют своей актуальности наравне с уже доказанными препаратами: пентосан полисульфат, амитриптилин. Это очередной раз доказывает об отсутствии эффективных инструментов для контроля течения заболевания.
Ограничением нашего исследование явилось отсутствие возможности достоверно подтверждать наличие Гуннеровских поражений мочевого пузыря у каждого из респондентов на момент проведения опроса. Это может приводить к недооценке корреляции клинических проявлений и эндоскопической картины.
Несмотря на ограниченное понимание этиологических факторов, научное сообщество продолжает искать пути эффективных подходов к лечению пациентов с СБМП в послеоперационный и межприступный периоды. В настоящий момент основной вектор терапии направлен на патогенетический компонент ИЦ. Значительная информация о заболевании получена благодаря морфологическим исследованиям биоптатов мочевого пузыря. У пациентов с ИЦ с Гуннеровским поражением мочевого пузыря отмечаются десквамация эпителия, выраженная лимфогистиоцитарная инфильтрация, отек собственный пластинки слизистой оболочки, мастоцитоз, периневрит [7].
Восстановление слизистой мочевого пузыря – одно из важнейших направлений лечения пациентов с СБМП. Среди узкого круга доказанных препаратов для пациентов с СБМП выделяют Пентосана Полисульфат натрия (ППС). ППС является пероральным гепариноидом, участвующим в регенерации слизистой мочевого пузыря. В отношении эффективности ППС уже опубликована масса научных работ, и он продолжает укреплять свои позиции в рамках стандартов терапии ИЦ [8, 9]. Тем не менее возможный системный побочный эффект – макулопатия, мотивирует находить новые пути доставки препарата в мочевой пузырь. Одним из таких примеров являются внутрипузырные инстилляции раствора ППС, которые также демонстрируют свою эффективность и безопасность [10, 11].
Подслизистая инъекция плазмы, обогащенной тромбоцитами (Platelet – Rich Plasma/PRP), – один из развивающихся и обнадеживающих методов для пациентов с ИЦ. Факторы роста, находящиеся в тромбоцитах, позволяют участвовать в регенерации слизистой мочевого пузыря, увеличивая длительность межприступного периода и уменьшение интенсивности проявления клинических симптомов. Эффективность данной методики подтверждается массой научных работ [12–14]. Тем не менее отсутствие единых стандартных протоколов получения PRP, оптимальных режимов использования данной методики ставит эту опцию в ряд экспериментальных.
Заключение. СБМП продолжает оставаться актуальной проблемой для мирового сообщества. Постоянная умеренная боль, учащенное мочеиспускание, необходимость использования абсорбирующего белья, отказ от сексуальной жизни позволяют отнести интерстициальный цистит в разряд инвалидизирующих. Несмотря на то что инфекция мочевыводящих путей является критерием исключения ИЦ, более половины пациентов имеют рост бактерий при бактериологическом анализе мочи. Несовершенные подходы к дефиниции, диагностике, лечению не позволяют полностью контролировать симптомы заболевания и требуют дальнейшего усовершенствования.



