Введение. Более 100 лет назад были предприняты первые попытки хирургического лечения больных доброкачественной гиперплазией предстательной железы (ДГПЖ), и в настоящее время в распоряжении урологов имеется масса методов оперативной коррекции нарушения мочеиспускания. Между тем анализ баланса риска/эффективности оперативного вмешательства в большинстве случаев приводит к выбору медикаментозного лечения как оптимального [1]. Такая тактика в последние два десятилетия находит все более широкое применение, в то время как хирургические методы лечения становятся менее популярными [2]. С одной стороны, это связано с появлением новых лекарственных препаратов, с другой – с расширением показаний к лекарственной терапии.
Для оценки популярности тех или иных вариантов лечения симптомов нижних мочевыводящих путей (СНМП)/ДГПЖ в РФ в 2017 г. нами предпринято эпидемиологическое исследование «Особенности симптомов нижних мочевыводящих путей у мужчин Московского региона» [3]. Мы убедились, что лекарственная терапия расстройств мочеиспускания проводится различными препаратами, а также комбинациями препаратов, относящихся к различным фармакологическим группам. Многообразие схем назначения и комбинаций препаратов заставило нас задуматься о причинах, побуждающих специалистов выбирать то или иное лечение в каждом конкретном случае.
Основные гипотезы:
- Истинная популярность тех или иных препаратов для лечения СНМП/ДГПЖ среди врачей, проводящих это лечение, изучена недостаточно.
- Уровень базового образования, квалификация специалиста, вовлеченность его в научную жизнь урологического сообщества оказывают существенное влияние на выбор того или иного препарата для лечения СНМП/ДГПЖ.
- Большое разнообразие лекарственных средств для лечения СНМП/ДГПЖ диктует необходимость проведения масштабных образовательных программ для повышения знаний урологов в этой области знаний и стандартизации лечебных подходов к СНМП/ДГПЖ.
Материалы и методы. Дизайн исследования. Проспективное мультицентровое эпидемиологическое исследование «ДГПЖ/СНМП – кто лечит?» было проведено в 12 центрах на материалах, полученных с 1 мая по 31 июля 2018 г. при анонимном анкетировании 500 урологов, проживающих в 9 городах РФ (рис. 1). Респонденты заполняли специально разработанный опросник, состоявший из 46 вопросов и касавшихся уровня их базового образования, вовлеченности в научную жизнь урологического сообщества, принадлежности к различным профессиональным организациям, субъективных данных оценки безопасности и эффективности лекарственных препаратов, применяемых на территории РФ для лечения расстройств мочеиспускания.
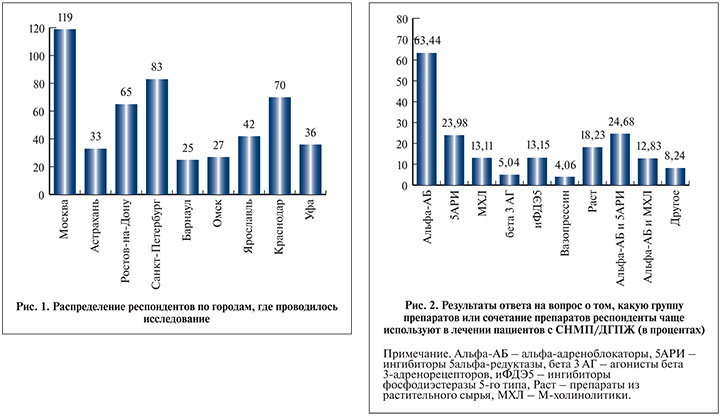
Характеристика респондентов. Все урологи, согласно основному вопросу, положенному в основу дизайна исследования, ведут прием и проводят лечение пациентов, страдающих СНМП/ДГПЖ. Среднее количество пациентов с данной симптоматикой, осматриваемое респондентами, составило 18±13 в неделю.
Обсудив дизайн исследования с руководителями исследовательских центров, мы поставили задачу включения в опрос как сотрудников кафедр урологии университетов и медицинских институтов, так и врачей, работающих в обычных районных поликлиниках. Поскольку одной из задач исследования было выявление влияния уровня знаний и опыта работы на приверженность урологов к тому или иному варианту лечения, принципиально важным было опросить врачей с самым разным уровнем подготовки и профилем занятости. Средний стаж работы респондентов составил 14,06±8,42 года. При этом врачей со стажем работы по специальности «урология» до 5 лет было 94 (18,8%), до 10 лет – 135 (27%), более 10 лет – 271 (54,2%).

Наряду с образованием, местом работы и принадлежностью к медицинским общественным организациям большое значение имеют вовлеченность специалиста в научную работу, участие в профессиональных конференциях, просмотр вебинаров и написание/чтение научных статей (табл. 2).
Из анализа полученных данных стало очевидно, что большинство респондентов активно пользуются Интернетом для получения специальных знаний и смотрят вебинары, но на регулярной основе медпрессу не читают, довольствуясь периодически попадающими к ним изданиями. Лишь 21% респондентов выписывают платные медицинские журналы. Обращает на себя внимание относительно низкий уровень вовлеченности урологов в систему непрерывного медицинского образования (НМО) – лишь 58% специалистов зарегистрированы на сайте НМО.

Следующий пул вопросов касался непосредственного характера работы респондентов (табл. 3). Очевидно, что врач в поликлинике, специалист урологического стационара и профессор на университетской кафедре могут существенно различаться по характеру своего амбулаторного приема. Так, врач поликлиники принимает много пациентов, при этом имеет меньше возможностей для тщательного сбора анамнеза, обследования пациентов. Профессор и заведующий урологическим отделением ведут прием более «сложных пациентов», но не имеют строгих ограничений во времени приема.
 Врачам-урологам, принявшим участие в данном исследовании, было задано 18 вопросов об их субъективном отношении к препаратам, используемым для медикаментозной терапии СНМП/ДГПЖ. Часть вопросов касалась частоты назначения тех или иных лекарственных средств, часть – показателей эффективности и безопасности. Для увеличения информативности статистического анализа обработку результатов проводили в общей группе и далее в подгруппах. В общегрупповой анализ включили все ответы респондентов, в подгрупповой – только те, которые отвечали характеристикам стратификации. В общей сложности было сформировано 44 подгруппы в зависимости от следующих показателей: стажа работы, наличия ученой степени, звания, регулярности использования Интернета, численности пациентов на амбулаторном приеме, характера пациентов, вовлеченности в преподавательскую и научную деятельность, места работы и т.д. Основой для такой стратификации послужили характеристики, приведенные в табл. 1–3. Далее результаты ответов на вышеупомянутые 18 вопросов анализировали во всех подгруппах дискретно, и если имелись статистически значимые отклонения от общегрупповых показателей (они признавались «средними»), то проводили дополнительный анализ причинно-следственных связей.
Врачам-урологам, принявшим участие в данном исследовании, было задано 18 вопросов об их субъективном отношении к препаратам, используемым для медикаментозной терапии СНМП/ДГПЖ. Часть вопросов касалась частоты назначения тех или иных лекарственных средств, часть – показателей эффективности и безопасности. Для увеличения информативности статистического анализа обработку результатов проводили в общей группе и далее в подгруппах. В общегрупповой анализ включили все ответы респондентов, в подгрупповой – только те, которые отвечали характеристикам стратификации. В общей сложности было сформировано 44 подгруппы в зависимости от следующих показателей: стажа работы, наличия ученой степени, звания, регулярности использования Интернета, численности пациентов на амбулаторном приеме, характера пациентов, вовлеченности в преподавательскую и научную деятельность, места работы и т.д. Основой для такой стратификации послужили характеристики, приведенные в табл. 1–3. Далее результаты ответов на вышеупомянутые 18 вопросов анализировали во всех подгруппах дискретно, и если имелись статистически значимые отклонения от общегрупповых показателей (они признавались «средними»), то проводили дополнительный анализ причинно-следственных связей.
Статистическая обработка. Все заполненные опросники после исключения неправильно заполненных (не валидных) были подвергнуты статистической обработке. Неправильно заполненным считался опросник, содержащий пропущенные вопросы (незаполненные) либо имеющий более одного ответа в вопросе, предполагающем только один ответ. В итоге «валидными» были признаны 500 опросников. Данные статистического анализа представлены в виде M±σ, где M – среднее арифметическое, σ – среднеквадратичное отклонение.
Результаты и обсуждение. Следует подчеркнуть, что приведенные в табл. 1–3 данные также являются результатом анализа анкет и представляют большой интерес в качестве материала для исследования. Мы сознательно поместили этот блок данных в раздел «Материалы и методы» настоящей статьи, поскольку такое положение соответствовало логике составления опросника и последующего статистического анализа. Первая часть опросника включала данные об исследователях, их профессиональных характеристиках и источниках получения ими профессиональных знаний, вторая часть – информацию об их субъективных представлениях и предпочтениях касательно назначения тех или иных препаратов для медикаментозной терапии СНМП/ДГПЖ. Наибольший интерес, на наш взгляд, представляет анализ влияния данных «первой » части опросника на ответы из «второй его части». Изучению этих закономерностей и будет посвящена нижеследующая часть статьи.
Первым вопросом, касающимся медикаментозной терапии СНМП/ДГПЖ, стал следующий: какую группу препаратов или сочетание препаратов вы чаще используете в своей практике с пациентами с СНМП/ДГПЖ?
Безоговорочными лидерами среди всех средств для медикаментозного лечения СНМП/ДГПЖ являются α-АБ (рис. 2), Они составляют 63,4% всех назначений. С существенным отставанием следуют 5-АРИ (23,98%) и комбинированная терапия α-АБ и 5-АРИ (24,68%). Все остальные препараты и их комбинации не преодолели отметку в 20%.
Общая популярность назначения α-АБ пациентам с СНМП изучалась ранее в Дагестане, Северо-Кавказском и Южном федеральных округах. Там она достигла 96, 93 и 92% соответственно. В рамках того исследования не анализировали частоту назначения того или иного препарата группы α-АБ, но вывод о высокой популярности препаратов этой фармгруппы у мужчин с расстройствами мочеиспускания коррелирует с полученными нами данными [7].
Нам не удалось найти ни одной работы, в которой бы анализировалось влияние уровня профессиональной компетенции уролога на выбор лекарственного препарата для лечения СНМП/ДГПЖ, но некоторые данные для сравнения все же обнаружить удалось. В 2015 г. в Ю. Корее выполнено исследование, в рамках которого проведен анализ медикаментозной терапии, назначенной первичным пациентам с ДГПЖ урологами (240 907 пациентов) и неурологами (149 860 пациентов). Альфа-адреноблокаторы использовались 60% пациентов в обеих группах. Комбинацию α-АБ и 5-АРИ чаще использовали урологи – 17 против 12%, а монотерапию охотнее назначали неурологи – 19 против 11%. Терапию α-АБ в сочетании с м-ХЛ редко назначали как урологи, так и представители других специальностей – урологи в 8% случаев, а неурологи – в 5%. М-холинолитики в качестве монотерапии обе группы специалистов использовали 4% пациентов. При относительной сопоставимости данных, тем не менее, очевидно, что урологи подходили к вопросу назначения терапии несколько иначе, поскольку имели больший опыт и объем профессиональных знаний. При этом обе группы врачей пользовались общим национальным алгоритмом диагностики и лечения больных СНМП/ДГПЖ [9]
Опубликованная в мае 2017 г. статья американских авторов, сравнивших тактику лечения СНМП/ДГПЖ у урологов (n=1970) и терапевтов (n=5714), также выявила существенные различия. Альфа-адреноблокаторы в качестве первой линии терапии назначили 78,4% терапевтов и 61,9% урологов. Комбинированную терапию α-АБ и 5-АРИ предпочли 12,3% терапевтов и 25% урологов, монотерапию 5-АРИ – 9,4 и 13,1% соответственно. Очевидно, что α-АБ терапевты выбирают существенно чаще, поскольку для их назначения не требуется углубленного обследования и их компетенции оказывается достаточно. Урологи гораздо чаще назначают «сложную» комбинированную терапию [10].
Возвращаясь к полученным нами данным, 5-АРИ заметно чаще назначают доктора с общим стажем более 20 лет. Если в среднем урологи такую терапию используют в 24% случаев, то врачи с большим стажем работы – в 30%. Врачи с опытом работы 10 лет применяют такой вариант комбинированной терапии всего 19,75% пациентов – на 11,25% реже. Возможной причиной служит личный опыт, свидетельствующий о прогрессирующем характере заболевания больных ДГПЖ. Согласно данным международных исследований MTOPS и COMBAT, именно комбинированная терапия является вариантом лечения, способным приостановить прогрессирование заболевания [4, 5].
Подгрупповой анализ по м-ХЛ также выявил существенную зависимость популярности назначения этих препаратов от уровня образования респондентов. Так, профессора и доктора меднаук назначают м-ХЛ в 2 раза чаще, чем урологи поликлиники – 18,66% и 17,44 против 8,98% соответственно.
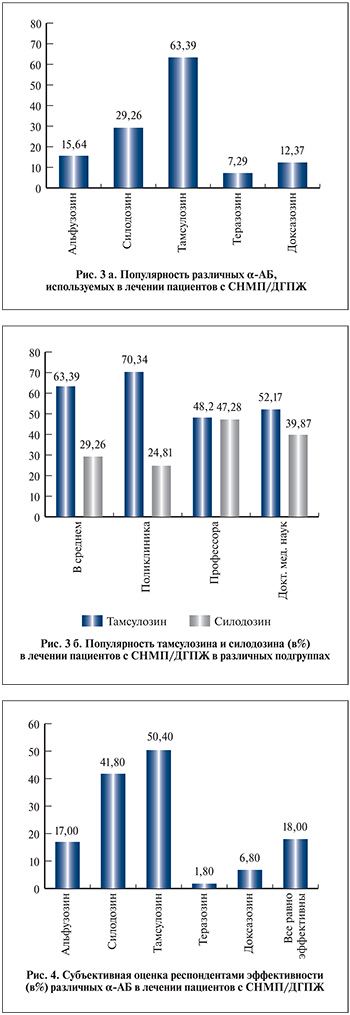 Интересным фактом представляется высокая популярность препаратов из растительного сырья, занимающих 18,23% назначений. Это положение противоречит рекомендациям Европейской (EAU) и Российской (РОУ) профессиональных урологических ассоциаций, не рекомендующих препараты из растительного сырья для терапии СНМП/ДГПЖ ввиду недостатка доказательств их эффективности [6, 8]. В подгрупповом анализе усматривается закономерность, согласно которой среди врачей, у которых большую часть амбулаторного приема составляют больные СНМП/ДГПЖ, растительные препараты наиболее популярны – 26,61% назначений. В то же время среди профессоров, специалистов, выписывающих платные журналы, и среди врачей, имеющих более 10 публикаций, – 4,38, 8,65 и 10,65% соответственно. Мы сознательно выделили подгруппу врачей, выписывающих платные журналы, как наиболее мотивированных и интересующихся современными тенденциями. По нашим данным, ответы в подгруппе получающих платные журналы и в подгруппе читающих не системно (от случая к случаю) существенно разнились. При этом не системно читающие специалисты отвечали аналогично «средним значениям по базе данных», а выписывающие платные журналы зачастую давали отличные от средних ответы. Далее по тексту мы неоднократно будем обращаться к результатам, полученным в подгруппе специалистов, выписывающих платные научные журналы.
Интересным фактом представляется высокая популярность препаратов из растительного сырья, занимающих 18,23% назначений. Это положение противоречит рекомендациям Европейской (EAU) и Российской (РОУ) профессиональных урологических ассоциаций, не рекомендующих препараты из растительного сырья для терапии СНМП/ДГПЖ ввиду недостатка доказательств их эффективности [6, 8]. В подгрупповом анализе усматривается закономерность, согласно которой среди врачей, у которых большую часть амбулаторного приема составляют больные СНМП/ДГПЖ, растительные препараты наиболее популярны – 26,61% назначений. В то же время среди профессоров, специалистов, выписывающих платные журналы, и среди врачей, имеющих более 10 публикаций, – 4,38, 8,65 и 10,65% соответственно. Мы сознательно выделили подгруппу врачей, выписывающих платные журналы, как наиболее мотивированных и интересующихся современными тенденциями. По нашим данным, ответы в подгруппе получающих платные журналы и в подгруппе читающих не системно (от случая к случаю) существенно разнились. При этом не системно читающие специалисты отвечали аналогично «средним значениям по базе данных», а выписывающие платные журналы зачастую давали отличные от средних ответы. Далее по тексту мы неоднократно будем обращаться к результатам, полученным в подгруппе специалистов, выписывающих платные научные журналы.
Анализ популярности различных α-АБ выявил тот факт, что тамсулозин является наиболее часто назначаемым представителем этой группы (рис. 2). На втором месте по популярности находится силодозин – 29,26% всех назначений. Интересно, что среди поликлинических врачей-урологов тамсулозин наиболее популярен – более 70%, в то время как среди профессоров и докторов медицинских наук два этих препарата сопоставимы по популярности (рис. 3 а, б). Прочие α-АБ равно мало популярны у всех групп респондентов. Можно предполагать, что более высокий уровень информированности, профессиональной компетенции и больший опыт работы ассоциированы с более высокой популярностью силодозина.
Один из вопросов касался субъективной оценки эффективности α-АБ респондентами. Важно понимать, что оценивалась именно не объективная эффективность (скольким пациентам тот или иной препарат помогает), а субъективная – какой α-АБ врачи считали самым эффективным (рис. 4).
Примечательно, что двумя наиболее эффективными препаратами были признаны силодозин и тамсулозин – в 41,8 и 50,4% случаев соответственно. При этом, если обратиться к приведенной выше диаграмме на рис. 2, отразившей популярность назначения α-АБ, очевидно, что тамсулозин назначают в 2 раза чаще, чем силодозин. Очевидно противоречие, в рамках которого специалисты-урологи считают силодозин весьма эффективным, но назначают его относительно редко. Причина подобной ситуации, вероятно, в сформированных годами личных предпочтениях.
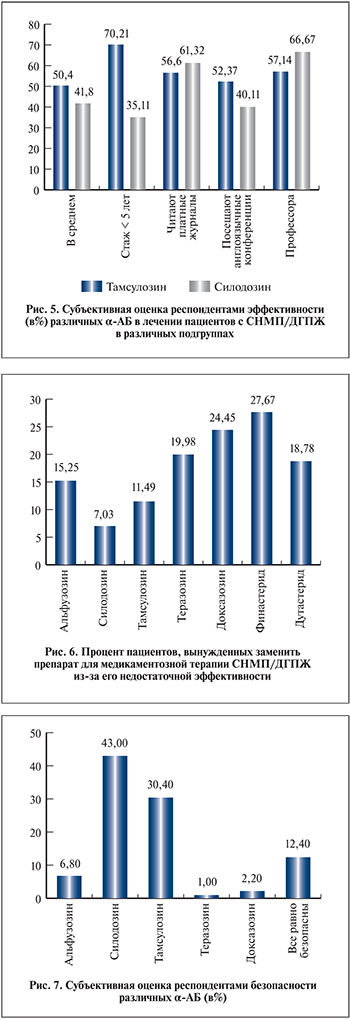 Как и в прочих случаях, мы провели анализ в подгруппах (рис. 5). Следует учесть, что по условиям опроса респонденты могли дать несколько ответов на вопрос: какой препарат они считают самым эффективным или популярным, поэтому в некоторых случаях сумма ответов отличается от 100%. Среди профессорско-преподавательского состава сформировалось отношение к силодозину как к самому эффективному α-АБ – его популярность достигает 66,7%.
Как и в прочих случаях, мы провели анализ в подгруппах (рис. 5). Следует учесть, что по условиям опроса респонденты могли дать несколько ответов на вопрос: какой препарат они считают самым эффективным или популярным, поэтому в некоторых случаях сумма ответов отличается от 100%. Среди профессорско-преподавательского состава сформировалось отношение к силодозину как к самому эффективному α-АБ – его популярность достигает 66,7%.
С незначительным отставанием от него тамсулозин – 57,1%. Примерно равное отношение к этим двум препаратам у респондентов, регулярно читающих платные журналы. При этом в подгруппе респондентов, имеющих стаж работы менее 5 лет, уровень доверия к тамсулозину ровно в 2 раза выше, чем к силодозину, – 70,2 против 35,1%. Очевидно, что уровень информированности и опыт работы оказывают существенное влияние на субъективную оценку эффективности лекарственных препаратов.
На рис. 6 представлены данные о частоте смены терапии в связи с недостаточной эффективностью. Можно сказать, что этот показатель является зеркальным для такого понятия, как приверженность больных к назначаемому лечению. Наименьшая доля пациентов, требующих замены терапии, ассоциирована с приемом силодозина – 7%.
В полтора раза больший, но также очень низкий риск отказа от проводимой терапии в группе приема тамсулозина – 11,49%. Среди пациентов, принимающих финастерид, риск отказа от лечения максимальный – 27,6%.
Безусловно, адекватность назначения препарата, правильная дозировка и кратность приема, соблюдение необходимых рекомендованных производителем и Клиническими рекомендациями показаний и противопоказаний к назначению также сказываются на приверженности пациентов к терапии. Учесть эти переменные в нашем исследовании не представляется возможным, поэтому мы предлагаем считать, что все препараты назначались специалистами-урологами правильно и по показаниям.
Следующим вопросом, на который ответили респонденты, стало их субъективное отношение к различным α-АБ с позиции безопасности (рис. 7). С существенным преимуществом (43 против 30,4%) силодозин опередил тамсулозин и еще более очевидно – прочие препараты этой фармгруппы.
Анализ в подгруппах выявил, что среди профессоров субъективная оценка безопасности силодозина оказалась самой высокой – 71,43%. Почти так же ответили урологи, активно читающие платные журналы (62,3%) и посещающие международные урологические конференции (59,2%). Их преференции в пользу силодозина оказались заметно выше средних показателей. В то же время специалисты с опытом работы до 5 лет с большим перевесом проголосовали за тамсулозин (70,2%) как за самый безопасный с их точки зрения препарат. Эти данные укрепляют нас в убеждении, что опыт и образование врача имеют исключительное значение в выборе медикаментозной терапии пациентов с СНМП/ДГПЖ.
Вопрос относительно общего процента пациентов, испытывающих какие-либо побочные эффекты на фоне терапии α-АБ, отчасти дублирует таковой о безопасности этих препаратов, но несколько в иной плоскости. При анализе полученных ответов лидерами во всех подгруппах стали нетитруемые препараты. Тезазозин и доксазозин характеризуются априори более высоким уровнем побочных эффектов, особенно связанных со снижением артериального давления. Альфузозин, силодозин и тамсулозин, имеющие статус селективных препаратов, по мнению опрошенных, имеют примерно равную вероятность развития нежелательных явлений (НЯ) – 16,9; 14,4 и 12,53% соответственно. У теразозина и доксазозина этот показатель составил 25,7 и 26,4% соответственно.
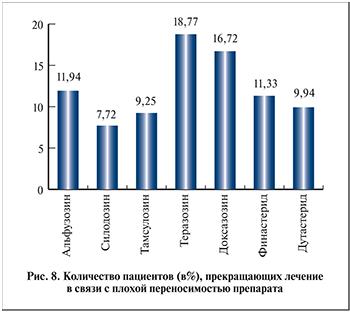 Мы попросили специалистов указать процент пациентов, прекращающих лечение в связи с плохой переносимостью препарата. В этом вопросе фигурировали не только α-АБ, но и 5-АРИ (рис. 8).
Мы попросили специалистов указать процент пациентов, прекращающих лечение в связи с плохой переносимостью препарата. В этом вопросе фигурировали не только α-АБ, но и 5-АРИ (рис. 8).
Реже всего, по мнению респондентов, прекращают медикаментозное лечение пациенты, принимающие силодозин и тамсулозин, – 7,72 и 9,25% соответственно. У теразозина и доксазозина процент прерванного лечения более чем в 2 раза выше. Альфузозин и 5-АРИ демонстрируют более приемлемую переносимость, чем нетитруемые α-АБ.
В дискуссиях о целесообразности назначения того или иного α-АБ часто звучат мнения, свидетельствующие о наличии некоторых тактических различий в терапии «первичных» пациентов, больных, у которых уже есть в анамнезе курсы медикаментозной терапии, и пациентов с сопутствующей терапевтической (особенно сосудистой и кардиологической) патологией. При декларированной равной эффективности именно различия в профиле безопасности зачастую становятся основанием выбора того или иного препарата конкретным пациентом с СНМП/ДГПЖ.
Для «первичных пациентов» опрошенные урологи выбирают тамсулозин в 51,4% случаев, силодозин – в 36,6%. Прочие препараты используются урологами крайне редко (рис. 9).
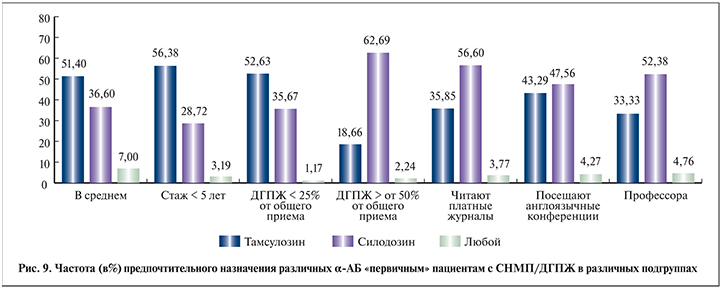
У врачей с небольшим стажем работы (менее 5 лет) голоса распределились примерно в соответствии со средними показателями. Мы стратифицировали врачей-урологов на несколько групп в зависимости от общего числа пациентов с СНМП/ДГПЖ на приеме. Так, среди врачей, относительно редко консультирующих таких больных (менее 25% приема), тамсулозин назначается почти в 2 раза чаще силодозина – 52,6 против 35,7%. При этом у специалистов, у которых пациенты с СНМП/ДГПЖ занимают более половины приема, назначения силодозина «первичным» пациентам фигурируют в 3 раза чаще, чем тамсулозина, – 62,7 против 18,7%. В подгруппе врачей, читающих платные медицинские журналы, и среди профессорского состава также отмечается стойкая приверженность к силодозину как к препарату «выбора» «первичных пациентов» с СНМП/ДГПЖ (рис. 9).
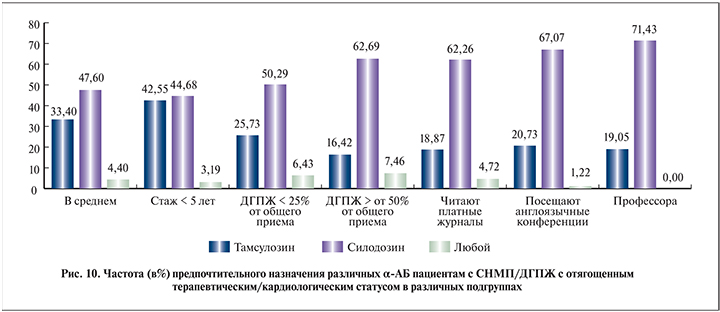
Отдельную категорию пациентов составляют мужчины с отягощенным терапевтическим и кардиологическим анамнезом. Для них безопасность терапии α-АБ приобретает особенно важное значение. Мы выяснили, что из всех α-АБ силодозин таким пациентам назначается наиболее часто – в 47,6% случаев. Существенно реже у этой категории больных используется тамсулозин – в 33,4%. Прочие α-АБ практически совсем не применяются. Анализ в подгруппах показал, что вышеописанная закономерность сохраняется в любых выборках (рис. 10), разнятся только показатели популярности силодозина и тамсулозина. Чаще всего назначают силодозин пациентам с отягощенные статусом профессора – 71,4%. С небольшим отрывом следуют доктора, регулярно посещающие конференции и активно читающие специальную литературу, – 67,1%. В группе специалистов с опытом работы менее 5 лет частота назначения двух вышеупомянутых препаратов практически идентична – 42,6 и 44,7%. Таким образом, для пациентов с отягощенным кардиологическим и терапевтическим статусом силодозин, по мнению большинства респондентов, является препаратом выбора. Приведенные на рис. 10 данные в очередной раз доказывают значение опыта и должного уровня информированности для принятия грамотного решения об оптимальном назначении медикаментозной терапии.
Влияние α-АБ на сексуальное здоровье пациентов с СНМП/ДГПЖ остается одним из часто обсуждаемых вопросов. Кроме ортостатической гипотензии на приверженность пациентов к лечению влияет вероятность расстройства эякуляции – снижение объема эякулята или иногда даже анэякуляция. Механизм нарушения эякуляции описан во многих исследованиях и заключается в избирательной блокаде адренорецепторов гладкой мускулатуры семявыносящих протоков и семенных пузырьков. Исходя из механизма, очевидно, что подобные проблемы присущи только селективным α-АБ – тамсулозину и силодозину. Частота этого нежелательного эффекта разнится в зависимости от формы выпуска препарата и индивидуальной переносимости препарата. Бытует мнение, будто расстройство эякуляции может не только снижать качество жизни пациента, но и стать причиной отказа от лечения. Для изучения частоты этого исхода и в принципе для анализа субъективной оценки влияния терапии α-АБ на сексуальное здоровье пациентов с СНМП/ДГПЖ мы задали респондентам соответствующие вопросы.
Примерно треть специалистов не видят никакого влияния терапии α-АБ на сексуальное здоровье пациентов. Улучшение отмечают 13 и 18% пациентов на фоне приема тамсулозина и силодозина, 22, 5 и 6% на фоне альфузозина, теразозина и доксазозина соответственно. Около 20% пациентов указывают на отрицательное влияние препаратов на сексуальный статус. У 17,4% больных, принимающих тамсулозин, и 14,2% – силодозин, развитие расстройств сексуального здоровья, по мнению респондентов, может стать причиной отказа от дальнейшего лечения. У других α-АБ этот показатель находится в пределах 7–8%. Правильная тактика поведения врача для профилактики подобных ситуаций неоднократно обсуждалась – заблаговременная информированность пациента о возможности появления подобных проблем и знание о преходящем характере этих расстройств.
Популярность назначения 5-АРИ также оценивалась в ходе нашего исследования. Оба представителя этой фарм-группы равно популярны среди урологов независимо от стажа работы, ученой степени и уровня образования: 51% респондентов высказался в пользу финастерида, 49% – в пользу дутастерида. При этом субъективный уровень эффективности двух препаратов этой группы оказался различным. Так, 33,7% респондентов считают их равно эффективными, 47,7% считают более эффективным дутастерид, и только 18,6% опрошенных высказались в пользу финастерида. Интерпретация данных голосования так же неоднозначна, как и в случае с α-АБ: более высокая субъективная оценка эффективности одного из препаратов не мешает врачам назначать их примерно с равной частотой. Можно предположить, что кроме представлений об эффективности и безопасности (о последней речь пойдет ниже) на выбор препарата для медикаментозной терапии оказывают влияние ценовая политика фирм-производителей, наличие более дешевых генерических аналогов, индивидуальные предпочтения и безусловно длительность пребывания препарата на фармрынке. Анализ эффективности 5-АРИ в подгруппах выявил существенно более высокую оценку дутастерида профессорами (71,4%) и отсутствие специфических преференций у врачей, принимающих массу пациентов с ДГПЖ, и поликлинических специалистов. При этом ни в одной из подгрупп финастерид не стал лидером голосования.
 Вероятность возникновения НЯ на фоне применения 5-АРИ все респонденты оценили как «равную». Так, на фоне терапии финастеридом НЯ могут наблюдаться в 19,2% случаев, на фоне назначения дутастерида – в 17,8%. Анализ в подгруппах не выявил никакой асимметрии в ответах.
Вероятность возникновения НЯ на фоне применения 5-АРИ все респонденты оценили как «равную». Так, на фоне терапии финастеридом НЯ могут наблюдаться в 19,2% случаев, на фоне назначения дутастерида – в 17,8%. Анализ в подгруппах не выявил никакой асимметрии в ответах.
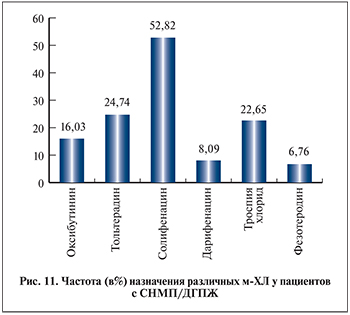
М-холинолитики (м-ХЛ) – группа лекарственных препаратов для лечения гиперактивного мочевого пузыря, которая в последнее время все чаще используется в лечении пациентов с СНМП/ДГПЖ как в режиме монотерапии, так и в сочетании. Наиболее часто назначаемым препаратом является солифенацин. Его назначают в 2,5–3 раза чаще, чем прочие м-ХЛ (рис. 11).
Наименее благоприятный профиль безопасности имеют, по мнению наших респондентов, оксибутинин и тольтеродин. Вероятность развития НЯ у них составляет 27,9 и 25,4%. У прочих представителей группы м-ХЛ результат существенно лучше и колеблется в пределах 13,7–16,9%.
Для оценки субъективной эффективности м-ХЛ мы попросили респондентов сформулировать, какой процент пациентов отмечает клиническое улучшение на фоне лечения этими препаратами. У солифенацина показатель оказался наибольшим – 58,1%. Остальные препараты следовали за лидером с небольшим отставанием, имея показатели от 42 до 49%. Это соответствует данным большинства публикаций по объективной оценке эффективности м-ХЛ, свидетельствующим о сравнимом уровне клинического ответа на фоне их назначения. Анализ в подгруппах не выявил статистически значимой асимметрии в ответах респондентов.
Поскольку многие лекарственные средства для лечения пациентов с СНМП/ДГПЖ доступны в аптечной сети в виде как оригинальных препаратов, так и генерических копий, в рамках нашего исследования мы задали специалистам вопрос о доле тех и других в общей массе назначений. В среднем почти 60% назначений приходятся на долю оригинальных препаратов. В отношении этого показателя нам показалось интересным оценить зависимость полученных результатов от региона, где проводился опрос. Наибольшая приверженность к оригинальным лекарственным препаратам со стороны пациентов с СНМП/ДГПЖ отмечена в Барнауле (71,6%), Уфе (68,0%) и Ростове-на-Дону (67,9%). В прочих городах данные опроса оказались несколько менее радикальными – в пределах 57–63%. Единственный город, в котором генерические препараты незначительно превзошли по популярности оригинальные, оказался Омск – 56,1 против 43,9%. Согласно данным ранее проведенного в Дагестане, Северо-Кавказском и Южном федеральных округах опроса с участием 204 урологов, оригинальный тамсулозин назначали в 73%, 75 и 53% случаев соответственно. В нашем исследовании анализ включал все многообразие препаратов для лечения СНМП/ДГПЖ, но полученные данные оказались сопоставимыми [7].
В конце опросника мы попросили указать город, где специалисты получили образование и город, в котором работают сейчас. Трудовая миграция является важным экономическим показателем, который, с одной стороны, может указывать на неравномерность условий и характера профессиональной занятости, с другой – позволяет выявлять «неблагополучные» регионы, где уровень профессиональной помощи может страдать из-за постоянного оттока квалифицированных специалистов. Урологов, получивших образование в одном городе, работающих в другом, оказалось всего 67 (13,4%). При этом мы не учитывали тот факт, что некоторые из них не являются истинными «трудовыми мигрантами» и вернулись в город, где родились, после получения образования в крупных региональных центрах – Москве, Уфе, Санкт-Петербурге, Краснодаре и т.д. Можно констатировать, что такой низкий уровень трудовой миграции свидетельствует о равномерной занятости и сопоставимых условиях работы урологов в разных регионах РФ.
Заключение. В проведенном нами исследовании приняли участие 500 урологов из 9 крупных городов РФ, в том числе 21 профессор, 38 доцентов, 39 докторов меднаук и 131 кандидат меднаук, 57 заведующих урологическими отделениями, 83 кафедральных сотрудника и 173 уролога поликлиники.
С учетом разнообразия респондентов можно предполагать, что результаты исследования дают объективную картину отношения врачей-урологов к проблеме медикаментозного лечения пациентов с СНМП/ДГПЖ.
Полученные данные относятся к оригинальным. Это самое крупномасштабное многоцентровое эпидемиологическое исследование субъективной оценки врачами-урологами популярности, эффективности и безопасности различных препаратов для лечения СНМП/ДГПЖ в РФ. Обнаруженные закономерности в выборе средств для медикаментозной терапии пациентов с расстройствами мочеиспускания и влияние уровня образования, опыта работы и вовлеченности в научную профессиональную жизнь доказывают целесообразность дальнейшей работы по популяризации современных медицинских знаний среди урологов и проведения мероприятий по непрерывному профессиональному образованию.



