Вступление. Болезнь Пейрони (БП) – это распространенное состояние, характеризующееся образованием фиброзных очагов или бляшек в белочной оболочке, приводящих к деформации полового члена. Этот процесс всегда сопровождается уменьшением функциональной длины полового члена, что отрицательно влияет на качество жизни и иногда приводит к серьезным психологическим последствиям [1]. Болезнь Пейрони названа в честь французского хирурга Франсуа Гиго де ла Пейрони, который в 1743 г. впервые подробно описал клиническую картину и предпринимал попытки лечения этого состояния [2, 3]. До сих пор многие патогенетические механизмы формирования рубцовой ткани остаются неясными, так как фундаментальные исследования в этой области невозможны из-за отсутствия адекватной животной модели для изучения фибропластической индурации полового члена [4]. Для лечения этого состояния предложено много хирургических методов, но, к сожалению, хирургия не всегда дает положительный результат [5]. Среди множества подходов и методов лечения легко забыть об истинной цели операции при БП, которая сводится к достижению удовлетворенности пациента своей сексуальной жизнью. Формирование анатомически идеального и одновременно правильно функционирующего полового члена является вторичной и в конечном счете недостижимой целью. Следовательно, у пациентов с легкой деформацией полового члена, способных к половому акту, а также у пациентов, которые не хотят или не могут жить половой жизнью по социальным причинам (например, смерть или болезнь полового партнера), нет показаний к хирургическому вмешательству [6, 7]. Такие пациенты могут быть недовольны результатами лечения, даже если сама операция проведена безупречно.
Такие методы лечения БП, как протезирование полового члена или сложные реконструктивные операции с использованием различных замещающих материалов, могут быть неоправданными для части пациентов, которые становятся либо остаются сексуально неактивными. С течением времени такие независимые факторы риска, как, например, ожирение и сахарный диабет, могут приводить к возникновению ЭД у любого человека, в том числе и перенесшего заместительную корпоропластику [8]. Как результат – проведенная операция окажется бесполезной, так как у пациента будет геометрически прямой половой член, но он не сможет достигать и/или поддерживать эрекцию для полового акта.
Непредсказуемость исходов БП – естественная для всего, что связано с сексом и репродукцией, подрывает все попытки охарактеризовать факторы, способные влиять на долгосрочную удовлетворенность пациентов с БП. Chung et al. утверждают, что в настоящее время неизвестно, влияют ли какие-либо технические особенности в хирургии БП на удовлетворенность пациентов [9]? Было бы полезно выяснить,? какие прогностические факторы, связанные с пациентом, самой болезнью Пейрони либо с хирургическим вмешательством могут быть важными с точки зрения отдаленной удовлетворенности эректильной функцией?
Целью нашего исследование стало определение прогностических факторов удовлетворенности эректильной функцией при болезни Пейрони.
Это поможет более избирательно подходить к выбору метода лечения, следовательно, улучшить степень удовлетворенности пациентов сексуальной жизнью.
Материалы и методы. Проведен анализ базы данных, включившей 374 пациента с БП. Была предпринята попытка связаться с каждым пациентом, чтобы пригласить его на визит. В конце концов, поскольку некоторые пациенты отказались или были недоступны, в окончательный анализ были включены 342 пациента.
Средний возраст пациентов составил 42,4±15,6 года (диапазон: 28–72 года). Медиана наблюдения составила 9,5 года (не менее 6 месяцев).
Дооперационная кривизна полового члена в среднем составила 68±28 градусов, более 90 градусов – у 85 (24,8%) пациентов, 70–90 градусов – у 115 (33,6%), 50–70 градусов – у 124 (36,2%), 30–50 градусов – у 40 (11,7%) и 25–30 градусов – у 7 (2,0%) пациентов.
Средняя длина полового члена в вытянутом состоянии до операции составляла 12,4±3,1 см, более 15 см – у 33 (9,6%) пациентов, 12–15 см – у 77 (22,5%), 10–12 см – у 187 (54,6%) и менее 10 см – у 45 (13,2%) пациентов.
У 57 (16,7%) пациентов имелись бляшки полового члена, расположенные дистально – ближе к головке, у 148 (43,3%) бляшки располагались в средней трети ствола полового члена, у 77 (22,5%) бляшки располагались проксимально. У 60 (17,5%) пациентов очаги поражения были мультифокальными и поражали одновременно несколько участков полового члена.
Только 125 пациентов жаловались на качество своей эрекции, хотя у 181 пациента Международный индекс эректильной функции (МИЭФ) был ниже 26 баллов, что соответствует той или иной степени ЭД. Это объясняется тем, что некоторые пациенты с легкой ЭД считают свое состояние нормальным, особенно если они способны контролировать его с помощью пероральных препаратов. У 59 (17,2%) пациентов балл МИЭФ составлял 21–25, у 64 (18,7%) он был 16–20, у 28 (8,2%) – 10–15 и у 30 (8,8%) пациентов балл МИЭФ был ниже 10.
Заместительная корпоропластика выполнена 244 (71,3%) пациентам: 189 – графт большой подкожной вены; 34 – графт слизистой оболочки щеки; 10 – стерилизованный аллографт перикарда человека; 6 – графт дермального слоя кожи свиньи; 5 – графт внутренней крайней плоти.
Пликационная корпоропластика выполнена 40 (11,7%) пациентам.
58 (17,0%) пациентов, у которых изначально имелись БП и ЭД, подверглись протезированию полового члена: 33 – гидравлическими протезами и 25 – полужесткими протезами. Ручного моделирования при имплантации полового члена оказалось достаточно для устранения искривления только у 8 пациентов, остальным больным выполнялась заместительная корпоропластика.
Хирургическое вмешательство планировалось в зависимости от степени искривления полового члена, эректильной функции, длины полового члена и наличия сложных деформаций, таких как вдавления, странгуляции и бляшки с костной плотностью.
Во время последующего визита все пациенты были опрошены на предмет удовлетворенности своей сексуальной функцией. Им было предложено выбрать наиболее подходящий ответ из трех предложений:
- «Я полностью удовлетворен качеством моей эрекции».
- «Я относительно удовлетворен качеством моей эрекции».
- «Я не доволен качеством моей эрекции».
Также нами оценивались результаты опросника МИЭФ. Мы построили модель логистического регресса для выявления положительных и отрицательных прогностических факторов удовлетворенности эректильной функцией. Результаты представлены в виде отношения шансов (ОШ) и 95% доверительного интервала (95% ДИ). Фактор считался значимым независимым прогностическим фактором, если значение р было ниже 0,05.
Результаты. Среди всех пациентов, включенных в анализ, только 285 (83,3%) были сексуально активны после операции по поводу БП. У 7 (2%) пациентов были только редкие сексуальные контакты, а 50 (14.6%) вообще не имели сексуальной активности. Семнадцать (34%) пациентов не имели сексуальной активности из-за побочных эффектов, связанных с лечением рака предстательной железы, выявленного уже после лечения БП (средний интервал: 2,4 года); 11 (22%) пациентов не могли заниматься сексом из-за тяжелой рефрактерной ЭД, и у 21 (42%) пациента были немедицинские причины сексуального воздержания, такие как отсутствие партнера.
Среди 285 сексуально активных пациентов 139 (40,6%) были полностью удовлетворены своей эрекцией, 84 (24,6%) были относительно удовлетворены и 62 (18,1%) были не удовлетворены. Средний балл эректильной функции по МИЭФ (±межквартильный диапазон) составил 24±5.
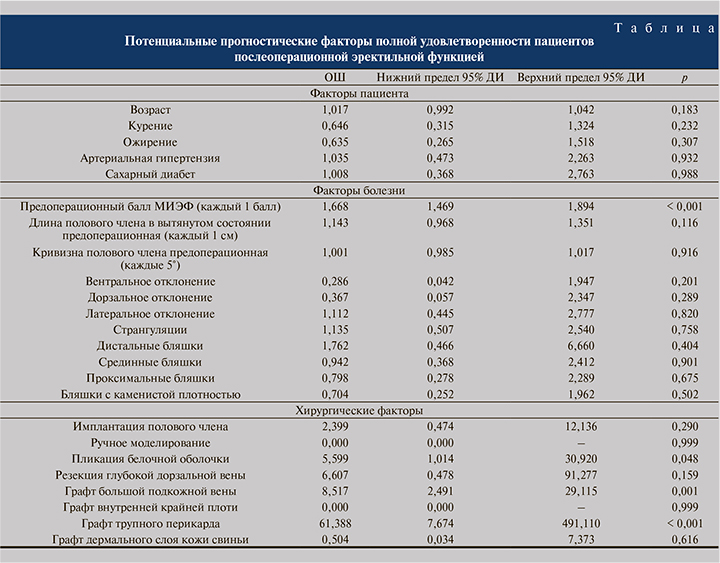
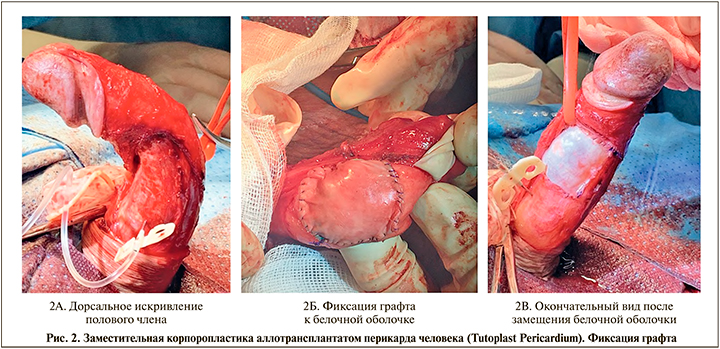
В таблице приведены результаты логистического регрессионного анализа потенциальных прогностических факторов полной удовлетворенности послеоперационной эректильной функцией. Предоперационная оценка МИЭФ, пликация белочной оболочки и заместительная корпоропластика графтом большой подкожной вены (рис. 1) или аллотрансплантатом перикарда человека (рис. 2) были независимыми и значимыми прогностическими факторами полной удовлетворенности эректильной функцией.

По данным регрессионной модели отрицательных предикторов обнаружено не было.
Обсуждение. При анализе отдаленных результатов лечения БП мы столкнулись с довольно тревожным выводом: только 285 (83,3%) пролеченных пациентов были сексуально активны, а это означает, что заметная часть пациентов были прооперированы напрасно или не испытали полной пользы от хирургического вмешательства. В связи с этим возникает вопрос: необходимо ли оперировать всех пациентов с БП, которых беспокоит деформация полового члена и отсутствие регулярной половой жизни?
С учетом немедицинских причин отсутствия половой жизни у части пациентов можно предположить, что такими пациентами двигал страх жить с деформацией полового члена, а не мотивация заниматься сексом.
С другой стороны, некоторые немедицинские причины отсутствия сексуальной активности действительно непредсказуемы и непоправимы, такие как смерть любимого человека или разрыв отношений. С другой стороны, были пациенты, у которых имелись медицинские причины полового воздержания, например тяжелая ЭД, рефрактерная к ингибиторам ФДЭ-5.
Только 40,6% пациентов были полностью удовлетворены своей эрекцией. БП оказывает негативное влияние на качество жизни пациентов даже после надлежащего хирургического лечения.
Чем выше был предоперационный балл МИЭФ, тем больше была вероятность того, что пациент будет удовлетворен своей эрекцией при длительном послеоперационном наблюдении (ОШ=1,668; 95% ДИ: 1,469–1,894; р<0,001).
Однако следует отметить, что жалобы пациентов не всегда коррелировали с оценкой МИЭФ, поскольку некоторые мужчины с легкой или даже умеренной ЭД не признают своего состояния значимым и не имеют жалоб. Именно поэтому объективная оценка с помощью опросников всегда должна сопровождаться до начала лечения БП, чтобы выбирать наиболее подходящую хирургическую тактику. Как и ожидалось, пликация белочной оболочки коррелировала с полной удовлетворенностью пациента в отношении эректильной функции (ОШ=5,599; 95% ДИ: 1,014–30,92; р=0,048). Что касается заместительной корпоропластики, то наилучшие результаты в плане удовлетворенности эректильной функцией наблюдались при использовании графта большой подкожной вены (ОШ=8,517; 95% ДИ: 2,491– 29,115; р=0,001) и графта перикарда человека (ОШ=61,388; 95% ДИ: 7,674–491,11; р<0,001).
Интересно, что ни один из факторов пациента достоверно не предсказывал исхода лечения БП, даже сопутствующие заболевания. Сахарный диабет в нашем исследовании не оказывал влияния на удовлетворенность пациентов, хотя и характеризуется повышенной распространенностью БП и наличием микрососудистых осложнений, которые могут нарушать эректильную функцию и заживление ран [10]. Множественные поражения, странгуляции и бляшки с каменистой плотностью также не являлись отрицательными прогностическими факторами удовлетворенности пациента, хотя наличие бляшек с каменистой плотностью считается крайне неблагоприятным фактором при БП [11]. Мы никогда не прибегали к удалению бляшек: считаем, что иссечение бляшек почти так же негативно влияет на анатомию полового члена, как и сама БП, что подтверждается сообщениями о частоте ЭД у пациентов, перенесших заместительную корпоропластику [12]. Вероятно, наличие бляшек с каменистой плотностью не являлось отрицательным предиктором удовлетворенности пациентов в нашем анализе, потому что мы избегали этого хирургического маневра.
Как правило, многие урологи склонны считать, что пликация белочной оболочки обеспечивает наилучшее качество эрекции у пациентов с БП. Действительно, исследование Бальдини и др. показало, что 95% пациентов, перенесших пликацию белочной оболочки, могли достигать эрекции хотя бы иногда [13]. Однако этот критерий довольно слаб и не позволяет реально измерять качество жизни пациентов. Хотя пликация белочной оболочки определенно была предиктором полной удовлетворенности пациента эректильной функцией в нашем исследовании; в этом аспекте она была наравне с заместительной корпоропластикой с использованием графта большой подкожной вены и перикарда человека; возможно, из-за правильного отбора пациентов для каждой методики и избегания иссечения бляшек, о чем говорилось выше.
Заключение. Заполнение опросника МИЭФ следует выполнять всем пациентам перед оперативным вмешательством. Высокий предоперационный балл МИЭФ достоверно является положительным прогностическим фактором полной удовлетворенности эректильной функцией, несмотря на то что жалобы пациента не всегда коррелируют с оценкой по шкале МИЭФ.
Заместительная корпоропластика является эффективным методом лечения болезни Пейрони. Удовлетворенность пациентов эректильной функцией была выше у пациентов при использовании графта большой подкожной вены, графта трупного перикарда и пликационной корпоропластики. Необходимо информировать пациентов о негативном влиянии сопутствующих факторов на эректильную функцию и возможном риске возникновения ЭД независимо от метода лечения.



