Лимфангиома (лимфатическая мальформация) представляет собой врожденный порок развития лимфатических сосудов. Считается, что причиной ее возникновения являются соматические, не связанные с наследственностью мутации, возникающие у плода во время беременности [1]. Согласно классификации Международного общества по изучению сосудистых аномалий (ISSVA – International Society for the Study of the Vascular Anomaly), в зависимости от размера патологических полостей выделяется несколько типов лимфатической мальформации – крупнокистозная, мелкокистозная и смешанная формы [2].
У мальчиков и девочек лимфангиома встречается с одинаковой частотой. Распространенность этого заболевания, по данным разных авторов, составляет 1,2–2,8 на 1000 живых новорожденных [3]. Патологический очаг располагается в области крупных лимфатических коллекторов: в области головы и шеи локализовано до 75% лимфатических мальформаций, в подмышечных областях – до 20%. Редко отмечается поражение брыжейки, забрюшинного пространства, верхних и нижних конечностей [4]. Расположение в области мошонки является нетипичной локализацией для лимфангиомы. Самый частый симптом при росте лимфангиомы – появление чувства дискофорта, боли, которые появляются из-за увеличения давления внутри кисты и компрессии окружающих кисту тканей. Дифференциальный диагноз этого заболевания включает гидроцеле, гематоцеле, варикоцеле, паховую грыжу, вторичный лимфостаз (после перенесенного рожистого воспаления), лимфогидроцеле [5]. Описаны единичные наблюдения лечения лимфангиомы мошонки хирургическим методом у взрослых и детей [6, 7]. Наше наблюдение показывает эффективность склеротерапии в лечении лимфатической мальформации [8].
Нами поставлена цель – представить редкое клиническое наблюдение лимфатической мальформации мошонки с проведением успешного малоинвазивного лечения (склеротерапии).
Описание клинического наблюдения
Рассматриваемое клиническое наблюдение подготовлено согласно рекомендациям The case report (CARE) [9].
Мальчик 12 лет обратился в Международный центр андрологии (Москва) с жалобами на увеличение мошонки, периодически возникающий дискомфорт, боль, которые усиливались в горизонтальном положении, а также ограничение подвижности пациента при ходьбе, невозможность приседания и бега.
Из анамнеза известно, что в возрасте 4 лет ребенку было выполнено оперативное вмешательство по поводу фимоза и через месяц выполнено оперативное вмешательство по поводу меатостеноза. Во время второй операции была обнаружена «припухлость» в надлобковой области и заподозрена паховая грыжа, но ультразвуковое исследование (УЗИ) не выполнялось. В возрасте 6 лет ребенку была проведена операция по поводу удаления кисты семенного канатика слева (рис. 1).
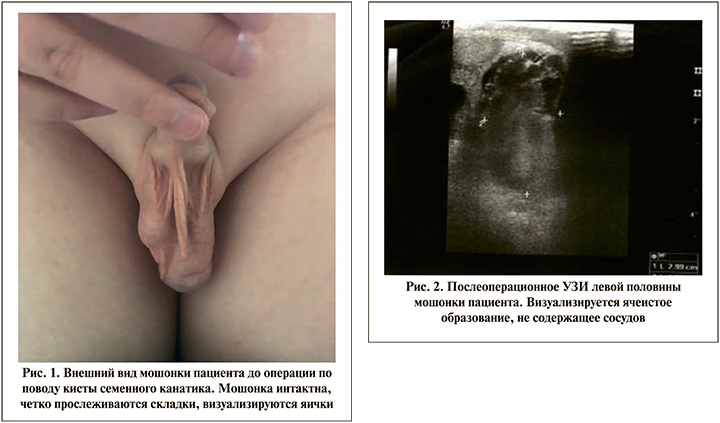
До операции ультразвуковое исследование не выполнялось. После выписки на 3–4-й день в левой половине мошонки стала «скапливаться жидкость», размеры мошонки слева увеличивались прогрессивно. Было выполнено УЗИ, при котором выявлена аваскулярная зона сотовидной структуры, в некоторых ячейках определялась взвесь гиперэхогенного мелкозернистого осадка. В верхней части мошонки у корня полового члена определяется анэхогенное образование округлой формы размером до 7х8 мм, которое было расценено как послеоперационная гематома (рис. 2).
Из-за скапливавшейся жидкости объем мошонки постепенно увеличивался, и через год выполнено оперативное лечение «изолированной левосторонней водянки оболочек яичка» с иссечением оболочек. На 3–4-й день после операции снова отмечается скопление жидкости в левой половине мошонки. Проведенная интраоперационная биопсия патологических тканей оказалась неинформативной. Ребенок был поставлен на учет, и проводилось диспансерное наблюдение. Родители обратились к онкологам – было рекомендовано оперативное лечение с предоперационным обследованием (магнитно-резонансная томография [МРТ] таза, поиск онкомаркеров). По результатам проведенных анализов, онкомаркеры не обнаружены. На МРТ в левой половине мошонки визуализировано множество полостей размером от 10 до 60 мм, отсутствует их сообщение с брюшной полостью, в полостях есть септы (перегородки). При введении контрастного вещества полости его не накапливают. Лимфатические узлы не увеличены (рис. 3).
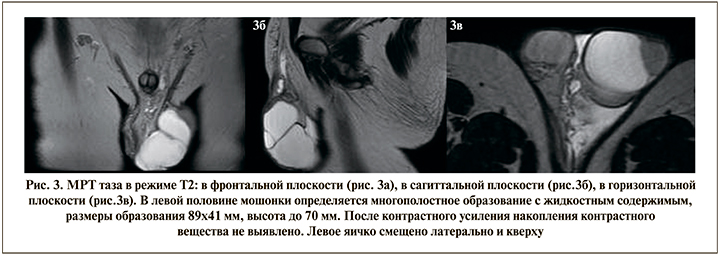
По совокупности данных обследования, опираясь на картину МРТ, был выставлен диагноз «лимфангиома мошонки слева».
В 2021 г. родители мальчика обратились в клинику педиатрии и детской хирургии для получения «второго мнения». На УЗИ выявлено многокамерное образование, имеющее размер 50,5х31,6х31,5 мм и примерный объем 26,8 см3. Решением консилиума была предложена склеротерапия полостей лимфангиомы раствором «Гемоблок». Операция проводилась под комбинированной анестезией (севоран и пропофол). Под контролем УЗИ выполнены пункции полостей – при пункции получена жидкость, по консистенции напоминающая сгущенную плазму с примесью крови. При пункции полостей мальформации обращали на себя внимание плотные стенки кист. Полости отмыты от сгустков старой крови, и затем произведена инстилляция 50 мл стерильного раствора «Гемоблок» (рис. 4).
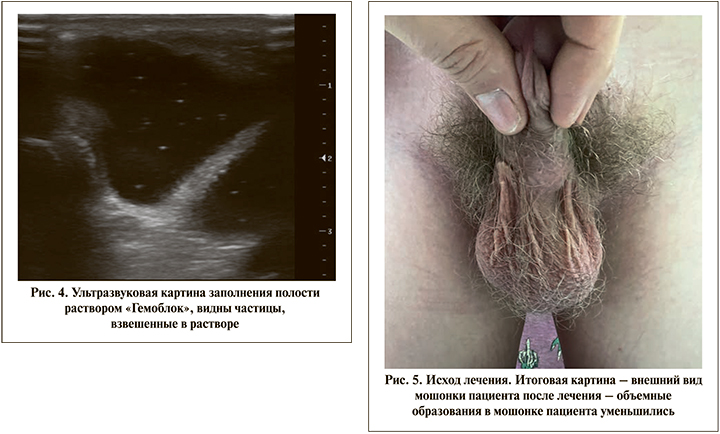
После экспозиции 15 мин основная часть раствора удалена. Наложена динамическая давящая повязка кинезиотейп и суспензорий. В раннем послеоперационном периоде отмечалась отечность левой половины мошонки, незначительно выраженная боль. При контрольном осмотре на 5-й день сохранялся умеренный отек в области мошонки. На УЗИ определялись полости со взвесью объемом около 26 см3.
При контрольном осмотре через 5 нед. после проведенной склеротерапии отек мошонки увеличился, ребенок стал жаловаться на чувство дискомфорта в области левой половины мошонки. При УЗИ были выявлены признаки компрессии левого яичка, в связи с чем под местной анестезией была выполнена пункция левой половины мошонки, получено отделяемое объемом около 75–80 см3 с примесью старой крови. После этой процедуры ребенок выписан из стационара на долечивание в амбулаторном порядке.
Контрольный осмотр проведен через 3 мес. после склеротерапии. Жалоб на момент осмотра у ребенка не отмечается (рис. 5). На УЗИ выявлены три остаточные полости суммарным объемом менее 5 см3.
Через 6 мес. после выполненной операции состояние ребенка удовлетворительное. Жалоб нет. Мошонка не увеличена.
В представленном клиническом наблюдении необходимо отметить не только важность проведения УЗИ перед оперативным лечением, но и правильную интерпретацию полученных данных. Анализируя данные анамнеза, можно отметить, что перед оперативным лечением, несмотря на визуальные изменения надлобковой области, УЗИ не выполнялось. При получении результатов, не соотносящихся с клиническими данными, оптимально выполнение МРТ для уточнения диагноза. Этот метод исследования позволяет четко визуализировать сосудистые образования даже без введения контрастного вещества.
При подтверждении диагноза «лимфангиома» первой линией терапии является малоинвазивное лечение с использованием различных склерозирующих агентов. Хирургическое удаление лимфатической мальформации приводит к обширным травматичным резекциям с высоким риском рецидива. В нашем наблюдении кровоизлияние в полость мальформации после склеротерапии, видимо, связано с грубыми рубцовыми изменениями, появившимися от предыдущих операций, и длительностью существования патологического процесса, что привело к повышению плотности стенок полостей лимфангиомы.
Лимфангиома (лимфатическая мальформация) мошонки является редкой урологической аномалией, требующей специфической диагностики, дифференциальной диагностики и лечения мультидисциплинарной командой врачей, включающей специалиста по лечению сосудистых заболеваний.



