Дивертикулы уретры (ДУ) — это мешковидные расширения уретры, которые сообщаются с просветом уретры. Они могут быть врожденными или приобретенными. Шейка ДУ может быть узкой или широкой [1].
Дивертикул уретры у мужчин считается достаточно редкой нозологией, в литературе описаны случаи ДУ: у мужчин молодого возраста [2] врожденного гиганского дивертикула[3], постоперарационного дивертикула в бульбозном отделе уретры при аноректальном раке[4], поствоспалительного гигантского дивертикула с конкрементом у пациента 50 лет [5], после имплантации искусственного сфинктера уретры [6], при использовании пенильного зажима при недержании мочи [7].
Дивертикулы встречаютсяуженщинчаще, чемумужчин,— 6:1 [3, 8], общая выявляемость которых составляет от 1 до 6%. Вторичные конкременты в полости дивертикула и/ или кисты встречаются в 5% случаев [9]. У мужчин дивертикулы уретры редки, разделяют на врожденные (истинные) [10] и приобретенные в 90% случаев [11] (посттравматические, постабсцессные, постстриктурные, постхирургические, в частности постгипоспадийные) [12]. По локализации дивертикулы уретры разделяют на передние и задние [3].
Врожденные ДУ выстланы эпителием с вовлечением на всю толщину стенки уретры, в то время как приобретенные ДУ выстланы эпителием и грануляционной тканью без гладкомышечных волокон в стенке [13].
Из-за низкой частоты встречаемости дивертикулов уретры у мужчин необходимо использовать каждую возможность для публикации результатов диагностики, описания причины возникновения дивертикула, его развития, метода лечения и результатов хирургического вмешательства [4].
09.2020 пациент А. поступил в НИИ урологии им. Н. А. Лопаткина с жалобами на затрудненное учащенное мочеиспускание, недержание мочи, кистозное образование левого яичка.
В марте 2005 г. в МНИОИ им. П. А. Герцена ему выполнена радикальная простатэктомия по поводу рака предстательной железы pT2bN0M0 II стадии. В 2010 г. выявлен рецидив заболевания, проведена гормональная терапия.
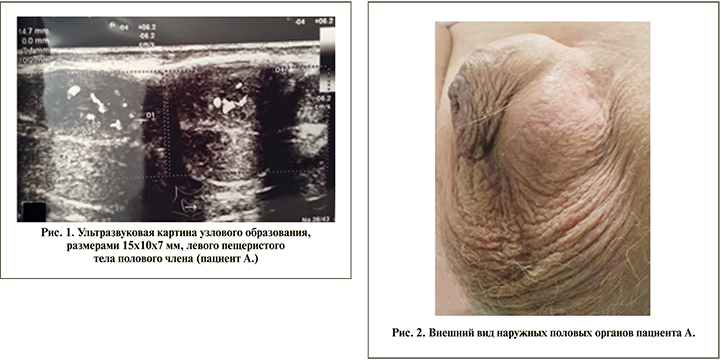
В 2012 г. местный рецидив — проведена дистанционная лучевая терапия (ДЛТ) на область ложа удаленной предстательной железы, лимфатических узлов таза (суммарная очаговая доза - СОД 70 Гр). При обследовании в мае 2016 г. выявлено узловое образование левого пещеристого тела (рис. 1).
По данным остеосцинтиграфии, признаков вторичного очагового поражения костей не выявлено. Выполнена пункция образования, по данным цитологического исследования - цитограмма высокодифференцированного аденогенного рака. 06.2016 в НИИ урологии выполнено удаление рецидивной опухоли мягких тканей полового члена. Интраоперационно: в области левого кавернозного тела пальпируется плотное образование размером около 2 см. Выполнена электрорезекция данного образования с окружающими тканями. Кавернозное тело ушито викрилом 2,0. Гистологическое заключение: в биоптате кавернозного тела имеется рост ацинарной карциномы крибриформного строения.
В дальнейшем пациент находился под наблюдением онколога по месту жительства. В течение последнего года больной отмечал ухудшение качества мочеиспускания и усиление недержания мочи. 18.01.2020 эпизод задержки мочеиспускания, которая разрешилась консервативно без установки уретрального катетера. Пациент поступил для дообследования и лечения.
При осмотре: область почек - визуально не изменена, симптом «поколачивания» - отрицательный с обеих сторон, в области мочевого пузыря на коже внизу живота - послеоперационный рубец. При пальпации область мочевого пузыря безболезненна. Наружные половые органы развиты по мужскому типу, отмечается послеоперационный рубец в области левого кавернозного тела. В яичках дополнительные образования не пальпируются.
У основания полового члена слева визуализируется выбухающее образование по типу кисты (рис. 2). Мочеиспускание самостоятельное, затрудненное, пациент отмечает эпизоды стрессового недержания мочи, в связи с чем длительно использует пенильный зажим.
При осмотре per rectum сфинктер тоничен, в ложе удаленной предстательной железы убедительных данных за рецидив заболевания не выявлено.
Сопутствовавшие заболевания: гипертоническая болезнь 2-й ст. 2-й ст. Риск сердечно-сосудистых осложнений - 4. Хроническая сердечная недостаточность I функционального класса. Варикозная болезнь нижних конечностей.
Профессиональные вредности и вредные привычки отрицает.
На момент госпитализации значение ПСА у пациента общий - 0,75 нг/мл.
По данным магнитно-резонансной томографии (МРТ) органов малого таза от 08.2020, предстательная железа и семенные пузырьки не определяются (оперативно удалены в 2005 г.). В проекции удаленной предстательной железы небольшие участки фиброза и единичные мелкие артефакты от металла; патологически тканевых и инфильтративных процессов, не выявлено. Устье мочевого пузыря умеренно конусовидно расширено. После внутривенного контрастного усиления участков патологического накопления контрастного вещества в проекции удаленной предстательной железы и семенных пузырьков не выявлено. Мочевой пузырь спавшийся, содержимое его однородное и соответствует жидкости. Стенки мочевого пузыря нормальной и неравномерной толщины (достоверно оценить не представляется возможным). Паравезикальное пространство без особенностей. Прямая кишка без видимых изменений, наличия новообразований в ней не выявлено. Параректальная клетчатка не инфильтрирована. В малом тазу прослеживаются петли тонкой кишки, между которыми местами выявляется незначительное локальное скопление жидкости. Крупные и мелкие сосуды малого таза слегка расширены и местами извиты.
В основании полового члена парамедианно - несколько больше справа - определяется объемное кистозное образование овальной формы с четкими ровными и слегка волнистыми контурами размером до 49x41x34 мм (вертикальный, сагиттальный и коронарный) (рис. 3). Капсула образования с ровными и гладкими контурами толщиной до 2-3 мм, гипоинтенсивного магнитно-резонансного (МР) сигнала во всех режимах, содержимое образования однородного гипоинтенсивного МР-сигнала в Т1 ВИ (время продольной релаксации тканей взвешенных изображениях), гиперинтенсивного в Т2 ВИ (время поперечной релаксации тканей взвешенных изображениях), STIR (подавление сигнала от жира) и ДВИ (диффузионно-взвешенное исследование).
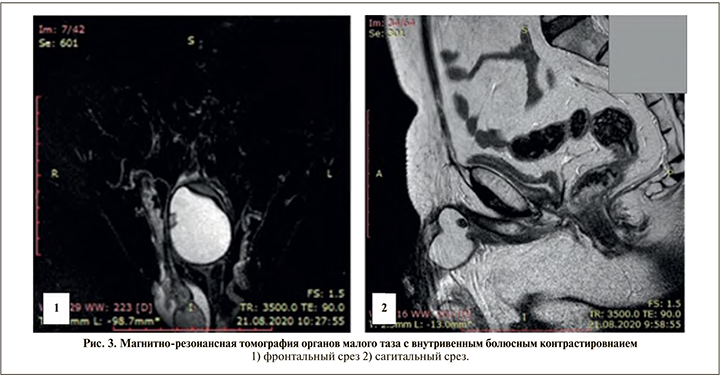
По заднему латеральному и переднему краям объемного кистозного образования, огибая его справа и располагаясь глубокая дорсальная вена полового члена, диаметр которой до 5—6 мм (рис. 3 [1]). В просвете кистозного образования в верхних отделах и по задней стенке определяется участок овальной формы с четкими и ровными контурами размером до 9x8x7 мм, гипоинтенсивного МР-сигнала во всех режимах (рис. 3 [1, 2]). Аналогичный мелкий участок диаметром до 3 мм по задней стенке средней трети образования.
После внутривенного контрастного усиления во все фазы контрастирования отмечается накопление контрастного препарата только капсулой описанного объемного кистозного образования. Описанные участки в просвете кистозного образования не накапливают контрастного вещества.
Убедительных данных за рецидив опухоли: патологически тканевых и инфильтративных процессов в малом тазу, не получено. Объемное кистозное образование у основания полового члена: участки низкого сигнала в просвете описанного кистозного образования с учетом конфигурации и сигнальных характеристик, — вероятнее всего конкременты или кальцинаты.
На основании анамнеза, физикального осмотра и данных обследования пациента предварительным клиническим диагнозом является «стриктура уретры, уретроцистоанастомоза? Дивертикул уретры? Недержание мочи. Рак предстательной железы pT2bN0M0, 2-я стадия; состояние после хирургического лечения (2005). Рецидив заболевания (2011). Состояние после гормональной терапии, ДЛТ. Прогрессирование заболевания. Метастаз в левое кавернозное тело полового члена. Хирургическое лечение от 2016 г. Биохимический рецидив в процессе гормональной терапии (ГТ)».
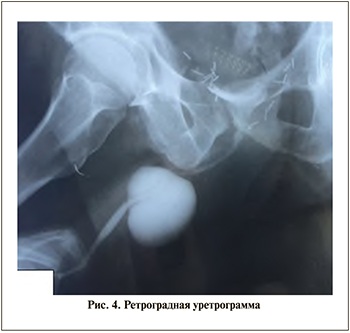
С диагностической целью выполнена ретроградная уретрограмма. По ее данным (рис. 4), рентгенконтрастное вещество заполняет уретру на всем протяжении и определяется в мочевом пузыре. В проксимальном отделе уретры определяется рентгенологический симптом «фонтанчик». В средней трети пенильного отдела уретры определяется затек контрастного вещества округлой правильной формы диаметром 2,5 см с четкими ровными контурами, под вопросом — дивертикул уретры.
Проведен онкологический консилиум, на котором принято решение о проведении диагностической уретроцистоскопии, при наличии стриктуры уретроцистоанастомоза — проведение лазерной аблации.
Во время диагностической уретроскопии: дистальная часть пенильного отдела уретры не изменена. В проксимальной части пенильного отдела уретры (в пеноскротальной области) определяется дивертикул уретры, сообщающийся по левой боковой стенке уретры (рис. 5). Вход в дивертикул представлен дефектом левой боковой стенки уретры на протяжении 3 см. В полости дивертикула отмечаются ворсинчатые разрастания стенки и два конкремента 0,8 и 1,5 см в диаметре. Выполнена щипковая биопсия слизистой дивертикула, контактная литотрипсия конкрементов. Конкременты фрагментированы и удалены.
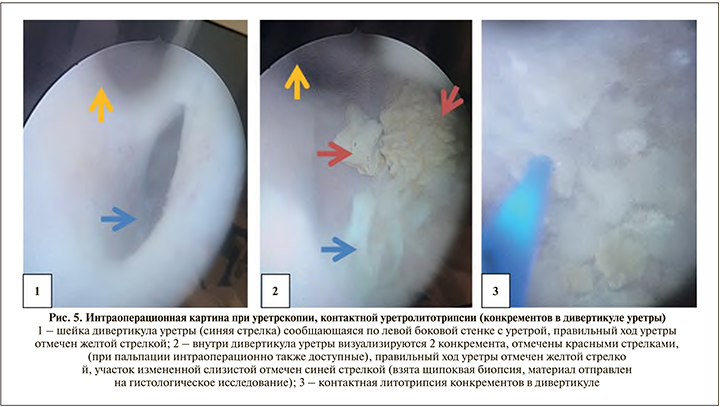
Инструмент проведен далее по уретре, в области уретроцистоанастомоза определяется короткая стриктура до 0,2 см.
Выполнена лазерная аблация стриктуры уретроцистоанастомоза. Мочевой пузырь без особенностей.
У пациента отмечено гладкое течение в послеоперационном периоде. Уретральный катетер удален на первые сутки после операции, восстановлено самостоятельное мочеиспускание. Пациент выписан, рекомендована повторная консультация по результату гистологического заключения. По данным гистологического заключения: опухолевого роста не выявлено, принято решение о проведении реконструктивно-пластической операции. Пациент повторно госпитализирован в НИИ урологии им. Н. А. Лопаткина для выполнения иссечения дивертикула уретры с пластикой уретры (рис. 6).

Под спиномозговой анестезией пациент уложен в литолитическое положение и установлен уретральный силиконовый катетер № 18 по СН, баллон раздут на 10,0 мл.
В пеноскротальной области выполнен вертикальный разрез 10 см. Выделен дивертикул уретры. Вскрыт, определяется гнойно-некротическое содержимое (рис. 7). Далее дивертикул иссечен, в процессе иссечения выполнена резекция левого кавернозного тела в связи с плотной спайкой стенки дивертикула с левым кавернозным телом. Отмечается уплотнение окружающих дивертикул тканей. Операционный материал отправлен на гистологическое исследование. Произведено ушивание уретры. Уретра фиксирована к левому кавернозному телу непрерывным швом викрил 4,0. Страховой дренаж установлен контралатерально разрезу и введен в операционную область. Гемостаз. Кровопотеря минимальна. Рана ушита узловыми швами. Наложена асептическая повязка.
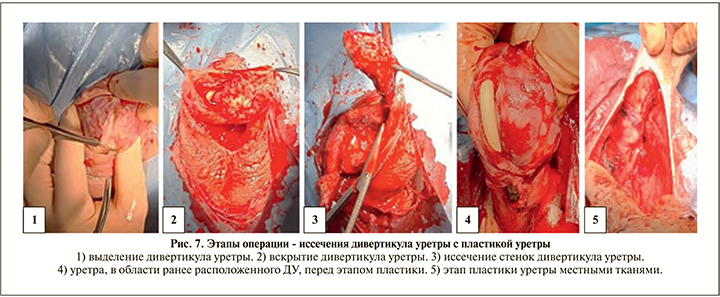
У пациента отмечено гладкое течение послеоперационного периода. Гистологическое заключение: фрагменты слизистой, покрытые многослойным плоским эпителием с изъязвлениями, покрытыми друзами мицелия и воспалительной инфильтрацией стромы.
Исход: пациент выписан из Института урологии с уретральным катетером. Уретральный катетер удален через 6 нед. после операции. При отдаленном наблюдении у пациента сохраняется частичное недержание мочи, он использует урологические прокладки. Уретра проходима на всем протяжении.
Приобретенный дивертикул уретры у мужчин является редким наблюдением в клинической практике врача-уролога и не имеет специфических симптомов. Диагноз ставится на основании анамнеза (причина ДУ: травма, операция, инфекция), физикального осмотра и инструментальных методов обследования.
Можно выделить три механизма развития ДУ [14].
Один из механизмов связан с обструкцией и повышением уретрального давления с последующей грыжей эпителия уретры. Это обычно происходит у пациентов со сложным урологическим анамнезом, часто включающим предыдущие реконструктивные процедуры по поводу гипоспадии, стриктуры уретры, травм или недержания мочи [12].
Вторым механизмом возникновения ДУ является результат постоянного давления на пеноскротальный угол, которое вызывает хроническую ишемию уретры, вызывает его фиброз и образование рубцов. Иногда это относится к пациентам-мужчинам с постоянным уретральным катетером [15].
Третий механизм включает постоперационный ДУ при аноректальном раке, который встречается в 12—18% случаев [15, 16]. В представленном нами клиническом случае задействованы первые два механизма развития ДУ.
Клинические проявления ДУ у мужчин обычно указывают на застой мочи или обструкцию. Они могут включать рецидивирующие инфекцию мочевыводящих путей гематурию, недержание мочи, обструктивные симптомы нижних мочевых путей, Инфекцию мочевых путей и отек промежности или мошонки [17], боль в промежности, вентральную выпуклость и смещение ствола полового члена [18]. У пожилых пациентов может наблюдаться слабая струя или подтекание мочи после мочеиспускания вследствие недержания мочи или позднего опорожнения просвета дивертикула[19]. Дивертикул уретры с массивным литиазом, проявляющимся в виде образования мошонки, встречается крайне редко [20].
При физикальном осмотре обнаруживается пальпируемое образование в мошонке или пеноскротальной области, которое можно опорожнить при мочеиспускании через внешнее ручное давление на пальпируемое образование.
Инструментальные методы диагностики при ДУ у мужчин включают ретроградную уретрографию, цистоуретроскопию с ручным сдавливанием дивертикула, чтобы обнажить устье ДУ. МРТ является нестандартным методом диагностики ДУ у мужчин [6].
Стратегия лечения дивертикулов уретры должна основываться на индивидуальных особенностях, размере дивертикула, толщине стенки, целостности губчатого тела и наличии любых сопутствующих патологических изменений в уретре, урогенитальных аномалий [20]. Предполагается, что небольшой бессимптомный дивертикул не требует вмешательства, но пациент должен быть проинструктирован: вручную сжать дивертикул после мочеиспускания, чтобы предотвратить застой мочи [20, 21].
Эндоскопическое удаление дна ДУ предполагает относительно атравматичное и простое решение. Однако это нецелесообразно, когда окружающая ткань недостаточно выполняет каркасную функцию. Остается большая, плохо дренирующая полость или когда стенка дивертикула слишком толстая или фиброзная, чтобы его можно было иссекать должным образом.
Для более сложных ДУ рекомендуются открытые оперативные вмешательства. При наличии инфекции следует предпочесть двухэтапную процедуру из-за более высокого уровня осложнений [12]. При бульбарном ДУ дивертикулэктомия с уретротомией и анастомозом «конец-в-конец» является, если это возможно хирургически, одной из наиболее распространенных процедур, обеспечивающих наилучшие результаты. Чтобы избежать образования свищей и рецидивов, вызванных простыми методами наложения анастомоза при дивертикуле больших размеров, может потребоваться дивертикулэктомия с укреплением места анастомоза местными тканями, пластики слизистой оболочки щеки [22, 23]. Следует приложить максимум усилий, чтобы укрепить область операции окружающими тканями в попытке минимизировать риск развития кожно-уретрального свища [23, 24].
В случае невозможности хирургического лечения ДУ можно рассмотреть вариант отведения мочи посредством перинеостомии или каким-либо другим способом [14].
Коллектив авторов считает, что данное клиническое наблюдение уникально и ранее в научной литературе не описывались постоперационные дивертикулы уретры с двумя конкрементами у пациентов после комплексного лечения РПЖ с метастазом в левое кавернозное тело полового члена.



