Варикоцеле – частая причина первичного и вторичного бесплодия у мужчин [1, 2]. Хотя механизмы влияния варикоцеле на фертильность мужчины до сих пор обсуждаются, в целом результаты исследований демонстрируют, что варикоцеле негативно действует на сперматогенез [3], коррекция варикоцеле улучшает качество спермы и повышает фертильность [4–6]. Однако далеко не все авторы придерживаются этого мнения [7, 8]. Новые данные позволяют предположить, что влияние варикоцелэктомии не ограничивается параметрами эякулята, а включает улучшение фрагментации ДНК сперматозоидов и увеличение частоты спонтанных беременностей и беременностей после применения вспомогательных репродуктивных технологий (ВРТ) [9, 10]. Основываясь на последних данных, Европейская ассоциация урологов (ЕАУ), Американская урологическая ассоциация (АУА) и Американское общество репродуктивной медицины (АОРМ) рекомендуют хирургическую коррекцию варикоцеле у мужчин с клиническим варикоцеле и отклонениями от нормы по крайней мере одного параметра эякулята [1, 3, 11].
H. Ding et al. [12], S. Çayan et al. [13], ссылаясь на массу исследований, заключили, что микрохирургическое (с сохранением лимфатических и артериальных сосудов) лигирование вен семенного канатика – предпочтительное оперативное пособие при лечении клинического варикоцеле у мужчин с бесплодием по сравнению с традиционными открытыми (без применения микроскопического оборудования) и лапароскопическими методами, эндоваскулярной окклюзией вен.
В то же время варикоцелэктомия далеко не всегда приводит к улучшению качества спермы и восстановлению фертильности: улучшение спермограммы после операции обычно имеет место в 60–70% случаев, беременность в естественном цикле наступает у 30–40% пар [4, 14–16].
В связи с этим сохраняется необходимость в разработке и внедрении в повседневную практику достоверных методов прогнозирования эффективности коррекции варикоцеле у конкретного больного.
На сегодняшний день исследований, посвященных прогнозированию эффективности варикоцелэктомии, основанному на сочетании клинических и лабораторных характеристик больных, недостаточно. Так, М. Samplaski et al. [17] предложили использовать специальные номограммы, разработанные по результатам изучения клинико-лабораторных параметров субфертильных мужчин с варикоцеле. По мнению авторов, такая информация может помочь как лечащему врачу, так и пациенту при принятии решения о целесообразности хирургической коррекции варикоцеле для лечения бесплодия у супружеской пары [17].
Целью обзора стал критический анализ данных литературы о прогнозировании эффективности варикоцелэктомии у бесплодных мужчин и систематизация предикторов по уровню их значимости.
Поиск литературы
Изучены публикации с 1986 по 2020 г. (в ресурсах PubMed, Scopus, Cochrane Library, Elsevier), затрагивающие вопросы изучения предикторов, влияющих на эффективность варикоцелэктомии у субфертильных мужчин. При поиске использовали следующие ключевые слова: varicocele, varicocelectomy, prediction of varicocelectomy, predictors of varicocelectomy, prognosis of varicocelectomy.
В результате поиска найдены и проанализированы публикации 71 исследования. Из них 6 исследований были рандомизированными контролируемыми (РКИ), 42 – проспективными (из них 5 контролируемыми) и 23 – ретроспективными. В 50 исследованиях больным проводилось микрохирургическое лигирование, в 7 – эндоваскулярная эмболизация сперматических вен, в 3 – лапароскопическая варикоцелэктомия, в 8 – операция Иваниссевича, еще в 9 – операция Паломо. В некоторых исследованиях применялось несколько методик оперативного лечения варикоцеле. В 3 публикациях конкретный метод хирургической коррекции варикоцеле описан не был.
Мета-анализы, систематические обзоры и обзоры литературы не включали, так как нашей целью был объективный анализ результатов оригинальных исследований.
Эффективность коррекции варикоцеле оценивалась как минимум через 3 мес. после операции посредством оценки изменений параметров эякулята и/или частоты естественных беременностей, а также беременностей после применения протоколов ВРТ.
Перечень описанных и оцениваемых в публикациях предикторов представлен в табл. 1.
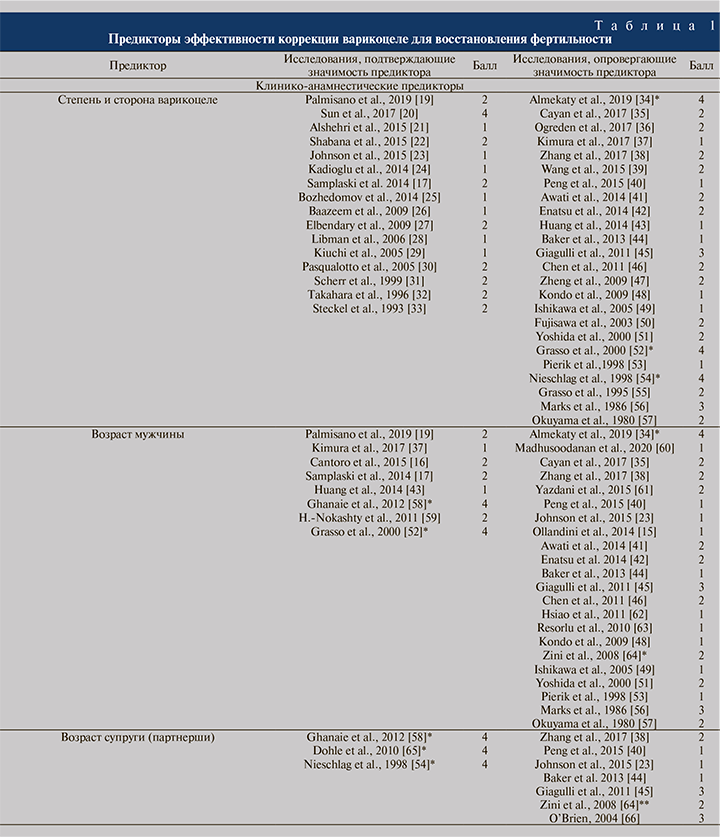
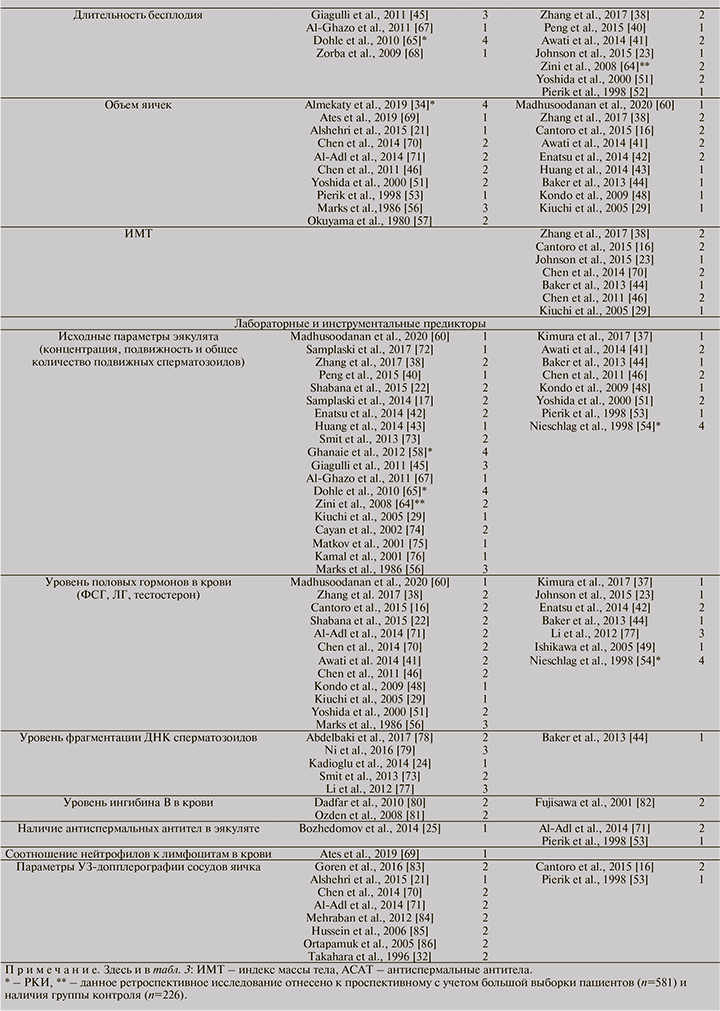
Градация предикторов по уровню достоверности
На основании проведенного анализа мы разделили публикации на группы в соответствии с оцениваемым фактором (предиктором) и мнением авторов о его клинической значимости.
Для объективной оценки клинической значимости и доказательности цитируемых исследований и, следовательно, изучаемых прогностических критериев мы решили оценивать исследования в баллах в соответствии с рекомендациями Оксфордского центра доказательной медицины [18]. Поскольку традиционно оценка качества знаний основана на парадигме, что чем выше балл, тем лучше, мы модифицировали шкалу оценки достоверности исследований: чем больше балл, тем выше с позиций доказательной медицины клиническое значение данного исследования (табл. 2).

Клиническую значимость каждого учитываемого предиктора оценивали по набранным баллам. Если авторы исследования считали, что фактор влияет на результаты варикоцелэктомии, работа получала балл со знаком «+», если не влияет – «-». Например, (см. табл. 1), итоговый балл предиктора «Уровень фрагментации ДНК сперматозоидов» равен 10: в 5 исследованиях (2 проспективных контролируемых исследования по 3 балла, 2 проспективных исследований по 2 балла, 1 ретроспективное исследование – 1 балл) прогностическая значимость данного предиктора подтверждается, тогда как в 1 ретроспективном исследовании отвергается, т.е. (2•3+2•2+1)–1=10 баллов.

Результаты количественного влияния фактора представлены в табл. 3. В соответствии с полученными баллами мы разделили предикторы на следующие группы по их клинической значимости:
- I – предикторы высокого уровня достоверности (>10 баллов);
- II – предикторы среднего уровня достоверности (5–9 баллов);
- III – предикторы низкого уровня достоверности (<5 баллов).
Обзоры и мета-анализы
Кроме того, мы изучили несколько обзоров и мета-анализов, посвященных факторам, влияющим на эффективность варикоцелэктомии при лечении мужской субфертильности.
Так, М. Samplaski et al. [11] провели анализ литературы по клинико-лабораторным предикторам успешности коррекции варикоцеле, в результате которого пришли к выводу: значимыми предикторами являются исходные параметры эякулята, степень варикоцеле и возраст мужчины на момент операции. Прогностическая значимость исходных значений спермограммы, в частности концентрации сперматозоидов, подтверждена мета-анализом [87].
До сих пор ведутся споры об эффективности одно- и двусторонней варикоцелэктомии (при наличии у больного правостороннего субклинического варикоцеле). Авторы мета-анализов [88, 89] сошлись во мнении, что выполнение билатеральной варикоцелэктомии значимо улучшает качество спермы и повышает шансы на зачатие.
В систематическом обзоре группы ученых из США изучено влияние степени варикоцеле на эффективность варикоцелэктомии у субфертильных мужчин [90]. По результатам анализа сделан вывод о непосредственном влиянии степени варикоцеле на эффективность варикоцелэктомии. Однако учитывая тот факт, что в обзор были включены гетерогенные исследования, обоснованность данного заключения вызывает сомнения.
Преимущества и ограничения настоящего обзора
Основным преимуществом нашего анализа является количественная оценка значимости предикторов с учетом количества и качества всех найденных исследований.
Стоит отметить, что результаты обзора не согласовываются с заключениями некоторых РКИ и мета-анализов. Так, по результатам трех РКИ, возраст супруги является одним из определяющих факторов эффективности варикоцелэктомии. Однако по итогам нашего анализа данный фактор отнесен к группе предикторов низкого уровня значимости [53, 57, 64].
Также, по данным недавно проведенных мета-анализов, степень варикоцеле и наличие 2-стороннего варикоцеле влияют на эффективность хирургической коррекции варикоцеле, однако наш анализ не определил эти факторы как значимые [88–90].
Вышеуказанные несоответствия наших данных с выводами исследований относительно высокого уровня доказательности, возможно, связаны с особенностями нашего подхода к изучению и анализа данных литературы по предикторам.
Проведенный нами анализ показал, что исходные параметры эякулята, УЗ-допплерографическая картина сосудов яичка и уровень фрагментации ДНК сперматозоидов можно считать надежными предикторами эффективности варикоцелэктомии при лечении мужской субфертильности, связанной с клиническим варикоцеле. Также к факторам, определяющим эффективность коррекции варикоцеле, можно отнести уровень ФСГ в крови и объем яичек. Вопрос использования таких показателей, как возраст мужчины и супруги, степень варикоцеле, длительность бесплодия, индекс массы тела и др., в качестве предикторов остается открытым из-за отсутствия или недостаточности доказательной базы. Необходимо продолжать исследования с целью уточнения прогностической точности охарактеризованных предикторов (референсные значения для отдельных параметров спермограммы, динамики кровотока по данным УЗИ и др.), а также поиска новых более информативных.



