Введение. В связи с увеличением продолжительности жизни населения нашей страны и ростом числа пожилых и старых мужчин с аденомой простаты (АП) одним из важных научно-практических направлений улучшения качества их хирургического лечения является разработка методологии хирургической тактики при выполнении им плановых изолированных и симультанных операций [1–3]. Речь идет о выборе рационального объема и характера операции, учитывающего полиморбидный фон пациента, множество возможных послеоперационных осложнений, влияющих на качество жизни этих больных. В связи с этим приоритетное значение приобретают вопросы, связанные с полноценным предоперационным обследованием гериатрических больных, определяющие четкие критерии о современных показаниях и противопоказаниях к плановым изолированным и симультанным операциям. Тем более что это происходит на фоне внедрения в гериатрическую практику малоинвазивных хирургических технологий, успехов современной анестезиологии и реаниматологии, эффективной профилактики послеоперационных осложнений, оптимального сопровождения послеоперационной реабилитации [3–9].
Цель исследования: на основании современного подхода к определению показаний и противопоказаний разработать рациональную лечебную тактику к выполнению плановых изолированных и симультанных операций гериатрическим больным аденомой простаты, направленную на снижение частоты и тяжести осложнений.
Материалы и методы. В основу работы положены результаты обследования и лечения 639 больных АП пожилого и старческого возраста, которым выполняли изолированную аденомэктомию (АЭ), трансуретральную резекцию простаты (ТУРП) или симультанную операцию (СО) в условиях урологического отделения Самарского областного клинического госпиталя ветеранов войн с 2000 по 2015 г. В целом СО были выполнены 187 (29,3%) пациентам.
Возраст пациентов варьировался от 60 до 89 лет. Доля пациентов в возрасте от 60 до 75 лет составила 44,9%, от 75 до 89 лет – 55,1%.
При обследовании и хирургическом лечении больных учитывали как клинические рекомендации Российского общества урологов и Ассоциации медицинских обществ по качеству [10], так и рекомендации ведущих отечественных специалистов [1, 6–9]. При этом изучали жалобы, анамнез заболевания, физикальные и лабораторные данные (включая концентрацию простатспецифического антигена), проводили ЭКГ, ЭхоКГ, урофлоуметрию, УЗИ органов брюшной полости и забрюшинного пространства, по показаниям КТ, рентгенографию органов грудной клетки. Больные консультированы терапевтом, неврологом, хирургом, анестезиологом, а при необходимости и другими специалистами. У каждого больного было выявлено от 2 до 6 сопутствующих заболеваний, требовавших предоперационной коррекции. При этом все пациенты имели возможность пребывания в стационаре не менее 21 суток, что позволяло качественно проводить предоперационную подготовку.
Было выделено 2 временных периода: с 2000 по 2006 г. и с 2007 по 2015 г. Пациенты, прооперированные в каждом из этих периодов, отличались по объему обследования, виду интраоперационной анестезии и выполненных оперативных вмешательств. Основные группы (ОГ) составили пациенты, которым АЭ или ТУРП выполняли в рамках СО, группы сравнения (ГС) – пациенты, перенесшие изолированные (АЭ или ТУРП) вмешательства (табл. 1). По возрасту, основной и сопутствующей патологии и длительности заболевания все группы были сопоставимыми.
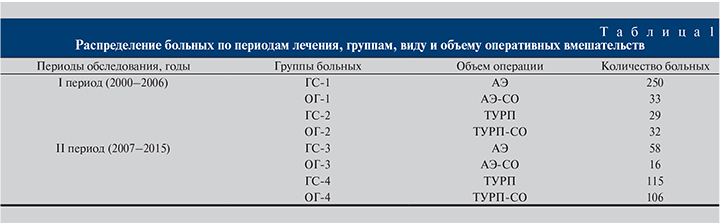
Так, в I периоде для прогнозирования и профилактики ранних послеоперационных эзофагогастродуоденальных кровотечений (РПЭГДК) всем пациентам выполняли ЭГДС с одновременным определением эндоскопической пристеночной рН-метрии четырех функциональных зон (пищевод, тело и антрум желудка, луковица двенадцатиперстной кишки) в 11 точках. Для этого использовали отечественный аппарат АГМ-03 и японские гастроскопы фирмы «Olympus». Оценку результатов эндоскопической пристеночной рН-метрии выполняли по методу, разработанному Т. К. Дубинской и соавт. [11]. У больных с повышенной желудочной кислотностью определяли риск развития РПЭГДК и проводили их профилактику Н2-блокаторами и ингибиторами протонной помпы (удостоверение на рационализаторское предложение № 008 от 15.10.2012). При выборе объема операции (изолированные АЭ и ТУРП или СО) руководствовались существовавшими в тот период показаниями и противопоказаниями. Операции выполняли под эндотрахеальным наркозом (у 44,1%), под внутривенной анестезией (у 16%), под спинальной анестезией (у 39,9%).
Во II периоде больным выполняли ЭГДС и хромогастроскопию с использованием витального красителя конго-рот [12]. Это позволило точнее определить уровень желудочной кислотности и более эффективно провести профилактику РПЭГДК больным с повышенной кислотностью ингибиторами протонной помпы (удостоверения на рационализаторские предложения № 038 и 044 от 03.08.2015).

В том периоде мы существенно изменили хирургическую тактику, использовав современный подход к определению показаний и противопоказаний к плановым операциям гериатрическим больным АП, где, в частности, отдавали предпочтение ТУРП как при изолированной, так и при симультанной операции. При этом значительно возросло число больных с объемом простаты более 60 см3, c ретроригональным ее ростом, а также пациентов с выраженными сопутствующими интеркуррентными заболеваниями. Все эти пациенты в течение 1–2 сут. завершили предоперационную подготовку в условиях отделения реанимации и интенсивной терапии. В отношении больных ненадежным гемостазом в области ложа предстательной железы использовали устройство для гемостаза в области ложа предстательной железы (патент на полезную модель РФ № 161164). 81,4% пациентов операции выполнены под спинальной анестезией, 18,6% – под эндотрахеальным наркозом.
Для определения степени операционно-анестезиологического риска использовали методику, рекомендованную московским научным обществом анестезиологов-реаниматологов [2, 5].
Оперативное лечение по поводу АП во всех случаях выполняли урологи первой и высшей категорий. Операция включила вазорезекцию с двух сторон и чреспузырную АЭ – одномоментно или в два этапа. Трансуретральную резекцию простаты выполняли согласно Федеральным рекомендациям [10]. При симультанном варианте дополнительно проводили одно или два оперативных вмешательства на наружных половых органах или по поводу вентральных грыж, в операционную бригаду включали хирурга. При этом при грыжах различной локализации с 2001 г. использовали ненатяжные методы герниопластики.
Перед 2-м периодом исследования разработали новую современную структуру показаний и противопоказаний к определению лечебной тактики для выполнения плановых изолированных и симультанных операций гериатрическим больным АП (удостоверение на рационализаторское предложение № 224 выдано 21.12.2017) (табл. 2).
Оценку клинической эффективности использования новой структуры показаний и противопоказаний проводили на основании сравнения числа местных, общих осложнений, летальности и непосредственных результатов лечения больных в 1-м и 2-м периодах.
В работе использованы статистические методы описательной статистики. Статистическую значимость различий между группами оценивали путем расчета критерия Стьюдента.
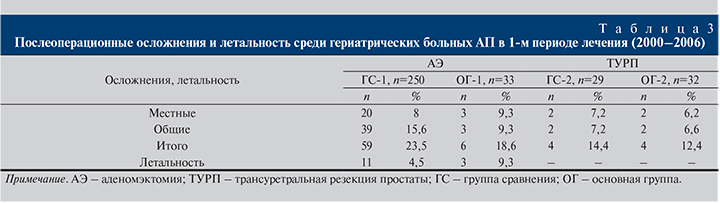
Результаты. Начиная с 2007 г. мы оптимизировали лечебную тактику с учетом приведенной выше структуры показаний и противопоказаний к обоснованию хирургической тактики в отношении гериатрических больных АП, где приоритет отдавали малоинвазивным вмешательствам – ТУРП, даже когда объем простаты значительно превышал 60 см3 на фоне тяжелых сопутствующих соматических заболеваний. Так, если в первом периоде общий процент больных, которым выполнили АЭ, составил 82,3%, ТУРП – 17,7%, то во втором периоде АЭ выполнили 25,1% больных, а преимущество принадлежало ТУРП – 74,9% (р<0,01) (табл. 3 и 4).

Анализ послеоперационных осложнений и летальности позволил установить улучшение результатов лечения наших больных в связи с оптимизацией лечебно-диагностического процесса и хирургической тактики во втором периоде по отношению к первому. Об этом свидетельствуют данные табл. 3 и 4, отражающие частоту местных, общих послеоперационных осложнений и летальности.
Так, наиболее существенные положительные результаты лечения отмечены во 2-м периоде среди больных, которым выполнена изолированная ТУРП или ТУРП в составе СО. У этих пациентов по сравнению с аналогичными группами сравнения в каждом периоде показатели, отражавшие местные и общие послеоперационные осложнения, были статистически значимо ниже, а летальные исходы отсутствовали. С другой стороны, выполнение СО этим пациентам не сказалось на повышении уровня этих показателей по отношению к больным, которым выполнена изолированная ТУРП.
Непосредственные результаты лечения больных основных групп и групп сравнения изучены, исходя из критериев, когда к хорошим отнесены результаты, при которых лечение проведено без осложнений, к удовлетворительным – когда возникли осложнения, которые удалось достаточно быстро купировать и выписать пациента в удовлетворительном состоянии. К плохим результатам отнесены летальные исходы и тяжелые послеоперационные осложнения (инфаркт миокарда, послеоперационная пневмония и др.). Непосредственные результаты лечения гериатрических больных АП представлены в табл. 5.

Анализ данных, представленных в табл. 5, показал, что в первом периоде наиболее высокие суммарные хорошие и удовлетворительные результаты получены от больных ГС-2 и ОГ-2 , во втором периоде – от больных ГС-4 и ОГ-4. Наиболее высокий процент плохих непосредственных результатов лечения в первом периоде был получен от больных ГС-1 и ОГ-1, во втором периоде – от больных ГС-3 и ОГ-3.
Таким образом, в целом можно отметить, что непосредственные результаты лечения оказались значительно лучше у больных, которым выполнены изолированные ТУРП и ТУРП в составе СО, чем у больных, которым произведена изолированная АЭ или АЭ в составе СО.
Приводим клинический пример.
П а ц и е н т К. 83 лет поступил в урологическое отделение с жалобами на учащенное мочеиспускание (ночью до 4 раз), чувство неполного опорожнения мочевого пузыря. После проведенного обследования установлен основной диагноз: АП 2-й стадии, послеоперационная вправимая вентральная грыжа среднего размера, вторичный хронический латентный пиелонефрит, ХПН 0. Хроническая болезнь почек II стадии, обусловленная АП. Сопутствующие заболевания: ИБС, стабильная стенокардия – функциональный класс-II (ФКII); хроническая сердечная недостаточность, ФКII; гипертоническая болезнь II ст.; хронический гастродуоденит, ремиссия; атеросклероз мозговых артерий; дисциркуляторная энцефалопатия (гипертоническая, атеросклеротическая) II ст.; вестибуло-атактический синдром.

ЭГДС: антральный геморрагический гастрит. Хромогастроскопия: гиперхлоргидрия, декомпенсация ощелачивания в антруме.
В табл. 6 представлены результаты определения индивидуальной хирургической тактики с использованием современной структуры показаний и противопоказаний к плановой операции больному К.
С учетом результатов комплексного обследования больному проведено эффективное предоперационное медикаментозное лечение, включившее кардиотропную, гипотензивную, ноотропную и антисекреторную терапию (таблетированный омепразол по 20 мг утром и вечером в течение 8 дней).
При повторной ЭГДС установлено, что геморрагии эпителизировались. Результаты хромогастроскопии свидетельствовали о гипохлоргидрии. Таким образом, проведенные мероприятия позволили свести к минимуму риск ранних послеоперационных эзофагогастродуоденальных кровотечений.
Выполнена СО: двусторонняя вазорезекция, чреспузырная АЭ, пластика послеоперационной вентральной грыжи. Послеоперационный период протекал без осложнений. На фоне проведенного лечения мочеиспускание самостоятельное, дизурии нет. Выписан с улучшением.
Обсуждение. В настоящее время отечественные урологи используют в клинической практике показания и противопоказания к операциям больным аденомой простаты пожилого и старческого возраста, изложенные в национальном руководстве Н. А. Лопаткина и соавт., где авторы, cогласно рекомендациям 3-го совещания Международного согласительного комитета по проблеме аденомы предстательной железы (1995), приводят показания и противопоказания к хирургическому лечению больных АП [1].
Использование этих рекомендаций стало важным фактором повышения эффективности лечения этих пациентов с АП. Однако в настоящее время становится очевидным, что они нуждаются в определенной коррекции по отношению к пациентам пожилого и старческого возраста. Так, в перечне показаний приведены показания, относящиеся не к плановой, а к ургентной урологии, представлен неполный перечень абсолютных противопоказаний по этой проблеме; отсутствуют относительные, временные и специальные противопоказания; не приведены статистические данные по эффективности использованных в клинической практике показаний и противопоказаний к прооперированным больным.
Среди отечественной и зарубежной литературы известна лишь одна опубликованная работа – О.Г. Яковлева и соавт., где относительно более полно изложены вопросы о показаниях и противопоказаниях к симультанным операциям пожилым пациентам с АП.
Положительной стороной этой публикации является впервые выделенный авторами дифферецированный подход к абсолютным и относительным противопоказаниям к симультанным операциям в урологической практике [3].
К недостаткам опубликованной работы относятся отсутствие четкого перечня признаков, определяющих показания к плановым операциям гериатрическим больным. Тем более они не адаптированы к больным с аденомой простаты, а относятся ко всей урологической патологии. Здесь авторы ограничились лишь частными примерами показаний к симультанным операциям как в ургентной, так и в плановой хирургии; не приведен весь перечень абсолютных противопоказаний к плановой операции, он завершается фразой «и другие острые и декомпенсированные хронические заболевания»; отсутствуют четкие показания к выполнению АЭ и ТУРП; не включены в перечень такие группы противопоказаний, как временные и специальные; не приведены статистические данные, анализирующие эффективность использованных в клинической практике показаний и противопоказаний к симультанным операциям в урологии.
Исходя из вышеизложенного, становится очевидным, что в настоящее время существующие критерии показаний и противопоказаний к плановым изолированным и симультанным операциям гериатрическим больным АП не могут в полной мере удовлетворять запросам урологической практики и нуждаются в дальнейшей детализации для определения хирургической тактики у этого контингента больных.
Это побудило нас к проведению собственных клинических разработок по проблеме, в настоящее время актуальной для гериатрической урологии: разработка современной структуры показаний и противопоказаний к определению хирургической тактики при выполнении плановых операций гериатрическим больным аденомой простаты. Для решения этой проблемы нам представлялось необходимым повысить достоверность и информативность современной структуры показаний и противопоказаний к плановым операциям гериатрическим больным АП; создать возможность более четкого выявления пожилых пациентов, которым операция противопоказана в связи с высоким риском развития послеоперационных осложнений и летальных исходов; определить своевременное назначение комплекса мероприятий, направленных на предупреждение и снижение развития этих осложнений; разработать доступный каждому урологу алгоритм лечебной тактики с учетом современной структуры показаний и противопоказаний в отношении гериатрических больных АП.
Существенными отличиями разработанной нами структуры показаний и противопоказаний от более ранних разработок [1, 3] являются:
- в ней впервые в гериатрической урологии систематизирован современный перечень всех показаний и противопоказаний к плановым операциям при АП, позволяющий четко определить индивидуальную лечебную тактику;
- в нее включены новые критерии абсолютных и относительных противопоказаний, впервые выделены временные, специальные и организационные противопоказания при планировании АЭ или ТУРП;
- применение этой структуры позволило установить абсолютные противопоказания к плановой операции 19% больных, относительные противопоказания – 21%, временные противопоказания – 8%. Им выполнены паллиативные операции или назначено медикаментозное лечение, что способствовало профилактике возможных послеоперационных осложнений и летальности.
Выводы
- Для определения хирургической тактики при изолированных и симультанных операциях гериатрическим пациентам с АП необходимо учитывать как современные общие и специальные показания к этим операциям, так и абсолютные, относительные, специальные, временные и организационные противопоказания.
- У пациентов пожилого и старческого возраста с АП следует переоценить ряд традиционно сложившихся противопоказаний к ТУРП, так как в условиях специализированного гериатрического урологического стационара на фоне тяжелых сопутствующих соматических заболеваний (терапевтических, неврологических и др.) операцией выбора должна быть именно ТУРП вне зависимости от объема простаты, нередко значительно превышающего 60 см3.
- Использование современной структуры показаний и противопоказаний к плановым изолированным и симультанным операциям гериатрическим пациентам с АП позволяет существенно снизить число послеоперационных осложнений и летальность. Ее можно рекомендовать к более широкому использованию в гериатрической урологии.



