Несмотря на очевидные успехи лучевой терапии в лечении рака шейки матки, частота осложнений у пациенток, особенно с поздними стадиями заболевания, остается высокой [1–6]. Одним из наиболее тяжелых осложнений дистанционной лучевой терапии считают формирование пузырно-влагалищных и пузырно-прямокишечных свищей [7]. Постоянная потеря мочи в сочетании с сопутствующей хронической мочевой инфекцией у таких пациентов приводит к критическому снижению качества жизни и инвалидизации, обесценивая им успех лечения основного заболевания [8–10].
Поиск новых методов хирургического лечения больных пузырно-влагалищными и пузырно-прямокишечными свищами – актуальная проблема современной урологии [11–19]. Одним из направлений эндоскопического лечения таких пациенток является разработка способов оптимального дренирования [20–23]. Под оптимальным дренированием следует понимать создание системы деривации, которая наиболее полно улавливает мочу, поддерживает «сухое» состояние мочевого пузыря (обеспечивая условия для заживления свищей), предполагает использование минимума специальных устройств (катетеров, мочеприемников и пр.) и наиболее удобная для самостоятельного обслуживания пациентом.
В Центре урологии ФГБУ «Клиническая больница» в последние годы разрабатываются новые методы коаксиального дренирования мочевых путей, одним из видов которых является нефростомия с баллонной окклюзией мочеточников у пациенток с пузырно-влагалищными и пузырно-прямокишечными свищами. Целью использования данной методики следует считать улучшение качества жизни больных с мочевыми свищами, которым реконструктивные операции для устранения фистул противопоказаны или временно не могут быть выполнены.
Для иллюстрации показаний и сути метода приводим одно из наиболее типичных клинических наблюдений:
Пациентка С. 58 лет госпитализирована в урологическое отделение № 2 Центра урологии ФГБУ «Клиническая больница» с диагнозом «множественные пузырно-влагалищные и пузырно-прямокишечные свищи» (состояние после комбинированного лечения рака шейки матки Т2N0M0: экстирпация матки с придатками, дистанционная лучевая терапия 70 Гр, полихимиотерапия 1998 г.). Спаечная болезнь, гигантская вентральная грыжа, трансверзостома 2009 г.
Из анамнеза известно, что на фоне курса комбинированного лечения рака шейки матки в 1998 г. у больной развились постлучевой цистит и проктит, осложнившиеся формированием пузырно-прямокишечно-влагалищных свищей, по поводу которых в 1999 г. предпринята попытка закрытия фистул наложением трансверзостомы. Поздний послеоперационный период осложнился формированием параколостомической грыжи крупных размеров, потребовавшей выполнения грыжесечения, наложения трансверзостомы de novo.
В 2011 г. больная экстренно оперирована по поводу спаечной кишечной непроходимости. Последние 10 лет, несмотря на проведенную консервативную терапию и наблюдение в отделении постлучевых осложнений, у больной сохранялись жалобы на постоянное подтекание мочи из влагалища и прямой кишки, атаки мочевой инфекции в виде пиелонефрита до 5–7 раз в год, постоянные режущие боли в проекции уретры и мочевого пузыря, примесь крови в моче, необходимость постоянного использования подгузников. В связи с выраженным депрессивным состоянием, обусловленным критическим снижением качества жизни, пациентка наблюдается у психотерапевта после суицидальной попытки в 2016 г., получает комбинированную терапию транквилизаторами.
При обследовании в отделении: при осмотре у пациентки гигантская вентральная грыжа, трансверзостома. Суммарная азотовыделительная функция почек в пределах нормы, СКФ – 62,6 мл/мин). В общем анализе мочи: лейкоцитурия до 40 п/зр, в бактериологическом посеве мочи: E. faecalis – 108 КОЕ/мл (полирезистентный штамм). По данным экскреторной урографии выявлена билатеральная уретеропиелокаликоэктазия (мочеточники расширены – 1,3 см до интрамуральной части на всем протяжении, чашечно-лоханочная система расширена до 2,2 см с обеих сторон).
При цистоскопии: картина атрофического постлучевого цистита с признаками сморщивания мочевого пузыря (емкость до позыва – 100 мл), по задней стенке имеются признаки не менее трех ходов пузырно-прямокишечных и пузырно-вагинальных свищей.
Множественные пузырно-влагалищные и пузырно-прямокишечные свищи, приводящие к постоянной потере мочи, поддерживающие хроническое течение полирезистентной мочевой инфекции, приводящей к обострениям хронического пиелонефрита (более 5 эпизодов в год) и критически снижающие качество жизни пациентки, служат показанием к оперативному лечению.
Лапаротомия с целью выполнения реконструктивной пластики у пациентки с гигантской вентральной грыжей в сочетании со спаечной болезнью, ретрансверзостомой, перенесшей лучевую терапию на область малого таза (70 гр) более 10 лет назад, сопряжена с крайне высоким риском развития жизнеугрожающих хирургических осложнений.
В создавшейся клинической ситуации показано выполнение билатеральной нефростомии. С целью полного предотвращения поступления мочи по мочеточникам в мочевой пузырь больной предложено выполнить установку в верхнюю треть мочеточников окклюзионных баллонных катетеров.
31.10.2018 под СМА выполнена билатеральная пункционная нефростомия с использованием дренажей типа Malecot 22Ch с открытым концом. По просвету нефростомического катетера в верхнюю треть каждого из мочеточников по струне-проводнику установлены окклюзионные катетеры 5Сh (рис 1). Под контролем ЭОПа баллоны катетеров заполнены до объема, необходимого для полного прекращения поступления контрастного препарата в мочевой пузырь, который контролировали при помощи антеградной пиелографии (рис 2).
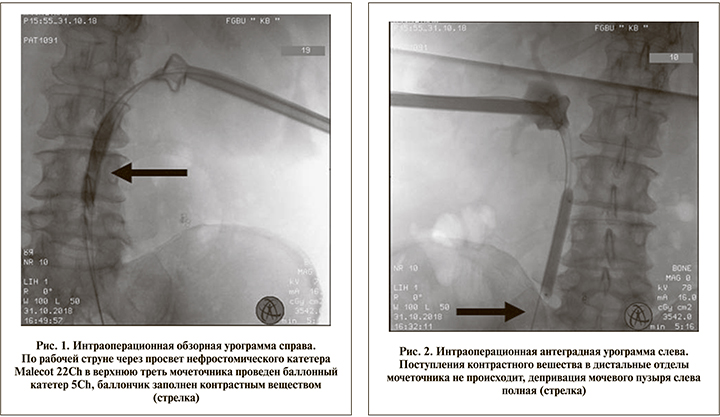
Течение раннего послеоперационного периода гладкое. Жалобы на потерю мочи отсутствуют, пациентка отмечает значительное улучшение качества жизни, выписана на 2-е сутки с рекомендациями для продолжения амбулаторного наблюдения в отделении постлучевых осложнений.
В качестве паллиативной помощи больным, страдающим постлучевыми мочевыми свищами, которым не удается добиться физиологической деривации мочи или имеются противопоказания к реконструктивным операциям, выполняется билатеральная чрескожная нефростомия [24]. При сохраняющемся подтекании мочи на фоне адекватно функционирующих нефростом требуется окклюзия мочеточников. Существует необратимая и обратимая окклюзия мочеточников [20]. Методы обратимой депривации мочевого пузыря: окклюзия мочеточников съемными [22] и несъемными баллонами [25]. Вышеуказанные методы имеют ряд недостатков: необходимость реокклюзии мочеточников в связи с дефляцией или миграцией баллонов, наличие дополнительного нефростомического хода для установки несъемного баллона, проведение уретероскопии с целью удаления съемного баллона [26].
В Центре урологии «Клинической больницы» разработан метод коаксиальной баллонной окклюзии мочеточников. Преимущества данного метода: отсутствие дополнительного нефростомического хода, так как окклюзионный катетер находится в просвете нефростомы, смена или коррекция положения баллона не требует проведения уретероскопии.
В условиях клинической больницы нефростомия с коаксиальной баллонной окклюзией мочеточников выполнена одной пациентке. Длительность наблюдения составила 7 мес. За время наблюдения подтекание мочи отсутствовало, при контрольном обследовании – положение баллонов корректное, функция нефростом адекватная, качество жизни по шкале IIQ-7 – 6 баллов (до операции – 18 баллов).
Поиск эффективных и безопасных методов дренирования мочевой системы у пациенток, нуждающихся в паллиативной помощи, остается актуальной проблемой эндоурологии. У ряда пациенток, которым необходима блокада нижних мочевых путей с депривацией мочевого пузыря, могут быть с успехом использованы окклюзионные баллонные катетеры. Коаксиальная установка таких устройств по просвету основного дренажа обладает целым рядом преимуществ:
- Главные задачи вмешательства – адекватное дренирование почки и окклюзия мочеточника решаются из одного чрескожного доступа, что позволяет отказаться от ретроградной установки баллонных катетеров, дополнительно ухудшающих качество жизни больных;
- Антеградная установка в мочеточник баллонных катетеров уменьшает продолжительность и объем операции, кроме того, является важным преимуществом для больных, у которых ретроградный доступ в верхние мочевые пути технически ограничен.
- Использование окклюзионных катетеров является воспроизводимым, эффективным способом депривации мочевого пузыря, особенно актуальным для пациенток, имеющих противопоказания к лапароскопическому клипированию мочеточников.
- Коаксиальное расположение баллонных катетеров в просвете нефростомического дренажа (в данном случае 22 Сh) не нарушает его функций и не создает пациентке дополнительных трудностей в уходе за дренажем.



