Введение. Доброкачественная гиперплазия предстательной железы – весьма распространенное заболевание среди мужчин старше 50 лет, достигающее 80% в возрасте от 61 до 70 лет. Симптомы нарушенного мочеиспускания вследствие доброкачественной гиперплазии предстательной железы связаны с инфравезикальной обструкцией и гиперактивным мочевым пузырем, также нарастают с возрастом, ухудшая качество жизни пациентов [1].
В случае неэффективности медикаментозной терапии данных симптомов, нарастания объема остаточной мочи, развития осложнений заболевания пациентам проводится оперативное лечение. Наиболее часто используется трансуретральная резекция предстательной железы [2]. По данным различных авторов, около 30% пациентов после проведения им оперативного лечения продолжают испытывать те же симптомы, что и до оперативного лечения, нередко симптомы даже прогрессируют [3–5].
Дневная и ночная поллакиурия отмечаются у 25–30% пациентов, болезненное мочеиспускание – у 10–23% больных. Ургентное недержание мочи выявляется, по данным опросов, до 40% наблюдений спустя 4–6 нед. после операции, вялая струя мочи в сочетании с позывами на мочеиспускание – в 10% наблюдений [3]. Наиболее часто послеоперационные расстройства мочеиспускания представляют собой сочетание в различных пропорциях ирритативной и обструктивной симптоматики, выраженного в той или иной степени болевого синдрома, усиливающегося при мочеиспускании. У некоторых больных дополнительно выявляется так называемый послеоперационный простатит, что в значительной мере затрудняет дифференциальный диагноз [4]. Наиболее трудно предварительно оценивать функциональные результаты лечения при выполнении оперативного лечения пациентам с большими размерами доброкачественной гиперплазии предстательной железы. В этой ситуации изменяющиеся анатомо-функциональные взаимоотношения требуют комбинированного и комплексного воздействия для облегчения симптоматики, т.к. проявляются одновременно изменениями внутрипузырного давления, нарушениями кровообращения в стенке мочевого пузыря, состоянием послеоперационной раны, которая нередко затрагивает зону шейки мочевого пузыря и располагается в непосредственной близости от наружного сфинктера мочевого пузыря [5].
Традиционно для терапии расстройств мочеиспускания до и после оперативных вмешательств применяются альфа1-адреноблокаторы, что обусловлено сохранением альфа1-адренорецепторов в области шейки мочевого пузыря, простатическом отделе уретры, сосудах стенки мочевого пузыря. Основное терапевтическое действие данного класса препаратов реализуется в расслаблении гладких мышц шейки мочевого пузыря и простатического отдела уретры, в улучшении кровообращения в данных зонах [4].
В последние годы проведено значительное число исследований, направленных на ликвидацию гиперактивности детрузора через лечение м-холиноблокаторами подобной категории пациентов [6]. Консервативная терапия гиперактивного мочевого пузыря на фоне доброкачественной гиперплазии предстательной железы до операции изучена достаточно хорошо, проведены крупные исследования, направленные на оценку эффективности и безопасности как монотерапии м-холиноблокаторами, так и комбинированной терапии альфа-адреноблокаторами и м-холиноблокаторами пациентов с симптомами нижних мочевыводящих путей на фоне доброкачественной гиперплазии простаты [7, 8].
В нашей клинике накоплен опыт назначения комбинированной терапии расстройств мочеиспускания после трансуретральной резекции простаты больших размеров при использовании альфа-адреноблокаторов и м-холиноблокаторов. Однако раздельное применение двух препаратов не удобно пациентам, которые принимают несколько препаратов; дозировка м-холиноблокатора требует титрования дозы, поэтому появление фиксированной комбинации тамсулозина 0,4 мг и солифенацина 6 мг (Везомни®, Астеллас, Голландия) открывает новые возможности в терапии расстройств мочеиспускания у пациентов после трансуретральной резекции предстательной железы больших размеров.
В связи с вышеизложенными фактами нами проведено самостоятельное моноцентровое проспективное рандомизированное исследование по изучению сравнительной эффективности и безопасности использования фиксированной комбинации альфа-адреноблокатора и м-холиноблокатора и монотерапии альфа-адреноблокаторами для пациентов после трансуретральной резекции предстательной железы больших размеров.
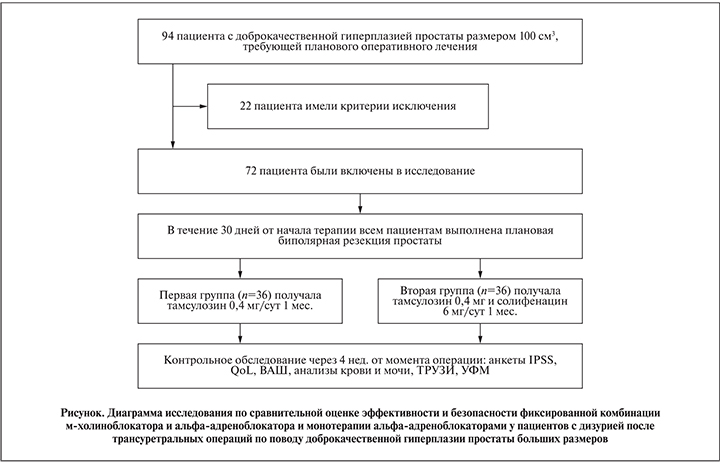
Материалы и методы. С сентября 2016 по март 2017 г. в отделении урологии ГКБ им. Д. Д. Плетнёва выполнены трансуретральные операции 94 пациентам при размерах простаты свыше 100 см3. Было проведено комплексное клинико-лабораторное обследование всех пациентов, в результате которого из исследования исключались пациенты с возможной нарушенной функцией мочевого пузыря (гипотония детрузора, нейрогенный мочевой пузырь, гиперактивный мочевой пузырь). У 22 пациентов были выявлены критерии исключения: наличие цистостомического дренажа (4 пациента) или уретрального катетера (2 больных), камни мочевого пузыря (6 пациентов), неврологические заболевания (4), инсулинопотребный сахарный диабет (3), колостомы (1). В табл. 1 приведены причины исключения пациентов из исследования.

Всего в исследование были включены 72 пациента. На этапе включения в исследование субъективные жалобы оценивались по опросникам IPSS/QoL, заполнялась визуальная аналоговая шкала (0 – плохо, 10 – хорошо). Всем пациентам проводилось стандартное объективное обследование, оценивался урологический статус, осуществлено пальцевое ректальное исследование. Объективное обследование включило трансректальное ультразвуковое исследование с определением остаточной мочи, ультразвуковое исследование мочевого пузыря и почек, урофлоуметрию. Лабораторное обследование имело цель оценить стандартные показатели крови и мочи, необходимые для выполнения планового оперативного лечения, исключить инфекцию мочевыводящих путей и заподозрить рак предстательной железы. Все пациенты были оперированы по поводу симптомов нижних мочевыводящих путей вследствие доброкачественной гиперплазии простаты в течение 30 дней после включения в исследование. Всем пациентам выполнена биполярная трансуретральная резекция простаты. После удаления уретрального катетера на 2–3-и сутки после операции в зависимости от проводимой терапии пациенты были разделены на две группы. В послеоперационном периоде все больные отмечали вышеописанные симптомы, выраженные в различной степени. Данные сроки и дизайн исследования выбраны исходя из дизайна предыдущих исследований по этой теме, имеющегося клинического опыта и внутреннего аудита получаемых данных в процессе исследования.
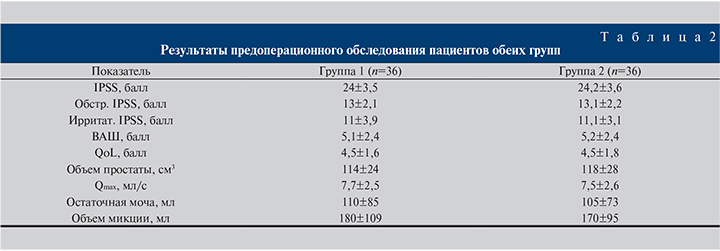
Первая группа (36 больных) принимала с момента удаления катетера в течение 1 мес. после оперативного лечения тамсулозин с модифицированным высвобождением 0,4 мг/сут (Омник-Окас®), вторая группа (36 пациентов) в те же сроки получала комбинированный препарат, содержащий фиксированные дозы тамсулозина с модифицированным высвобождением 0,4 мг и солифенацина сукцината 6 мг (Везомни®). В табл. 2 приведены результаты предоперационного обследования пациентов. Сопутствующая терапия в обеих группах: пероральный фторхинолон в течение 7 дней, нестероидные противовоспалительные препараты в виде ректальных суппозиториев в течение 10 дней, пероральные гемостатические средства до появления визуального эффекта (в среднем 3–5 дней) и препараты с уроантисептической активностью в течение 1 мес.
Длительность исследования составила 4 нед. от момента оперативного лечения. Финальное обследование спустя 1 мес. от момента операции включило оценку показателей обструктивных и ирритативных жалоб по шкале ISS/QoL, заполнение визуальной аналоговой шкалы (первичная конечная точка). Объективное состояние нижних мочевыводящих путей контролировалось с помощью ультразвукового исследования, урофлоуметрии (вторичные конечные точки) и лабораторными данными, включившими общий и биохимический анализ крови, общий анализ мочи, в случаях превышения количества лейкоцитов в осадке мочи более 5 в п/зр проведено микробиологическое исследование мочи с определением антибиотикочувствительности.
Статистическая обработка полученных межгрупповых различий проведена с использованием программы Statistica 6,0. Исследование было одобрено локальным этическим комитетом. На рисунке представлена схема исследования.
В течение всего времени исследования контролировались нежелательные явления, проводимая терапия и оценка сопутствующей терапии, регистрация осложнений проведенного оперативного лечения.
Результаты исследования. Исследование было завершено всеми 72 пациентами. Результаты основных интра- и послеоперационных показателей в обеих группах приведены в табл. 3, по данным которой средний объем удаленной ткани в обеих группах составил 84 г, что соответствовало выполнению оперативного лечения в объеме субтотальной резекции предстательной железы, когда резидуальная ткань не оставляется. Время операции не превысило 1 ч, что также служит одним из критериев благоприятного течения послеоперационного периода. Остальные послеоперационные показатели (время дренирования мочевого пузыря уретральным катетером, длительность послеоперационного койко-дня) свидетельствуют об отсутствии геморрагических осложнений в ближайшем послеоперационном периоде. Средняя продолжительность дренирования мочевого пузыря составила в обеих группах 59 ч, т.е. около 2,5 сут. Таким образом, большинству пациентов катетер удалялся утром на 3-и сутки после операции, когда моча полностью очищалась от геморрагической примеси. Выписка пациентов из стационара происходила в среднем на 5-е сутки, таким образом общая продолжительность госпитализации составила 6 дней. В целом одинаковые показатели интра- и послеоперационного периода демонстируют однородность групп и отсутствие возможного воздействия иных факторов, которые могли бы оказать влияние на различия в показателях качества жизни пациентов после операции.
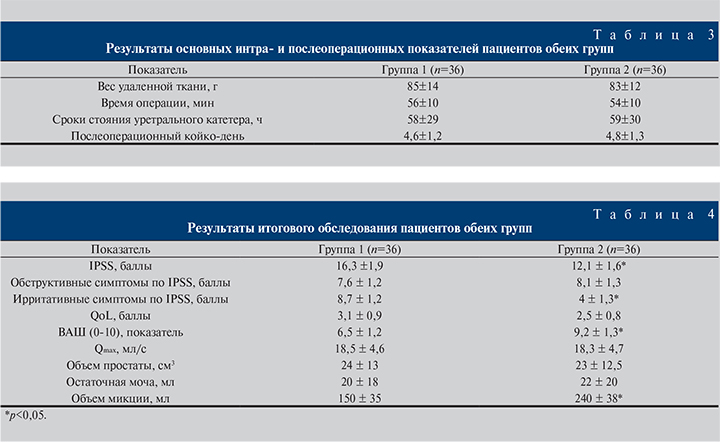
В табл. 4 приведены данные о результатах итогового обследования спустя 1 мес. от момента оперативного лечения. Симптоматика нарушенного мочеиспускания была статистически значимо меньше во второй группе по сравнению с первой (16,3 против 12,1 балла), за счет менее выраженной ирритативной симптоматики (8,7 против 4 баллов), при одинаковых показателях обструктивных жалоб (7,6 против 8,1 балла). Показатели качества жизни пациентов в послеоперационном периоде были лучше во второй группе, по данным как визуальной аналоговой шкалы (9,2 против 6,5 баллов), так и уровня качества жизни (2,5 против 3,1 балла). Объективные показатели в обеих группах были одинаковыми, не было получено различий в максимальной объемной скорости мочеиспускания (18,5 против 18,3 мл/с), объеме простаты (24 против 23 см3). Показатели остаточной мочи не различались в обеих группах (20 против 22 мл). Показатели объема мочеиспускания во второй группе были статистически значимо выше, чем в первой (240 против 150 мл).
В ходе исследования не было отмечено развития серьезных нежелательных явлений, которые были бы причиной отмены проводимой терапии пациентов обеих групп (табл. 5). Во второй группе у 5 пациентов отмечена сухость во рту, у 3 – явления запора кишечника, в первой группе данные нежелательные явления были отмечены у 2 пациентов. Во всех наблюдениях степень тяжести была легкой, ни одному больному препарат не был отменен. Нами не было отмечено случаев нарушения сосудистого тонуса, развития острой задержки мочи.

Обсуждение результатов. За время проведения нами исследования выявлена большая эффективность комбинированной терапии по сравнению со стандартным лечением послеоперационных расстройств мочеиспускания у мужчин после оперативного лечения на предстательной железе. Большая эффективность терапии заключается в комбинированном воздействии на детрузор и шейку мочевого пузыря. Результатом устранения проявлений симптомов гиперактивного мочевого пузыря стали лучшие показатели качества жизни пациентов за счет устранения ирритативной симптоматики и увеличения объема мочеиспусканий при одинаковых показателях максимальной объемной скорости мочеиспускания за время проводимой терапии. Данная терапия должна стать непременной частью социальной реабилитации пациента после операции. Комбинированная терапия тамсулозином 0,4 мг с модифицированным высвобождением и солифенацином 6 мг показала свою безопасность. В ходе исследования нами не было отмечено серьезных нежелательных явлений, связанных с приемом препарата или которые могли бы оказаться причиной отмены терапии.
Обоснованием проведения комбинированной терапии альфа-адреноблокаторами и м-холиноблокаторами у пациентов после операций по поводу доброкачественной гиперплазии больших размеров служит сложный механизм развития послеоперационных расстройств мочеиспускания. Развитие ирритативных жалоб, возможно. связано с тем, что послеоперационная рана располагается ниже шейки мочевого пузыря, и после выполнения операции попадающая на раневую поверхность моча является триггером для сокращения детрузора на фоне небольшого наполнения мочевого пузыря [9,10]. Данные симптомы развиваются у всех пациентов после операции независимо от наличия гиперактивности мочевого пузыря до операции. В течение месяца по мере заживления послеоперационной раны данные явления стихают, назначение терапии м-холиноблокаторами позволяет улучшить качество жизни подобных пациентов. Тем не менее наличие общеизвестных нежелательных явлений, связанных с терапией м-холиноблокаторами, длительное время ограничивало их применение в отношении данной когорты пациентов.
Альфа-адреноблокаторы используются длительно в терапии послеоперационных расстройств мочеиспускания после трансуретральных операций на предстательной железе. Возможным механизмом, оправдывающим их использование пациентами, считается сохранение альфа-адренорецепторов в шейке мочевого пузыря и простатического отдела уретры после операции, а также влияние на сосуды подслизистого слоя детрузора и улучшение кровообращения в нем [4].
На протяжении десятилетий трансуретральная резекция предстательной железы – наиболее распространенная операция для пожилых мужчин с симптомами нижних мочевыводящих путей на фоне инфравезикальной обструкции, связанной с доброкачественной гиперплазией простаты. Различные технические инновации трансуретральных операций, такие как улучшение эндоскопического изображения на экране, разработка и внедрение электрогенераторов с обратной связью, комбинирующих режимы резания и коагуляции, дальнейшее усовершенствование биполярных технологий, позволили как улучшить функциональные результаты, так и повысить безопасность операций [5].
Соотношение ирритативных и обструктивных жалоб разных пациентов варьируется в значительной степени. Так, выраженность сопутствующего воспалительного процесса, наличие камней мочевого пузыря приводят к увеличению показателей ирритативной симптоматики. У ряда пациентов, причем их частота варьируется в широких пределах, причиной развития клинической картины заболевания является гиперактивный мочевой пузырь, а не доброкачественная гиперплазия предстательной железы. Данные сведения получены в результате проведения комплексного уродинамического исследования пациентам, которым предстояло оперативное лечения [9]. Характер изменения уродинамических показателей после операции описан в нескольких публикациях, кроме того, продолжает интенсивно изучаться в рамках рандомизированных исследований [3, 8, 9]. Ранее пациенты с увеличенной предстательной железой на фоне гиперплазии ее переходной зоны рассматривались исключительно как пациенты с инфравезикальной обструкцией, для лечения проявлений заболевания использовалась монотерапия альфа-адреноблокаторами, ингибиторами 5-альфа-редуктазы, фитопрепаратами или их комбинация [8].
После широкого внедрения комплексного уродинамического исследования в клиническую практику было выявлено, что у значительного количества пациентов с симптомами нижних мочевыводящих путей старше 50 лет одним из важных факторов развития симптомов является нарушение тонуса детрузора, при этом в возрасте от 40 до 70 лет у пациентов чаще встречается гиперактивность детрузора, а у лиц старческого возраста (более 80 лет) более часто наблюдается гипотония детрузора. Распространенность нарушения функции детрузора на фоне доброкачественной гиперплазии предстательной железы также продолжает активно изучаться [11]. По результатам работы З. К. Гаджиевой при наличии инфравезикальной обструкции у мужчин чаще встречаются гиперактивность и гипертонус (низкий комплаенс) детрузора [7].
Комплексное уродинамическое исследование рутинно не выполняется пациентам с доброкачественной гиперплазией простаты. В связи с этим необходима разработка комплекса мер по клиническому определению на основании стандартных методов обследования, которые имеются в наличии в большинстве урологических кабинетов и отделений, нарушения функции детрузора на фоне доброкачественной гиперплазии предстательной железы [6].
К наиболее важным критериям, позволяющим клинически заподозрить у пациента инфравезикальную обструкцию, относится преобладание обструктивных симптомов над ирритативными жалобами при оценке шкалы IPSS. Современные опросники, где жалобы разделены на соответствующие группы, легко позволяют это сделать. Наиболее часто предъявляемые жалобы: слабость струи мочи, более выраженная в утренние часы, длительное время нахождения в туалете, необходимость натуживания или надавливания на область мочевого пузыря, ощущение неполного опорожнения мочевого пузыря. Качество жизни подобных пациентов не всегда страдает, что служит одной из причин их позднего обращения к врачу с развитием осложнений, требующих первоначального дренирования мочевыводящих путей. При ультразвуковом исследовании для инфравезикальной обструкции характерно утолщение стенки детрузора [1, 2], количество остаточной мочи должно соотноситься с исходной емкостью мочевого пузыря, однако на современном этапе развития урологии количество остаточной мочи выше 50 мл уже считается поводом для исключения инфравезикальной обструкции. Характер роста предстательной железы также важен. Наличие выраженной внутрипузырной протрузии, средней доли, повышенная длина простатического отдела уретры и большие размеры простаты – наиболее частые ультразвуковые критерии, позволяющие считать инфравезикальную обструкцию на фоне доброкачественной гиперплазии предстательной железы существенной в генезе симптомов нижних мочевыводящих путей. Наиболее эффективны в качестве диагностического теста альфа-адреноблокаторы. Согласно рекомендациям Европейского общества урологов, в настоящее время препаратом выбора являются суперселективные альфа-адреноблокаторы, с позиции безопасности наиболее оптимально использовать альфа-адреноблокаторы с модифицированной системой высвобождения препарата [8].
Гиперактивность детрузора у данной категории пациентов может быть заподозрена при преобладании у них ирритативной симптоматики, а именно ночной поллакиурии, небольшого объема мочеиспусканий, учащенного мочеиспускания днем, наличие ургентных позывов на мочеиспускание. При обследовании стенка мочевого пузыря у данных больных не утолщена, однако на фоне неполного наполнения мочевого пузыря исследование нередко бывает неинформативным. Как правило, это пациенты без наличия остаточной мочи [12].
Качество жизни подобной когорты больных низкое, что приводит к тому, что они при обращении к врачам нередко настаивают на немедленном оперативном лечении, направленном на удаление доброкачественной гиперплазии предстательной железы. Однако оперативное лечение, направленное на устранение инфравезикальной обструкции, даже идеально выполненное, нередко приводит к персистированию или даже усугублению имеющихся симптомов. Для врача-уролога крайне важно отличать две данные группы пациентов, хотя в реальной клинической практике редко встречаются классические клинические картины [13–16].
Традиционно подобная клиническая картина расценивается врачами-урологами как обострение хронического воспалительного процесса на фоне доброкачественной гиперплазии. Проводятся курсы антибактериальной, противовоспалительной терапии, нередко физиотерапевтическое лечение, что позволяет в той или иной степени улучшить качество жизни пациентов. При неэффективности проводимого противовоспалительного лечения пациентам дополнительно назначают м-холиноблокаторы. Вследствие хорошо известных нежелательных явлений предпочтение также отдается селективным препаратам [15].
Труднее всего проводить дифференциальную диагностику гиперактивного мочевого пузыря на фоне значительного (более 100 см3) увеличения простаты в размерах, так как у пациентов нередко имеется сочетание симптоматики, однако назначение монотерапии даже селективными м-холиноблокаторами несет риск развития острой задержки мочи [16]. Для терапии расстройств мочеиспускания у подобных больных используется стандартная комбинированная терапия альфа-адреноблокаторами и ингибиторами 5-альфа-редуктазы, добавление м-холиноблокаторов приводит к значительному улучшению качества жизни пациентов. В отсутствие увеличения простаты в размерах или нежелание пациента принимать ингибитора 5-альфа-редуктазы стандартом лечения, согласно рекомендациям Европейского общества урологов, является комбинированное использование альфа-адреноблокатора и м-холиноблокатора [8].
В настоящее время активно назначается фиксированная комбинация (Везомни®, Астеллас, Нидерланды) препарата тамсулозина 0,4 мг с модифицированным высвобождением препарата (система OCAS®) и солифенацина сукцината 6 мг. Комбинация двух препаратов позволяет не только его использовать пациентами, назначение которым м-холиноблокатора, даже селективного, было бы опасно развитием задержки мочи, но и активно использовать в рутинной клинической практике, когда пациент отмечает неэффективность монотерапии альфа-адреноблокаторами и при обследовании отсутствует прогрессирование заболевания и показания для оперативного лечения.
Наше исследование показало, что проведение оперативного лечения пациентам с доброкачественной гиперплазией предстательной железы больших размеров, даже без развития осложнений приводит к необходимости рутинного использования медикаментозной терапии в послеоперационном периоде для обеспечения лучшего качества жизни пациентов. Пациенты, которые получали комбинированное лечение до операции, должны продолжать его получать в послеоперационном периоде, так как оперативное лечение устраняет только инфравезикальную обструкцию. Наличие послеоперационной раны больших размеров и нарушение кровообращения в шейке мочевого пузыря могут вызывать вторичную гиперактивность детрузора даже у пациентов с отсутствием таковой до операции, что служит обоснованием для комбинированной терапии расстройств мочеиспускания у данной категории пациентов [9, 10].
В нашем исследовании длительность терапии составила 1 мес., чего, на наш взгляд, достаточно для выявления основных закономерностей комбинированной терапии в послеоперационном периоде. Однако в реальной клинической практике комбинированная терапия ирритативных расстройств после операций на предстательной железе может длиться несколько месяцев и продолжаться до года с момента операции. В то же время столь тщательный подход позволяет избежать в большинстве случаев неоправданных повторных вмешательств по поводу подозрения на склероз шейки мочевого пузыря, рецидив аденомы простаты [3, 5, 14].
Преимущества комбинированной терапии в нашем исследовании реализуются путем значительного (в 2 раза) уменьшения суммы ирритативных жалоб по сравнению со стандартной монотерапией альфа-адреноблокаторами, что приводит к лучшему качеству жизни по данным шкал качества жизни и аналоговой шкалы, при одинаковых остальных объективных показателях. Основное преимущество среди объективных показателей является статистически значимое улучшение среднего объема мочеиспусканий на фоне комбинированной терапии.
Учитывая рекомендации Европейской ассоциации урологов по критериям безопасности терапии м-холиноблокаторами, мы исключили из исследования тех пациентов с возможной гипотонией детрузора, для которых терапия комбинированным препаратом может нести риски развития нежелательных явлений [8]. Наличие массы остаточной мочи (в нашем исследовании выше 150 мл), крупных дивертикулов мочевого пузыря, отсутствие самостоятельного мочеиспускания (цистостома, уретральный катетер), подозрение на нейрогенный мочевой пузырь, инсулинопотребный сахарный диабет, состояния после онкологических операций на малом тазу (колостома) служили критериями исключения из исследования. Для подобных больных рутинное использование комбинированной терапии нежелательно и решение о терапии должно приниматься врачом после тщательного анализа соотношения «польза/риск» и обсуждения с пациентом возможных последствий терапии.
Комбинированная терапия расстройств мочеиспускания препаратом Везомни® продемонстрировала свою эффективность и безопасность, на основании чего мы можем рекомендовать его использование не только до, но и после операции на весь период ликвидации послеоперационных расстройств мочеиспускания и продолжения терапии симптомов гиперактивности детрузора.
Заключение. Использование комбинированного препарата Везомни® в течение 1 мес. после биполярной резекции простаты позволяет более эффективно устранять симптомы нижних мочевыводящих путей по сравнению со стандартной монотерапией альфа-адреноблокаторами пациентов с большими (более 100 см3) объемами простаты.



