Аутотрансплантация почки (АП) – редкое и эффективное хирургическое вмешательство, которое применяется при лечении различных сложных урологических состояний, таких как обширная травма мочеточника, нефролитиаз, реноваскулярные заболевания, опухоли почек и мочеточников, забрюшинная саркома, забрюшинный фиброз, и в других редких критических ситуациях [1, 2].
С учетом значительного риска и объема хирургического вмешательства аутотрансплантация почки при расширенных изменениях мочеточника возможна при здоровом контралатеральном мочеточнике. Должны быть соблюдены некоторые условия: 1) молодой возраст пациента; 2) удовлетворительное состояние почечных и подвздошных сосудов; 3) осведомленность больного и родственников о степени риска предполагаемого вмешательства.
Основное преимущество почечного аутотрансплантата в сохранении почечной паренхимы. АП обычно используется в тяжелых ситуациях и часто является последним вариантом перед нефрэктомией [3]. Действительно, АП является жизнеспособным вариантом при осложненных поражениях мочеточников и альтернативой известным методам, таким как операции уретероцистоанастомоз по методу Боари или по методу Psoas hitch [3]. Предыдущие исследования выявили АП как высокоэффективную хирургическую процедуру для лечения заболеваний почек [3–5]. По статистике, до 2013 г. в Казахстане выполнено семь аутотрансплантаций почки [6].
В данной статье представлено два клинических наблюдения больных с протяженными стриктурами мочеточников. Две аутотрансплантации почки выполнены в отделении урологии Национального научного онкологического центра (Казахстан) в период с марта по апрель 2017 г.
Описание клинического наблюдения. Мужчина А. 45 лет обратился в марте 2017 г. с жалобами на боль в левой поясничной области. Из анамнеза известно, что больной поступил в стационар по месту жительства год назад в экстренном порядке; у него был диагностирован камень в средней трети левого мочеточника. Выполнена лапароскопическая уретеролитотомия и установлен нефростомический дренаж в левую почку.
На момент настоящей госпитализации состояние пациента было удовлетворительным. Показатели общего анализа крови, электролитов и биохимические показатели были в норме, гиперазотемии не было. Диурез как по нефростоме, так и естественным путем составил 500–600 мл в сутки. Ультразвуковое исследование не выявило грубых патологических изменений почек, толщина паренхимы – 17–19 мм, верхняя треть левого мочеточника расширена до 8 мм. Чашечнолоханочная система левой почки умеренно расширена, в ней визуализируется проксимальный конец нефростомического дренажа. При антеградной и ретроградной пиелоуретерографии выявлен дефект в средней и нижней третях мочеточника длиной 8 см (рис. 1а, 1б).

Женщина Б. 39 лет поступила в апреле 2017 г. с жалобами на боль в левой поясничной области. Из анамнеза известно, что больная поступила в стационар по месту жительства год назад в экстренном порядке. При обследовании обнаружен камень в верхней трети левого мочеточника. Была проведена операция люмботомия, уретеролитотомия с установкой стента в левую почку. Через месяц удалили мочеточниковый стент. В последующем у пациентки участилась боль в левой поясничной области. Пациентку в плановом порядке госпитализировали, после чего ей была выполнена нефростомия слева.
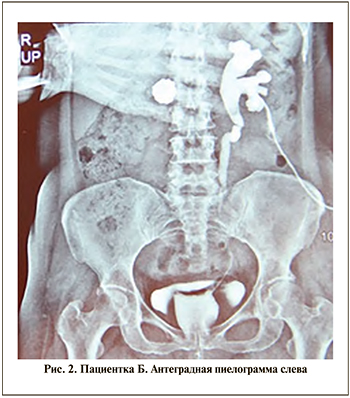
При поступлении диурез по нефростоме – 800–900 мл, естественным путем до 1 л мочи в сутки. Лабораторные показатели были в пределах нормы. Ультразвуковое исследование не выявило патологических изменений в правой почке. В левой почке толщина паренхимы составила 11 мм. В лоханке левой почки визуализировался конкремент. В нижней чашке левой почки выявлен конкремент 5 мм. При антеградной и ретроградной пиелоуретерографии – дефект в средней и нижней третях мочеточника длиной 10 см (рис. 2а, 2б).
С учетом протяженных изменений и формирования облитерации мочеточника обсуждалось несколько возможных вариантов лечения данных пациентов, одним из которых была нефрэктомия. Тем не менее с учетом молодого возраста и функциональной состоятельности почечной паренхимы консилиумом урологов и трансплантологов принято решение о проведении аутотрансплантации почки.
Протокол операции, выполненной пациенту А. и пациентке Б. Под эндотрахеальным наркозом с перидуральной анестезией выполнена срединная лапаротомия. Последовательно мобилизованы левая почка, почечная артерия, вена – до уровня, на 1 см медиальней надпочечниковой вены. Последовательно лигированы и пересечены гонадная, поясничная и надпочечниковая вены.
С учетом ранее перенесенной операции наблюдался рубцовый процесс в области оперированной почки. Выделены из рубцовых тканей верхняя, частично средняя трети мочеточника, лоханка. Мочеточник отсечен в пределах макроскопически неизмененных тканей. Почечные сосуды пережаты: артерия – зажимом оверхольд, вены – зажимом № 5 с насечкой Де-Бейки, пересечены. Почка извлечена из организма, помещена в лоток с ледяной крошкой и перенесена на отдельный стол, где через почечную артерию начата перфузия раствором кустодиола 2–3 л.
Тупым и острым путем выделяли правую наружную подвздошную артерию и правую наружную подвздошную вену на протяжении 7–8 см. Аутотрансплантат помещен в подвздошную область. Сформированы анастомозы непрерывным швом (пролен 6/0): артерия трансплантата – «конец-в-бок» наружней подвздошной артерии, вена трансплантата – «конец-в-бок» наружней подвздошной вены. После снятия сосудистых зажимов отмечено равномерное заполнение трансплантата кровью с удовлетворительным тургором. Имело место выделение мочи частыми каплями.
Наложен уретроцистоанастомоз с антирефлюксным механизмом. Верхние мочевыводящие пути дренировали стентом с наружной трубкой № 12 СН. Рану ушивали послойно с оставлением двух страховых дренажей – в прежнее и новое почечные ложа.
Послеоперационное наблюдение. Осложнений в раннем послеоперационном периоде не было. Активизация пациентов проведена в 1-е сутки после операции. Тазовые дренажи удалены на 5–6-е, уретральный катетер – на 6-е сутки.
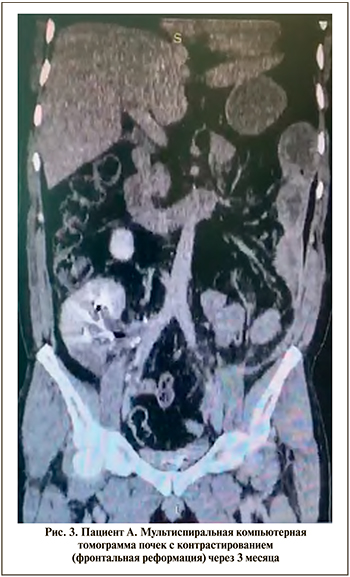
Дальнейший послеоперационный период протекал без осложнений, больные выписывались на 14–16-е сутки после операции в удовлетворительном состоянии. Через месяц больным выполнена цистоскопия, стент удален из реплантированного мочеточника. Результаты контрольных МСКТ почек с контрастированием: реплантированная почка функционировала адекватно (рис. 3).
Срок наблюдения за пациентами составил 10 мес., общее состояние больных удовлетворительное, жалоб не предъявляли. По результатам инструментального обследования функция обеих почек сохранена.
Аутотрансплантация почки может быть всьма полезной для сохранения почек у тщательно отобранных пациентов с некоторыми урологическими заболеваниями. Хотя АП имеет меньший хирургический риск, она требует значимых экономических затрат и высокой степени подготовки операционной бригады с надлежащим опытом данных пособий [7].
Впервые успешную аутотрансплантацию почки произвел J. D. Hardy в 1963 г. пациенту с протяженной стриктурой мочеточника, образовавшейся после операции на брюшном отделе аорты [8]. Б. Боди и его коллеги имеют наибольший опыт аутотрансплантации почки при протяженных дефектах мочеточника. Боди и соавт. сообщили об отдаленных результатах 24 операций: три трансплантата (12%) утратили свою функцию в разные сроки после операции, в двух случаях потребовалась графтэктомия из-за кровотечения [9]. Функция остальных трансплантированных почек оставалась стабильной или улучшалась в сроки наблюдения от 1,5 до 14 лет [9]. В этих случаях сроки наблюдения за больными составляли 10 мес., у обоих функция почек была сохранена. Д. Ракснис и соавт. опубликовали результаты восьми аутотрансплантаций почек, выполненных по поводу протяженных стриктур мочеточников (три наблюдения) и заболеваний почечных сосудов (пять наблюдений) с 1991 по 2001 г. [10]. Протоколы работы не имеют серьезных отличий от описанного здесь. Хотя мы провели операцию только двум пациентам, наши результаты являются первым шагом к более масштабному исследованию в будущем.
На постсоветском пространстве опыт 82 операций АП изложен в монографии А. С. Переверзева и А. Ю. Щербак. Однако лишь в 3 случаях из 82 выявлено расширенное сужение мочеточника как показание к операции [11].
Таким образом, нефрэктомия по-прежнему выполняется большинству пациентов с протяженными дефектами мочеточников, поскольку коррекция этих дефектов путем традиционной реконструкции мочевыводящих путей представляется затруднительной [12, 13]. Мировая практика и наш небольшой опыт применения АП при стриктурах мочеточников показывают положительную корреляцию с сохранением функции трансплантата.
Опыт нашего центра по аутотрансплантации почки показал низкую частоту осложнений, сохранение функции почки при раннем и позднем диспансерном наблюдении. Эти два наблюдения показывают, что при наличии квалифицированной хирургической бригады такая сложная операция может спасти почку пациента. Положительный опыт такой операции позволит активнее применять этот вид лечения на практике, если он будет клинически применим.



